SCI论文(www.lunwensci.com)
【摘要】 目的:分析孕晚期妊娠期糖尿病(GDM)患者发生抑郁的影响因素。 方法: 选取 2019 年 5 月至 2022 年 3 月该院收治的 107 例孕晚期 GDM 患者进行横断面研究,观察孕晚期 GDM 患者抑郁发生率,将抑郁自评量表(SDS)评分≥ 53 分者纳入发生组, SDS 评 分 <53 分者纳入未发生组,比较两组临床资料,采用多因素 Logistic 回归分析孕晚期 GDM 患者发生抑郁的影响因素。结果: 孕晚期 GDM 患者抑郁发生率为 55.14%(59/107) ;发生组空腹血糖(FPG)水平、非计划妊娠占比、孕前未服用叶酸占比、不良孕史占比均高于未发 生组, 社会支持评定量表(SSRS)评分低于未发生组, 差异有统计学意义( P<0.05); Logistic 回归分析结果显示, FPG 水平≥ 7.06 mmol/L、 非计划妊娠、孕前未服用叶酸、有不良孕史和 SSRS 评分 <27.91 分均为孕晚期 GDM 患者发生抑郁的危险因素( OR>1.P<0.05)。结论: FPG 水平≥ 7.06 mmol/L、非计划妊娠、孕前未服用叶酸、有不良孕史和 SSRS 评分 <27.91 分均为孕晚期 GDM 患者发生抑郁的危险因素。
【关键词】 妊娠期糖尿病,孕晚期,抑郁,影响因素
Influencing factors of depression in patients with gestational diabetes mellitus in late pregnancy
HAN Yanhong
(Department of Obstetrics and Gynecology of Zhengzhou Zhengfei Hospital, Zhengzhou 450000 Henan, China)
【Abstract】 Objective: To analyze influencing factors of depression in patients with gestational diabetes mellitus (GDM) in late pregnancy. Methods: A cross-sectional study was conducted on 107 patients with GDM in the late pregnancy admitted to the hospital from May 2019 to March 2022. The incidence of depression in these GDM patients was observed. The patients with self-rating depression scale (SDS) score ≥ 53 were included in occurrence group, and those with SDS score < 53 were included in non-occurrence group. The clinical data of the two groups were compared. Multivariate logistic regression analysis was used to analyze the influencing factors of depression in the GDM patients in the late pregnancy. Results: The incidence of depression in the patients with GDM in the late pregnancy was 55. 14% (59/107). The FPG level, the proportion of unplanned pregnancy, the proportion of not taking folic acid before pregnancy and the proportion of adverse pregnancy history in the occurrence group were higher than those in the non-occurrence group; the SSRS score was lower than that of the non-occurrence group; and the differences were statistically significant (P<0.05). Logistic regression analysis showed that FPG level ≥ 7.06 mmol/L, unplanned pregnancy, not taking folic acid before pregnancy, adverse pregnancy history and SSRS score < 27.91 were risk factors for depression in the GDM patients in the late pregnancy (OR>1. P<0.05). Conclusions: FPG level ≥ 7.06 mmol/L, unplanned pregnancy, not taking folic acid before pregnancy, adverse pregnancy history and SSRS score < 27.91 are the risk factors for depression in the GDM patients in the late pregnancy
【Keywords】 Gestational diabetes mellitus; Late pregnancy; Depression; Influencing factor
妊娠期糖尿病(GDM)是常见的妊娠并发症 [1]。 患者主要表现为兴趣减退、情绪低落、活动减少、睡 眠或食欲改变等, 可对孕妇母婴结局产生不利影响[2-3]。 本文分析孕晚期 GDM 患者发生抑郁的影响因素。
1 资料与方法
1.1 一般资料 选取 2019 年 5 月至 2022 年 3 月 本院收治的107例孕晚期GDM患者进行横断面研究。 纳入标准: 符合 GDM 诊断标准 [4]; 定期产检; 孕 周 32~36 周;临床资料完整。排除标准:合并妊娠 期高血压;合并肾、肝、心、肺等器质性疾病;有 酗酒、吸烟史;凝血功能异常。患者及家属对本研究内容了解且自愿签署知情同意书,研究经本院伦 理委员会审批通过。
1.2 方法 收集研究对象的临床资料,包括是否 抑郁、年龄、孕前体质量指数(BMI) 、空腹血糖 (FPG) 水平、空腹胰岛素(FINS) 水平、文化程 度、孕期工作状态、家庭人均月收入、医疗费用支 付方式、既往产次、血糖控制方式、计划妊娠、计 划分娩方式、单胎妊娠、受孕方式、孕前服用叶酸、 不良孕史、社会支持评定量表(SSRS)评分等 [5]。 采用抑郁自评量表(SDS)评估抑郁情绪 [6] ,SDS 标准分界值为 53 分,即 <53 分无抑郁,≥ 53 分存 在抑郁。SSRS 满分 40 分,分值越高则社会支持度 越高,其中分值 <20 分为低社会支持, 20~30 分为 中等社会支持, 31~40 分为高社会支持。采用东芝TBA-120 型号全自动生化仪检测 FPG 水平;采用 西门子 IMMULITE-1000 型号全自动化学发光仪检 测 FINS 水平。面对面指导患者填写问卷,问卷有 效回收率为 100%(107/107)。
1.3 观察指标 (1) 观察孕晚期 GDM 患者抑郁 发生情况。(2) 将 SDS 评分≥ 53 分者纳入发生组, SDS 评分 <53 分者纳入未发生组。比较两组临床资料。 (3) 采用多因素 Logistic 回归分析孕晚期 GDM 患 者发生抑郁的影响因素。
1.4 统计学方法 应用 SPSS 22.0 软件进行统计学 分析,计量资料以( x(—) ±s )表示,采用 t 检验,计 数资料以率(%)表示,采用 χ2 检验,影响因素分 析采用多因素 Logistic 回归分析,以 P<0.05 为差异有统计学意义。
2 结果
2.1 孕晚期 GDM 患者抑郁发生率 107 例孕晚期 GDM 患者中,SDS 评分≥ 53 分者 59 例, 抑郁发 生率为 55.14%(59/107)。
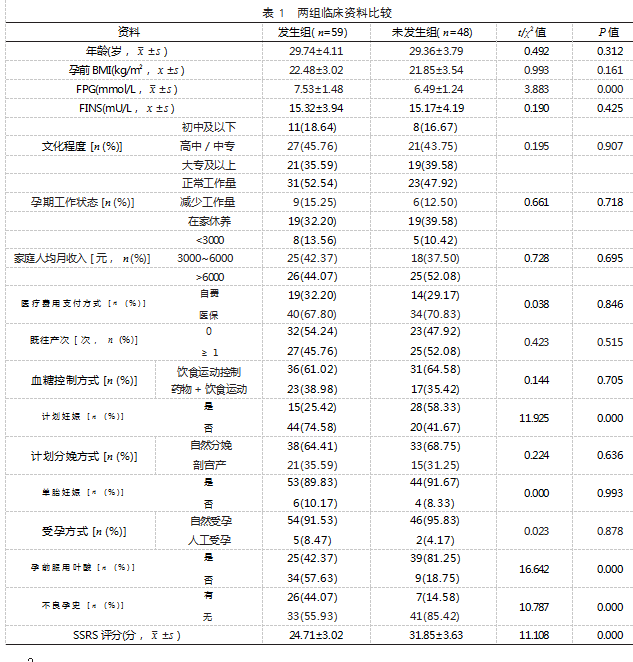
2.2 两组临床资料比较 发生组 FPG 水平、非计 划妊娠占比、孕前未服用叶酸占比、不良孕史占比 均高于未发生组, SSRS 评分低于未发生组,差异 有统计学意义( P<0.05); 两组年龄、孕前 BMI、 FINS 水平、文化程度、孕期工作状态、家庭人均 月收入、医疗费用支付方式、既往产次、血糖控制 方式、计划分娩方式、单胎妊娠情况和受孕方式比 较,差异无统计学意义( P>0.05)。见表 1.
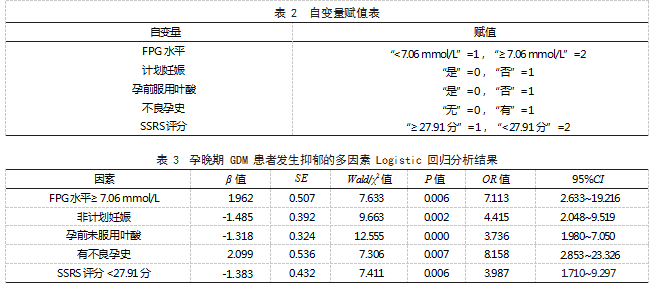
2.3 孕晚期 GDM 患者发生抑郁的多因素 Logistic 回归分析 以孕晚期 GDM 患者是否发生抑郁为因 变量(“未发生”=0.“发生”=1), 以表 1 中 P<0.05 的指标为自变量。Logistic 回归分析结果显示,FPG水平≥ 7.06 mmol/L、非计划妊娠、孕前未服用叶酸、有不良孕史和 SSRS 评分 <27.91 分均为孕晚期 GDM 患者发生抑郁的危险因素( OR>1. P<0.05) 。 见表 2、表 3.
3 讨论
GDM 患者产前存在不同程度的抑郁情绪 [7-8], 而伴有抑郁情绪的 GDM 患者不良妊娠结局发生率 较高,临床应给予重视 [9]。本研究 Logistic 回归分 析结果显示, FPG 水平≥ 7.06 mmol/L、非计划妊娠、 孕前未服用叶酸、有不良孕史和 SSRS 评分 <27.91 分均为孕晚期 GDM 患者发生抑郁的危险因素。分 析原因:(1)FPG 水平≥ 7.06 mmol/L。血糖控制 效果欠佳可增加患者对于胎儿生长发育的担心,进 而提高抑郁的发生风险。建议临床针对此类患者加 强血糖控制,以减轻患者负性情绪。(2)非计划 妊娠。非计划妊娠者妊娠前因未做好妊娠准备,一 旦出现妊娠合并症,会增加心理负担。(3)孕前 未服用叶酸。叶酸是合成四氢叶酸的原料,叶酸 水平下降可导致单胺类神经递质合成减少,增加负 性情绪发生风险。(4)有不良孕史。既往有不良 孕史的孕妇,容易对胎儿的发育产生担忧心理。 (5)SSRS 评分 <27.91 分。有效的社会支持可增 强 GDM 患者耐受力与摆脱紧张处境的能力,有效 减轻患者的负性情绪。而社会支持较低则不利于孕 妇的心理健康。
综上所述,FPG 水平≥ 7.06 mmol/L、非计划 妊娠、孕前未服用叶 酸、有不良孕史和 SSRS 评 分 <27.91 分均为孕晚期 GDM 患者发生抑郁的危险 因素。
参考文献
[1] 李金英,马晓娟 . 妊娠期糖尿病发生的危险因素分析及对妊娠结局的影响 [J]. 解放军医药杂志,2020.32(2):67-70.
[2] 徐娅楠,高红,胡智芳,等 . 妊娠中晚期妇女血压变化及焦虑抑郁与心率变异性的关系 [J]. 中国医药导报, 2019. 16 (21):100-103.
[3] 王苏立,江华,陈林,等 . 妊娠不同时期孕妇抑郁发生的危险因素分析 [J]. 精神医学杂志,2020.33(5):339-342.
[4] 王蔚文 . 临床疾病诊断与疗效判断标准 [M]. 北京:科学技术文献出版社, 2010:837.
[5] Yue C,Liu C,Wang J, et al. Association between social support and anxiety among pregnant women in the third trimester during the coronavirus disease 2019 (COVID-19) epidemic in Qingdao, China:The mediating effect of risk perception[J]. Int J Soc Psychiatry,2021.67(2):120-127.
[6] Guo C,Huang X. Hospital anxiety and depression scale exhibits good consistency but shorter assessment time than Zung self-rating anxiety/depression scale for evaluating anxiety/depression in non- small cell lung cancer[J]. Medicine (Baltimore),2021. 100(8): e24428.
[7] 李郦 . 妊娠期糖尿病患者实施心理护理对血糖控制情况焦虑自评量表抑郁自评量表评分及产后转内科情况的影响 [J]. 中 国药物与临床,2020.20(21):3689-3691.
[8] 张莹莹,陈茹,刘玉瑰,等 . 伴有抑郁、焦虑情绪的妊娠期糖尿病妇女妊娠结局及产后血糖、血脂情况 [J]. 国际精神病 学杂志,2020.47(5):992-994.
[9] 贾智慧,张贤贤,张博雅,等 . 问题解决疗法对妊娠期糖尿病患者焦虑、抑郁及自我管理能力的影响研究 [J]. 中国全科 医学,2020.23(23):2927-2932.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/64726.html