SCI论文(www.lunwensci.com)
摘要:目的探讨慢性阻塞性肺疾病(COPD)合并呼吸衰竭患者经过无创呼吸机辅助治疗的效果,以及对患者呼吸力学指标与炎症指标水平的影响。方法根据随机数字表法将江阴市青阳医院2019年2月至2022年8月期间收治的62例COPD合并呼吸衰竭患者分为对照组(31例,抗感染、吸氧、化痰等常规对症支持治疗)与观察组(31例,在常规对症支持治疗的基础上加用无创呼吸机辅助治疗),两组患者均治疗并观察14 d。比较两组患者治疗后的临床疗效,治疗前与治疗14 d后呼吸力学指标、肺功能及炎症指标水平。结果与对照组比,治疗后观察组患者临床总有效率升高,与治疗前比,治疗14 d后两组患者吸入氧浓度(FiO2)、气道峰压(PIP)、残气量(RV)及血清炎症因子[白细胞介素-18(IL-18)、白细胞介素-17(IL-17)、超敏-C反应蛋白(hs-CRP)、降钙素原(PCT)]水平及肺总量(TLC)水平均降低,观察组低于对照组,两组患者吸气/呼吸周期时间比(Ti/Ttot)、肺活量(VC)、潮气量(VT)水平均升高,观察组高于对照组(均P<0.05)。结论无创呼吸机辅助治疗COPD合并呼吸衰竭,有助于患者炎症反应的减轻,能够调节呼吸力学指标水平,改善患者肺功能,从而缓解缺氧、喘息气短、咳嗽等临床症状,提高疗效。
关键词:慢性阻塞性肺疾病,呼吸衰竭,无创呼吸机,呼吸力学,肺功能,炎症因子
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种慢性疾病,随着患者气道阻塞加重、气流受阻、呼吸肌疲劳,影响患者肺通气,出现肺功能降低、呼吸困难等情况;同时体内缺氧、二氧化碳过度潴留时,会引起呼吸衰竭发生。临床上多采用抗感染、吸氧、化痰等常规对症治疗,虽然可缓解患者的临床症状,但在呼吸支持方面效果不佳,对呼吸力学指标的改善程度较差,且传统机械通气相关并发症较为明显[1]。无创呼吸机在使用中无需建立人工气道,通过鼻面罩在患者呼吸时给予一定正压支持,从而辅助患者进行自主呼吸;其选择S/T模式建立同步呼吸的正压通气进而缓解呼吸肌疲劳,同时,无创呼吸机可使气体进入有效通气不足的肺泡,改善肺泡内气体分布,缓解气道痉挛,继而有效纠正呼吸衰竭[2]。本研究旨在探讨无创呼吸机辅助治疗COPD合并呼吸衰竭的效果,现整理本研究结果并详细汇报如下。
1资料与方法
1.1一般资料将2019年2月至2022年8月于江阴市青阳医院就诊的62例COPD合并呼吸衰竭患者参照随机数字表法随机分为对照组(31例,抗感染、吸氧、化痰等常规对症支持治疗)与观察组(31例,在常规对症支持治疗的基础上加用无创呼吸机辅助治疗)。对照组患者中男性20例,女性11例;年龄45~78岁,平均(59.61±4.37)岁。观察组患者中男性18例,女性13例;年龄44~78岁,平均(59.81±4.54)岁。两组患者一般资料相比,差异无统计学意义(P>0.05),组间具有可比性。诊断标准:与《慢性阻塞性肺疾病诊治指南(2013年修订版)》[3]中的相关诊断标准符合者。纳入标准:符合上述西医诊断标准且确诊者;在休息、非吸氧状态下两次测得动脉血氧分压(PaO2)<60 mmHg(1 mmHg=0.133 kPa),伴或不伴动脉血二氧化碳分压(PaCO2)>50 mmHg,确诊为呼吸衰竭者;伴有呼吸困难、慢性咳嗽或痰多等症状者。排除标准:具有无创呼吸机禁忌证者;生命危急者;合并其他严重呼吸系统疾病者;合并恶性肿瘤者等。本研究已通过院内医学伦理委员会审核批准,且患者家属均签署知情同意书。
1.2治疗方法对照组患者接受抗感染、吸氧、化痰、平喘、补液及扩张支气管等常规治疗[4]。观察组患者在常规对症支持治疗的基础上联合无创呼吸机[BiPAP System,型号:BiPAP Auto Bi-Flex(757P)]进行辅助呼吸治疗,呼吸模式选择S/T,氧流量为5~8 L/min,吸气压力从8 cmH2 O(1 cmH2 O=0.098 kPa)开始,随后逐步递增,最高压力为14~20 cmH2 O,呼气压力为4~6 cmH2O,呼吸频率为12~18次/min。并根据患者的个体情况对患者的氧流量、呼气压力及吸气压力进行调整,通气2 h/次,4次/d,使患者的血氧饱和度(SaO2)全程保持在>90%的水平,病情好转后逐渐下调参数,改用鼻导管吸氧,直至撤机;撤机标准:病情稳定后,同步间歇指令通气(SIMV)频率<12次/min,呼气末正压<5~8 cmH2O,收缩期峰值流速<12 cmH2O。两组患者均治疗并观察14 d。
1.3观察指标①参照《慢性阻塞性肺疾病诊治指南(2013年修订版)》[3]将患者治疗效果分为显效(治疗24 h内患者咳嗽、气喘等症状基本消失,血气指标趋于正常,无肺部哮鸣音)、有效(治疗24~48 h内患者咳嗽、气喘等症状有所改善,血气指标有所改善,肺部哮鸣音有所改善)、无效(治疗48 h后患者咳嗽、气喘等症状未改善甚至加重,血气指标未改善甚至趋于加重,肺部哮鸣音增强)。总有效率=显效率+有效率。②用无创呼吸机检测两组患者治疗前与治疗14 d后的吸入氧浓度(FiO2)、气道峰压(PIP)、吸气/呼吸周期时间比(Ti/Ttot)等呼吸力学指标。③用肺功能仪(北京麦邦光电仪器有限公司,规格:MSA100BT)检测两组患者治疗前与治疗14 d后肺活量(VC)、残气量(RV)、肺总量(TLC)、潮气量(VT)水平。④于治疗前与治疗14 d后采集所有患者外周静脉血3 mL,经3 000 r/min的离心速度离心10 min分离收集上层血清,以免疫荧光层析法检测血清降钙素原(PCT)水平,以酶联免疫吸附法检测血清白细胞介素-18(IL-18)、白细胞介素-17(IL-17)、超敏-C反应蛋白(hs-CRP)水平。
1.4统计学方法采用SPSS 23.0统计学软件分析数据,计数资料(临床疗效)以[例(%)]表示,行χ2检验;经K-S检验证实符合正态分布的计量资料(FiO2、PIP、Ti/Ttot、VC、RV、TLC、VT,以及血清PCT、IL-18、IL-17、hs-CRP)以(x±s)表示,行t检验。以P<0.05表示差异有统计学意义。
2结果
2.1两组患者治疗效果比较治疗后,对照组与观察组患者临床总有效率分别为67.74%、90.32%,相比较于对照组,观察组显著升高,差异有统计学意义(P<0.05),见表1。
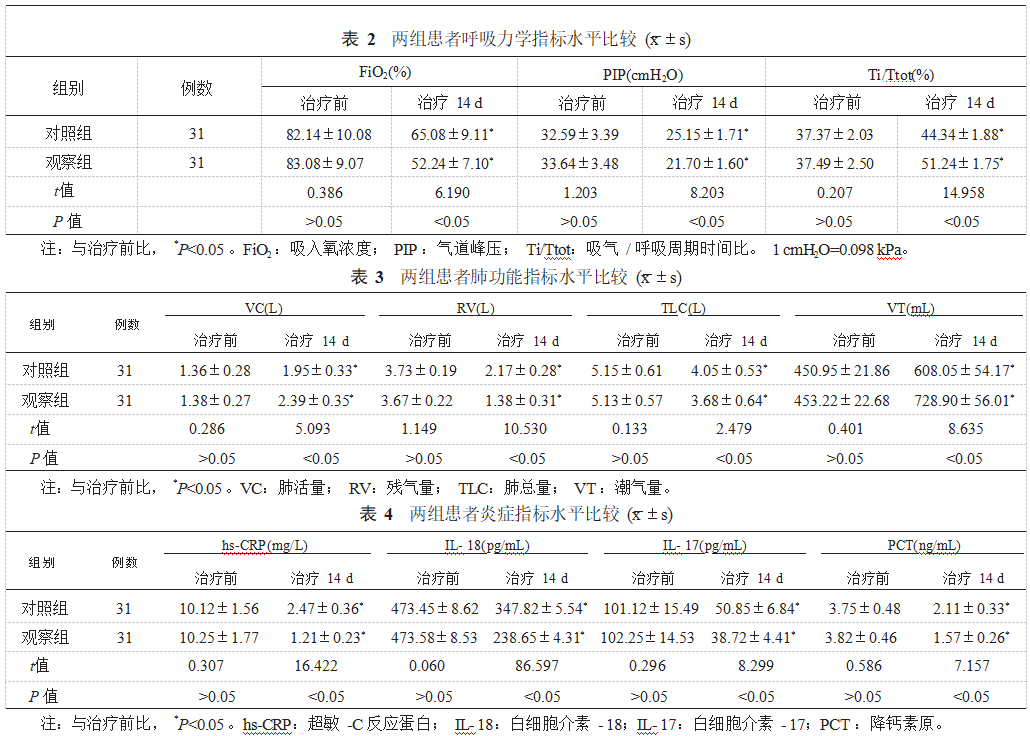
2.2两组患者呼吸力学指标水平比较治疗14 d后两组患者FiO2、PIP水平均较治疗前降低,Ti/Ttot水平较治疗前升高;且相较于治疗前,治疗14 d后观察组患者FiO2、PIP水平降低,Ti/Ttot水平升高,差异均有统计学意义(均P<0.05),见表2。
2.3两组患者肺功能指标水平比较治疗14 d后两组患者VC、VT水平均较治疗前升高,RV、TLC水平均较治疗前降低,;且相较于对照组,治疗14 d后观察组患者VC、VT水平均升高,RV、TLC均降低,差异均有统计学意义(均P<0.05),见表3。
2.4两组患者炎症指标水平比较治疗14 d后两组患者血清炎症因子(hs-CRP、IL-18、IL-17、PCT)水平均较治疗前降低,且治疗14 d后观察组低于对照组,差异均有统计学意义(均P<0.05),见表4。
3讨论
随着疾病的发展,COPD患者气道内阻力也逐渐增高,而内源性呼气终末正压产生的影响,增加了呼吸功耗,因而造成患者呼吸肌疲劳,最终导致呼吸衰竭。而且COPD合并呼吸衰竭容易诱发患者心律失常、心力衰竭、肺性脑病等各种严重并发症,使患者活动耐力下降,严重影响患者的生活质量;同时COPD合并呼吸衰竭患者在急性加重期间具有较高的死亡率。COPD合并呼吸衰竭治疗的关键是改善肺通气功能,纠正低氧血症、高碳酸血症等,常规抗感染、吸氧、化痰等对症支持治疗,虽能缓解缺氧症状,但病情易反复,长期使用会导致不良反应的发生,远期疗效并不理想。
COPD合并呼吸衰竭患者多伴随呼吸肌群衰退,VT降低,会增加黏液分泌,阻塞气道,气体长时间蓄积肺泡,会引起呼吸困难、呼吸频率增快等症状,从而影响患者呼吸力学指标。无创呼吸机是一种操作方便、无需插管的机械通气方式,其通过持续正压通气打开气道,缓解呼吸肌疲劳,还可降低呼吸阻力,减少呼吸肌做功,因而改善呼吸道通气状态,有效促进肺部废气的排出,从而减轻二氧化碳潴留,改善肺功能[5];同时无创呼吸机无创呼吸机经口鼻面罩为患者输送大量氧气,可及时缓解其缺氧状况,还可通过适当的压力,利用呼气、吸气时的压力差,使患者肺内气压差始终处于正压状态,有利于对肺功能提供保护作用,调节呼吸阻力指标[6]。本研究结果显示,与对照组比,治疗14 d后观察组患者的VT、Ti/Ttot、VC水平及治疗后临床总有效率均升高,FiO2、PIP、RV、TLC水平均降低,表明无创呼吸机辅助治疗COPD合并呼吸衰竭,有助于恢复患者呼吸力学指标与肺功能指标,缓解呼吸衰竭,疗效显著。
有害气体及有害颗粒的异常炎症反应是导致COPD发生的重要原因,而呼吸衰竭的发生多与肺部实质的炎症、胸膜炎症、呼吸中枢抑制有关;PCT是一种合成降钙素的前肽,在健康人体中含量极少,然而当患者肺部组织发生感染或炎症时,细菌毒素及炎症因子对机体产生刺激,使PCT水平迅速升高;IL-18、IL-17、hs-CRP等炎症指标水平越高,说明肺部炎症反应越严重,患者的临床症状和肺组织的损伤也呈加重趋势,致使COPD合并呼吸衰竭患者病情恶化和病情进展[7]。无创呼吸机通过帮助患者自主呼吸,缓解呼吸肌疲劳,改善通气功能,同时还能够保持气道压力平衡,以避免肺部小气道及肺泡萎缩,修复受损肺部组织细胞,进而改善患者气道内炎症因子的紊乱情况[8];无创呼吸机通过给予COPD合并呼吸衰竭患者持续正压通气,提升患者胸内压,加大肺毛细血管及肺静脉回流阻力,可充分打开肺泡,增加通气量,减少肺内无效死腔,调节动脉血气,缓解上气道阻塞,从而降低患者交感神经的兴奋性和外周血阻力;同时无创呼吸机通气可有效扩张呼吸衰竭患者支气管,随着呼吸衰竭症状缓解与呼吸道阻力的降低,患者气道高反应性得到有效抑制,继而控制气道炎症反应,还可促进炎性渗出快速吸收,因此降低患者血清炎症因子水平[9]。本研究结果显示,与对照组比,治疗14 d后观察组患者炎症因子(血清PCT、IL-18、IL-17、hs-CRP)水平均降低,表明无创呼吸机辅助治疗COPD合并呼吸衰竭,有助于改善患者缺氧情况,使炎症因子的紊乱情况得以调节,利于病情恢复。
综上,无创呼吸机辅助治疗COPD合并呼吸衰竭,有助于患者炎症反应的减轻,并调节呼吸力学指标水平,改善患者肺功能,从而缓解缺氧、喘息气短、咳嗽等临床症状,提高疗效,值得临床推广应用。
参考文献
[1]王春超,苗虎,桑宏超,等.无创正压通气治疗慢性阻塞性肺疾病急性加重期合并Ⅱ型呼吸衰竭的疗效观察[J].中西医结合心脑血管病杂志,2018,16(13):1943-1945.
[2]卢国栋,陈园,曹钦.无创呼吸机治疗老年慢性阻塞性肺疾病急性发作合并呼吸衰竭的疗效及其对动脉血气的影响观察[J].贵州医药,2022,46(3):381-382.
[3]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2013年修订版)[J].中华结核和呼吸杂志,2013,36(4):255-264.
[4]马碧蔓,林辉斌,黄耀光,等.无创呼吸机治疗慢性阻塞性肺疾病合并呼吸衰竭的疗效及对肺功能和血清炎症因子水平的影响研究[J].世界复合医学,2022,8(4):13-15,19.
[5]龙后明,吴梅,何德全.纳洛酮与无创呼吸机治疗老年COPD合并呼吸衰竭对患者的心率、呼吸、动脉血氧饱和度影响观察[J].中外医疗,2019,38(13):121-123.
[6]夏家惠.无创正压通气对慢性阻塞性肺疾病急性加重期合并重度Ⅱ型呼吸衰竭的治疗效果观察[J].中国医刊,2019,37(7):772-774.
[7]司金双,于海源.BiPAP联合沙美特罗替卡松吸入气雾剂对慢性阻塞性肺疾病合并呼吸衰竭患者免疫球蛋白、肺功能及炎症因子的影响[J].中国医院用药评价与分析,2022,22(6):704-707.
[8]杨晓纲,郭辉,赵健.无创呼吸机对COPD合并慢性呼吸衰竭患者肺功能及炎症因子的影响[J].海南医学,2020,31(12):1517-1520.
[9]江美芳,刘蔺,秦克.噻托溴铵联合无创呼吸机治疗COPD合并Ⅱ型呼吸衰竭疗效及对患者血气指标和炎症因子的影响[J].标记免疫分析与临床,2020,27(1):132-135,141.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/61586.html