SCI论文(www.lunwensci.com)
【摘要】目的:比较经皮经肝胆囊穿刺抽吸术(PTGBA)与经皮经肝胆囊穿刺引流术(PTGBD)治疗老年重症急性胆囊炎患者的效果。方法:选取2019年2月至2021年2月该院收治的98例老年重症急性胆囊炎患者进行前瞻性研究,按照随机数字表法将其分为研究组(n=50)与对照组(n=48)。对照组采用PTGBD术治疗,研究组采用PTGBA术治疗,比较两组围术期相关指标水平、手术前后肝功能指标[总胆红素(TBIL)、碱性磷酸酶(ALP)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)]水平、免疫功能指标[淋巴细胞比例、单核细胞绝对值]水平、肿瘤坏死因子-α(TNF-α)水平和并发症发生率。结果:两组术中出血量、操作成功率比较,差异均无统计学意义(P>0.05),研究组手术时间长于对照组,差异有统计学意义(P<0.05),术后1周,两组TBIL、ALP、ALT、AST水平均低于术前,且研究组低于对照组,差异有统计学意义(P<0.05),两组淋巴细胞比例水平均高于术前,且研究组高于对照组,两组单核细胞绝对值水平和TNF-α水平均低于对照组,且研究组低于对照组,差异有统计学意义(P<0.05),研究组并发症发生率为4.00%,低于对照组的18.75%,差异有统计学意义(P<0.05)。结论:PTGBA术治疗老年重症急性胆囊炎患者可改善免疫功能指标水平,降低肝功能指标水平、TNF-α水平和并发症发生率,其效果优于PTGBD术治疗,但需延长手术时间。
Comparison of effects of PTGBA and PTGBD in treatment of elderly patients with severe acute cholecystitis
LI Yang
(Xuchang Hospital,Xuchang,Henan,461000)
【Abstract】Objective:To compare effects of percutaneous transhepatic gallbladder aspiration(PTGBA)and percutaneous transhepatic gallbladder drainage(PTGBD)in treatment of elderly patients with severe acute cholecystitis.Methods:A prospective study was conducted on 98 elderly patients with severe acute cholecystitis admitted to the hospital from February 2019 to February 2021.They were divided into study group(n=50)and control group(n=48)according to the random number table method.The control group was treated with PTGBD,while the study group was treated with PTGBA.The levels of perioperative related indicators,the liver function indicator levels[total bilirubin(TBIL),alkaline phosphatase(ALP),alanine aminotransferase(ALT),aspartate aminotransferase(AST)],the immune function indicator levels[lymphocyte ratio,monocyte absolute value],the tumor necrosis factor-α(TNF-α)levels,and incidence of complications were compared between the two groups before and after the surgery.Results:There were no significant differences in the intraoperative blood loss and the operation success rate between the two groups(P>0.05).The operation time of the study group was longer than that of the control group,and the difference was statistically significant(P<0.05).One week after the surgery,the levels of TBIL,ALP,ALT and AST in the two groups were lower than those before the surgery,those in the study group were lower than those in the control group,and the differences were statistically significant(P<0.05).The lymphocyte ratios in the two groups were higher than those before the surgery,and that in the study group was higher than that in the control group;the monocyte absolute value and the TNF-αlevel in the two groups were lower than those before the surgery,and those in the study group were lower than the control group;and,the differences were statistically significant(P<0.05).Further,the incidence of complications in the study group was 4.00%,which was lower than 18.75%in the control group,the difference was statistically significant(P<0.05).Conclusions:PTGBA in the treatment of the elderly patients with severe acute cholecystitis can improve the levels of immune function indicators and reduce the levels of liver function indicators,the TNF-αlevel and the incidence of complications.Moreover,it is superior to PTGBD,but the operation time should be prolonged.
【Keywords】Percutaneous transhepatic gallbladder aspiration;Percutaneous transhepatic gallbladder drainage;Acute cholecystitis;Elderly;Liver function;Immune function;Complication
急性胆囊炎是肝胆外科常见急腹症,若未接受及时有效的治疗,可进展为胆囊坏疽或发生胆囊管穿孔[1]。经皮经肝胆囊穿刺引流(PTGBD)术与经皮经肝胆囊穿刺抽吸(PTGBA)术均是治疗急性胆囊炎的有效方式,PTGBD术对胆囊减压、缓解病症的效果良好,但导管留置时间长、患者不适感明显,而PTGBA术可有效避免导管留置带来的并发症[2-3]。本文比较PTGBD术与PTGBA术治疗老年重症急性胆囊炎患者的效果。
1资料与方法
1.1一般资料选取2019年2月至2021年2月本院收治的98例老年重症急性胆囊炎患者进行前瞻性研究。纳入标准:符合《急性胆道系统感染的诊断和治疗指南(2011版)》中相关诊断标准[4],经保守治疗无效,符合PTGBD、PTGBA手术指征,无胆囊穿刺、抽吸禁忌,精神及认知正常,能够配合手术治疗,临床资料保留完整。排除标准:同期行其他外科手术治疗,心、肺、肾严重损伤,凝血功能障碍或先天功能不足,麻醉过敏,合并急性胰腺炎等其他类型急腹症,合并恶性肿瘤,全身性严重感染。患者及其家属对本研究内容了解并自愿签署知情同意书,且研究经本院伦理委员会审批通过(批准文号:2018-0183)。按照随机数字表法分为对照组(n=48)与研究组(n=50)。对照组:男
28例,女20例,年龄70~85岁,平均(76.54±2.82)岁,体质量指数(BMI)18~26 kg/m2,平均(22.05±2.37)kg/m2,美国麻醉师协会(ASA)分级:Ⅰ级25例,Ⅱ级15例,Ⅲ级8例。研究组:男26例,女24例,年龄71~83岁,平均(76.96±2.75)岁,BMI 18~26 kg/m2,平均(21.96±2.81)kg/m2,ASA分级:Ⅰ级27例,Ⅱ级16例,Ⅲ级7例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法所有患者入院后均接受常规治疗,包括营养支持、胃肠减压、抗感染等,持续监测生命体征。在此基础上,对照组采用PTGBD术治疗。协助患者取仰卧位或左侧卧位,术前行超声检查明确胆囊位置、穿刺途径及穿刺深度,取右侧腋前线至腋中线第7、8肋间为穿刺点,常规消毒后嘱患者屏气,选用18号穿刺针按既定方案穿刺,回抽胆汁后再次行超声检查明确针头位置,随后置入导丝退出穿刺针,并沿导丝置入8F猪尾导管,拔出导丝后固定导管,连接引流袋。
研究组采用PTGBA术治疗。穿刺方法同上,选用21号穿刺针进行穿刺,穿刺成功后抽吸胆汁,超声监视下注射器抽净胆汁(如胆汁较为浓稠,则可用用生理盐水冲洗),抽吸完成后拔除引流管。1.3观察指标(1)比较两组围术期相关指标水平,包括手术时间、术中出血量、操作成功率。其中操作成功判定标准为:行PTGBD术患者穿刺完成后,置入猪尾导管并顺利引出胆汁则视为操作成功,行PTGBA术患者穿刺后成功抽吸出胆汁,并于超声下观察到胆囊体积缩小1/2以上[5]。(2)比较两组手术前后肝功能指标水平,所有患者均于术前、术后1周采集空腹静脉血,采用AU5800全自动生化分析仪测定总胆红素(TBIL)、碱性磷酸酶(ALP)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)水平。(3)比较两组手术前后免疫功能水平(淋巴细胞比例、单核细胞绝对值)和肿瘤坏死因子-α(TNF-α)水平。(4)比较两组并发症发生率。
1.4统计学方法应用SPSS 21.0软件进行统计学分析,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
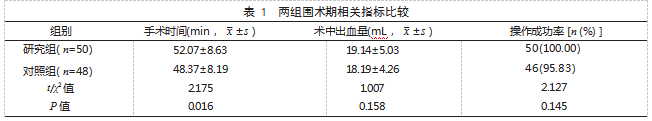
2.1两组围术期相关指标比较两组术中出血量、操作成功率比较,差异均无统计学意义(P>0.05),研究组手术时间长于对照组,差异有统计学意义(P<0.05)。见表1。
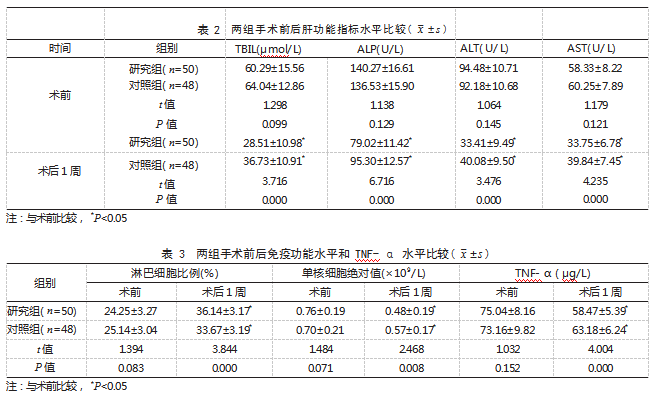
2.2两组手术前后肝功能指标水平比较术前,两组TBIL、ALP、ALT、AST水平比较,差异均无统计学意义(P>0.05),术后1周,两组TBIL、ALP、ALT、AST水平均低于术前,且研究组低于对照组,差异有统计学意义(P<0.05)。见表2。
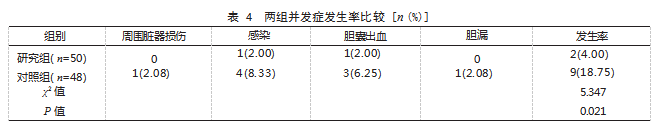
2.3两组手术前后免疫功能指标水平和TNF-α水平比较术前,两组淋巴细胞比例、单核细胞绝对值、TNF-α水平比较,差异均无统计学意义(P>0.05),术后1周,两组淋巴细胞比例水平均高于术前,且研究组高于对照组,两组单核细胞绝对值和TNF-α水平均低于对照组,且研究组低于对照组,差异有统计学意义(P<0.05)。见表3。
2.4两组并发症发生率比较研究组并发症发生率为4.00%,低于对照组的18.75%,差异有统计学意义(P<0.05)。见表4。
3讨论
急性胆囊炎是老年人群的多发病,而单纯保守治疗因无法根除病灶,极难逆转或阻止整个病理过程,可导致治疗无效甚至病情恶化[6]。PTGBD术与PTGBA术为治疗急性胆囊炎患者的有效方法,PTGBD术建立胆囊引流置管以保证引流效果,但需长期置管,PTGBA术仅靠一次性的胆囊抽吸引流也可达到控制感染效果,且能避免长时间置管造成并发症发生风险[7]。
本研究结果显示,研究组手术时间长于对照组,但两组术中出血量、操作成功率比较,差异无统计学意义。提示两组在短期内迅速解除胆囊梗阻、引流感染胆汁和减轻症状体征方面效果相当。而PTGBA术中需要多次进行超声检查评估抽吸效果,因此手术时间较长。
重症急性胆囊炎患者因胆囊异常发生代谢失衡时,肝细胞中参与营养物质催化的酶类大量释放入血,造成TBIL、ALP、ALT、AST在外周血中含量均显著升高[8]。本研究结果同时显示,术后1周,研究组TBIL、ALP、ALT、AST水平均低于对照组。分析原因为PTGBD术与PTGBA术均在超声引导下进行穿刺定位,能有效避开肝内血管,但PTGBD术需要置入引流管,故肝功能改善较慢。
已知淋巴细胞比例、单核细胞绝对值常用于评估患者的免疫功能,TNF-α属促炎性因子[9]。本研究结果还显示,研究组淋巴细胞比例水平高于对照组,单核细胞绝对值和TNF-α水平低于对照组。分析原因为PTGBA术能一次性抽吸胆汁,减少细菌感染及毒素吸收,避免感染胆汁滞留胆囊造成的胆盐、细菌、毒素等物质对胆囊及周围器官的持续性炎性损伤,从而减少免疫功能损伤、缓解炎症反应。本研究结果又显示,研究组并发症发生率低于对照组。分析原因在于PTGBA术不仅可以避免引流管留置造成风险,还能快速完成胆汁引流、减少胆汁淤积对身体机能的不利影响、有效缓解炎症反应、促进患者身体机能恢复正常,减少并发症发生风险[10]。
综上所述,PTGBA术治疗老年重症急性胆囊炎患者可改善免疫功能指标水平,降低肝功能指标水平、TNF-α水平和并发症发生率,其效果优于PTGBD术治疗,但需延长手术时间。
参考文献
[1]王越市,于宏,肖刚.急性胆囊炎引流治疗的进展[J].中国微创外科杂志,2018,18(2):159-162.
[2]许承,郑跃,王军,等.PTGD术后择期LC对GradeⅡ急性胆囊炎患者手术效果的影响[J].实用医学杂志,2018,34(7):1119-1122.
[3]Jeon HW,Jung KU,Lee MY,et al.Surgical outcomes of percutaneous transhepatic gallbladder drainage in acute cholecystitis grade II patients according to time of surgery[J].Asian J Surg,2021,44(1):334-338.
[4]中华医学会外科学分会胆道外科学组.急性胆道系统感染的诊断和治疗指南(2011版)[J].中华消化外科杂志,2011,10(1):9-13.
[5]姜川,朱锦德,赵中伟,等.经皮经肝胆囊穿刺置管引流术与穿刺抽吸术治疗中重度急性胆囊炎的效果对比[J].浙江医学,2019,41(5):462-463.
[6]田树琴,韩江涛,胡运轩.急性重症胆囊炎老年患者经皮经肝胆囊穿刺引流术后腹腔镜胆囊切除术的时机选择[J].宁夏医科大学学报,2020,42(1):84-87.
[7]张化玉,高福洋,左东明,等.经皮经肝胆囊穿刺抽吸术在中、重度急性胆囊炎患者中的应用体会[J].中国妇幼健康研究,2016,27(S1):356-357.
[8]任海鹏,郑云,武秀娟,等.超声引导下经皮经肝胆囊穿刺置管引流术对高危急性胆囊炎患者炎症反应和肝功能的影响[J].现代生物医学进展,2019,19(21):4080-4083.
[9]章密密,刘先武,胡兴明,等.腹腔镜胆囊切除术治疗急性结石性胆囊炎的疗效及对免疫功能术后并发症的影响[J].河北医学,2017,23(11):1810-1813.
[10]黄安华,谢华辉,周明雄,等.腹腔镜胆囊切除术治疗老年急性胆囊炎患者的临床效果及对免疫功能的影响[J].实用临床医药杂志,2017,21(11):202-204.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/58476.html