SCI论文(www.lunwensci.com):
摘要:目的探讨新生儿化脓性脑膜炎血液及脑脊液病原菌的分布情况及其耐药性分析,为临床诊治提供实验室依据。方法对540例诊断为新生儿化脓性脑膜炎患儿的血液和脑脊液进行细菌培养,阳性标本进一步行药敏试验和耐药性分析,并收集阳性标本所对应患儿的临床资料和相关检查结果做统计分析。结果在540例诊断为新生儿化脓性脑膜炎的细菌培养标本中,共检出75例阳性标本,阳性检出率为13.89%。其中,单纯血培养阳性标本共计37例,阳性率为6.85%;单纯脑脊液培养阳性标本20例,阳性率为3.70%;脑脊液培养和血培养均阳性标本18例,阳性率为3.33%。阳性标本所对应的患儿临床症状,单纯血培养阳性组以黄疸最为常见,而单纯脑脊液培养阳性组和两种培养均阳性组则以发热最为常见。阳性标本脑脊液常规检查和生化结果显示,脑脊液白细胞计数和蛋白浓度在单纯血细胞培养阳性组、单纯脑脊液培养阳性组和两种培养均为阳性组间存在差异,呈递增趋势,而葡萄糖含量呈递减趋势。阳性标本病原菌分布结果显示,单纯血培养阳性组、单纯脑脊液培养阳性组以及两种培养均阳性组均以革兰阴性菌检出率最高,并且以大肠埃希菌为主;检出的革兰阳性菌中,血培养阳性组以表皮葡萄球菌为主,脑脊液培养阳性组以血浆凝固酶阴性的葡萄球菌为主,两种培养均为阳性组则以无乳链球菌为主。药敏结果表明,大肠埃希菌对氨苄西林的耐药率最高(81.82%),并检出超广谱β-内酰胺酶菌(ESBLs)2株,未出现对亚胺培南、美罗培南、厄他培南和阿米卡星耐药的菌株;在检出的革兰阳性菌中,无乳链球菌对红霉素和克林霉素均耐药,未见青霉素、头孢曲松和万古霉素耐药菌株。结论我院新生儿化脓性脑膜炎病原菌以革兰阴性菌为主,且以大肠埃希菌最为常见,对多种抗生素具有耐药性。
关键词:新生儿;化脓性脑膜炎;病原菌;耐药性
本文引用格式:王海平,黄海林,麻明彪,等.昆明地区新生儿化脓性脑膜炎分离菌分布及耐药性分析[J].世界最新医学信息文摘,2019,19(99):30-32,35.
Pathogens and Drug Resistance Analysis in Neonatal Purulent Meningitis of Kunming Area
WANG Hai-ping,HUANG Hai-lin,MA Ming-biao,YUAN Mei,LI Xiao-juan,QI Hong-juan,SU Min,DU Ting-yi*
(Department of Clinical Laboratory Medicine,The Children's Hospital of Kunming Medical University,Kunming Yunnan)
ABSTRACT:Objective To investigate the bacteria distribution and drug resistance analysis in blood and cerebrospinal fluid(CSF)of neonatal purulent meningitis,and provide laboratory evidence for clinical diagnosis and treatment.Meth-ods The blood and cerebrospinal fluid of 540 children diagnosed with neonatal purulent meningitis were cultured,the drug susceptibility test and drug resistance analysis of positive specimens were further carried out,and the clinical data and related examination results of the children with positive specimens were collected for statistical analysis.Results In 540 bacterial culture specimens diagnosed with neonatal purulent meningitis,75 positive specimens were detected and the positive rate was 13.89%.Among them,the number of the only positive specimens in blood culture amounted to 37 cases,the positive rate was 6.85%,the only positive specimens in CSF culture was 20 cases,positive rate was 3.7%,and 18 cases in CSF culture and blood culture both were positive,the positive rate was 3.33%.For clinical symptoms of children with positive specimens,the jaundice was the most common in the only positive group of blood culture,and fever was the most common in the only positive group of CSF culture and the positive group of both cultures.The routine examination and biochemical results of CSF in positive specimens showed that there were significant differences in leukocyte count,protein concentration and glucose content in each group.The distribution of pathogens in the positive specimens suggested that Gram-negative bacteria were most frequently found in the only positive group of blood culture,the only positive group of CSF culture and the positive group of both cultures,and Escherichia coli was the main.In the Gram-positive bacteria detected,the only positive group of blood culture was mainly epidermal staphylococcus,and the only positive group of CSF culture was plasma coagulase-negative staphylococci,and the positive group of both cultures was Streptococcus agalactiae.The results of drug susceptibility showed that Escherichia coli had the highest resistance to ampicillin(81.82%),and appeared to be sensitive to the imipenem,meropenem,ceftriaxone and vancomycin.2 strains of the ultra-wide-spectrum beta-caprolactam(ESBLs)were detected.In the Gram-positive bacteria detected,Streptococcus agalactiae were resistant to erythromycin and clindamycin,and sensitive to penicillin,ceftriaxone and vancomycin.Conclusion In our hospital,gram-negative bacteria was the major pathogens in neonatal purulent meningitis.Escherichia coli was the most common and resistant to a variety of antibiotics.
KEY WORDS:Newborn;Neonatal purulent meningitis;Pathogens;Drug resistance
0引言
新生儿化脓性脑膜炎是新生儿最常见的感染性疾病之一[1],具有发病急,临床症状不典型,病情重,病死率高的特点。因新生儿免疫功能低下,且血脑屏障功能差,一旦发生重症感染易发生化脓性脑膜炎,加之临床表现不典型,更易造成漏诊,导致延误治疗,使并发症发生率增高,常留有不同程度的神经系统后遗症。足月新生儿的发病率为0.02%-0.10%,而早产儿的发病率更高,可以达到0.3%左右。该种疾病早期的体征和症状并不明显,引产早期诊断比较困难,确诊经过治疗后存活的新生儿也会有40%-50%出现不同的并发症[1],严重影响新生儿的健康成长。因此,早期诊断及治疗是减少并发症,避免发生严重后遗症的关键。脑脊液(Cerebrospinal fluid,CSF)细菌培养仍然是颅内细菌感染必不可少的实验诊断方法。本篇报道对2014年1月至2016年12月间新生儿科540例诊断为新生化脓性脑膜炎患儿的血液和CSF进行细菌培养,对阳性标本进一步做药敏试验,并收集血培养和CSF培养阳性标本所对应的患儿临床症状、CSF常规和生化检测结果进行整理分析,旨在为新生化脓性脑膜炎的早期诊断提供新思路,并指导临床合理应用抗生素治疗。
1材料与方法
1.1患者信息采集
菌株所对应的患者相关实验检查结果采集自实验室LIS系统,所对应的患者诊断信息采集自医院的病案管理系统。
1.2标本来源
2014年1月至2016年12月间,昆明医科大学附属儿童医院新生儿科收治,诊断为新生儿化脓性脑膜炎的住院患者,诊断标准参考《实用新生儿学》[1],行腰椎穿刺术后,留取合格的CSF培养标本,总计为540例。
1.3CSF
常规检查:行腰椎穿刺术后,留取合格的CSF标本1-3mL,采用SYSMEX-XE5000体液模式进行脑脊液细胞计数,用日立7100全自动生化仪检测脑脊液的蛋白质和葡萄糖浓度。
1.4CSF培养、细菌鉴定及药物敏感性检测
1.4.1CSF病原菌的分离培养
在抗生素使用前,采集患儿CSF1-3 mL,立即接种至BD-BACTEC Peds plus/F培养瓶,置BACTEC FX全自动血培养系统。根据血和CSF培养结果进行分组,为单纯血培养阳性组、单纯CSF培养阳性组以及两种培养均阳性组。阳性瓶转接种至血琼脂平板和巧克力色琼脂平板进行分离培养,5%CO2环境下35℃培养16-18h。
1.4.2细菌鉴定及药敏检测
观察菌落及染色后,以法国生物梅里埃公司提供的VITEK 2-compact全自动微生物分析系统对细菌进行鉴定及药敏试验,严格按照系统要求进行操作,结果判读遵循CLSI执行标准及相应的更新文件。
1.4.3质量控制
严格参照文献执行[2],使用的质控菌株包括大肠埃希菌(ATCC 25922)、铜绿假单胞菌(ATCC 27853)、金黄色葡萄球菌(ATCC 25923)及肺炎链球菌(ATCC49247)。
1.5数据统计分析
数据处理采用Graphpad Prism 6.0统计软件进行统计学分析,数据正态性检验采用Shapiro-Wilk normality检验,计量资料符合正态分布的数据以(均数±标准差)表示,比较采用One-way ANOVA检验;不符合正态分布则以(中位数±四分位间距)表示,比较采用Kruskal-Wallis检验(秩和检验),P<0.05表示差异有统计学意义。
2结果
2.1临床症状
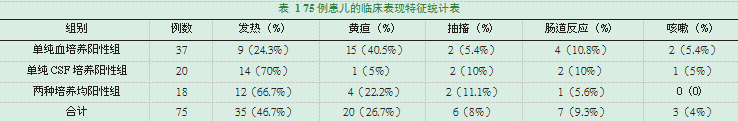
在总的75例细菌培养阳性患儿中,主诉发热的患儿比例最高(46.7%),其次是黄疸(26.7%),也有部分患儿出现抽搐,肠道反应和咳嗽等临床症状。其中在单纯血培养阳性组中,以黄疸为最常见的临床症状,占40%;而在单纯CSF培养阳性组和两种培养均阳性组中,以发热最为常见,其次为黄疸,分别占70%和66.7%,见表1。
2.2常规检查与生化结果
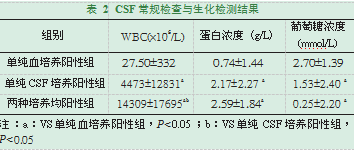
阳性标本CSF常规检查和生化结果显示,数据分布除了血培养阳性组中的葡萄糖浓度呈正态分布外,其余数据均为非正态分布。CSF白细胞计数和蛋白浓度在单纯血培养阳性组、单纯CSF培养阳性组以及两种培养均为阳性组之间存在明显差异,呈递增趋势;CSF中葡萄糖的浓度在这三组中也存在差异,呈递减趋势,见表2。
2.3病原菌分布
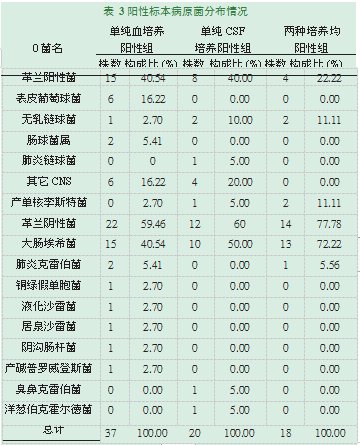
在540例诊断为新生儿化脓性脑膜炎的细菌培养标本中,共检出75例阳性标本,阳性检出率为13.89%(75/540)。其中,单纯血培养阳性标本37例,阳性率为6.85%(37/540);单纯CSF培养阳性标本20例,阳性率为3.70%(20/540);CSF培养和血培养均阳性标本18例,阳性率为3.33%(18/540)。在三组细菌培养阳性的标本中,均以革兰阴性菌检出率最高,并且以大肠埃希菌为主;检出的革兰阳性菌中,单纯血培养阳性组以表皮葡萄球菌为主,单纯CSF培养阳性组以血浆凝固酶阴性的葡萄球菌(coagulase-negative staphylococci,CNS)为主,两种培养均为阳性组则以无乳链球菌为主,见表3。
2.4药敏结果
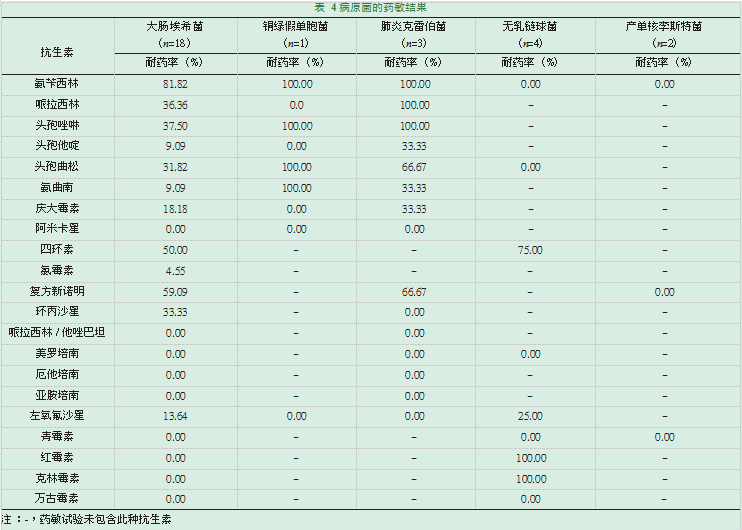
在检出的革兰阴性菌中,对22株大肠埃希菌中的18株进行药敏试验,结果显示大肠埃希菌对氨苄西林的耐药率最高(81.82%),其次为头孢唑啉(37.5%)和头孢曲松(31.8%),而对亚胺培南、美罗培南、厄他培南和阿米卡星未出现耐药菌株。此外,本组大肠埃希菌中,检出超广谱β-内酰胺酶菌(ESBLs)2株。在检出的革兰阳性菌中,无乳链球菌对红霉素和克林霉素均耐药,未见青霉素、头孢曲松和万古霉素耐药菌株。产单核李斯特菌对青霉素和复方新诺明敏感,见表4。
3讨论
新生儿化脓性脑膜炎是新生儿受细菌感染后,病原菌先侵入血液,以后通过血液循环到达脑膜引起脑膜的炎症,部分患儿可出现脑实质性病变。该疾病是小儿、尤其是婴幼儿时期常见的中枢神经系统感染性疾病。新生儿化脓性脑膜炎由于其临床表现特异性不强,且症状与败血症相似,所以该病早期临床诊断较为困难[3]。在此篇文章中我们对细菌培养阳性标本所对应的患儿临床表现进行统计分析,结果显示发热是该疾病的重要表现,占所有阳性标本的46.7%,与徐业燕等[4]、华雪莹等[5]研究报道一致。但值得一提的是,在单纯血培养阳性的患儿中,其常见临床症状表现为黄疸,而并非以发热,但是当病原菌透过血脑屏障进入CSF引起脑膜炎症,患儿发热率高达70%,部分患儿临床症状也可出现抽搐、肠道反应和咳嗽。
新生儿化脓性脑膜炎的发病机制是病原菌首先侵入血液,由于新生儿免疫系统发育不够成熟,免疫力较差而不能及时清除感染的病原菌。随后病原菌通过血液循环到达血脑屏障,由于新生儿血脑屏障功能差,补体浓度低,且中性多形核粒细胞吞噬及趋化功能差,血液循环相对旺盛,所以病原菌极易通过血脑屏障进入CSF而形成化脑,也有少数病例是由病原菌直接侵入脑膜引起。细菌进入CSF后迅速繁殖并大量释放多种炎性细胞因子,导致血脑屏障通透性增加,白细胞和蛋白质大量进入CSF,CSF中白细胞数量和蛋白质含量由此而升高[6-7]。由于CSF中大量白细胞消耗葡萄糖,致病菌对葡萄糖的分解及细菌毒素致炎性代谢产物的增加,抑制了细胞膜的葡萄糖转运功能,使CSF中葡萄糖的含量随之下降。我们对细菌培养阳性所对应患儿的CSF进行白细胞计数,并检测其CSF中的蛋白质浓度和葡萄糖含量,结果显示CSF培养阳性患儿的CSF中白细胞和蛋白质含量明显高于单纯的血培养阳性组,而CSF中的葡萄糖的浓度刚好相反,三种指标变化趋势符合疾病理论。
迄今为止,CSF细菌培养是诊断新生儿化脓性脑膜炎的金标准,也是指导临床应用抗生素进行治疗的重要实验室检查。本研究对540例诊断为新生儿化脓性脑膜炎的患者进行血和CSF细菌培养,共检出75例阳性标本,阳性检出率为仅13.89%,其中,血培养检出阳性55例,检出率为73.33%;CSF培养检出阳性38例,检出率仅为50.67%,较血培养检出率低。分析其原因可能是部分患儿入院以前就服用过抗生素,从而将病原菌控制在血行播散期,避免其透过血脑屏障浸入CSF。新生儿化脓性脑膜炎致病菌不同于其他年龄段的儿童,且在不同国家地区及不同年代会有所不同,欧美发达国家多以B族链球菌、大肠埃希菌以及李斯特菌等常见,发展中国家以B族链球菌较为多见[8]。在亚洲,我国台湾地区以及韩国均报道B族链球菌,大肠埃希菌为最常见新生儿化脓性脑膜炎致病菌[9]。不同地区患儿病原构成也存在差异。在本研究检出的75例阳性标本中,无论是血培养,还是CSF培养,均以革兰阴性菌最为常见,且病原菌以大肠埃希菌为主,结果与朱敏丽等[10],与本地区黄海林[11]等人研究报道一致。大肠埃希菌是寄居在人体肠道以及生殖道的正常菌群,分娩过程(特别是自然分娩者)为新生儿暴露于该菌的高风险期,后期因新生儿肠道黏膜通透性大以及肠道免疫因子分泌不足等原因,使新生儿成为大肠埃希菌感染的高危人群。此外人体抗大肠埃希菌抗体属于IgM,不能通过胎盘,新生儿对此菌缺乏先天的免疫能力,因而该菌成为新生儿化脓性脑膜炎的主要病原菌[12,13]。在检出的革兰阳性菌中,血培养常见为表皮葡萄球菌,而CSF培养则为CNS和无乳链球菌,其中检出的CNS经分析考虑为污染菌可能。与本地区黄海林[11]等报道的儿童组革兰阳性以肺炎链球菌为主存在差异。近年来研究显示,无乳链球菌也是我国引起新生儿早发型及晚发型感染的主要革兰阳性菌,是新生儿期重症肺炎、败血症、脑膜炎的常见病原菌。无乳链球菌与围生期感染密切相关,无乳链球菌寄居于母亲泌尿道和胃肠道的黏膜处,产妇携带无乳链球菌比例达4%~40%[14],产妇生殖道无乳链球菌定植、病原菌的因素以及新生儿的免疫水平等都与新生儿无乳链球菌感染相关[15]。
药敏结果显示,常见病原菌大肠埃希菌对氨苄西林、四环素和复方诺明耐药率在50%以上,同时对哌拉西林、头孢唑啉、头孢曲松和环丙沙星有一定的耐药率,未检出对亚胺培南、美罗培南、厄他培南和阿米卡星耐药的菌株;检出的革兰阳性菌中,无乳链球菌对红霉素和克林霉素耐药,且对左氧氟沙星和四环素也有一定的耐药率。近年来,由于抗生素的不规范使用,致使耐药菌株不断扩大,导致难治性化脓性脑膜炎也不断增多。因此,为了降低细菌耐药率,应该长期坚持严格掌握抗菌药物的使用指证,并合理规范抗生素的应用。
综上所述,对疑诊是新生儿化脓性脑膜炎的患儿,应结合临床表现,特别是出现发热、黄疸、抽搐等临床症状应及早抽血进行血培养,或并行腰穿进行CSF培养。根据血培养或CSF培养,并结合其药敏结果,对患儿进行早期诊断以及合理应用抗生素进行治疗。
参考文献
[1]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].北京:人民卫生出版社,2014:347-351.
[2]周庭银,倪语星.临床微生物检验标准化操作[M].上海:上海科学技术出版社,2009.
[3]王卫平.儿科学[M]第8版.北京:人民卫生出版社,2013.
[4]徐业燕,韦秋芬,李燕,等.新生儿化脓性脑膜炎临床特点分析[J].中华妇幼临床医学杂志(电子版),2018,14(05):76-80.
[5]华雪莹,蔡方成,赵智,等.38例新生儿化脓性脑膜炎脑脊液检测结果的病程相关性特征[J].重庆医科大学学报,2018,43(07):953-956.
[6]Kamoun F,Dowlut MB,Ameur SB,et al.Neonatal purulent meningitis in southern Tunisia:Epidemiology,bacteriology,risk factors and prognosis[J].Fetal&Pediatric Pathology,2015,34(4):233-240.
[7]Bing S,Qingli H,Hongwei S,et al.Relevant analyses of pathogenic bacteria and inflammatory factors in neonatal purulent meningitis[J].Experimental and Therapeutic Medicine,2018,16(2):1153-1158.
[8]Furyk JS,Swann O,Molyneux E.Systematic review:neonatal meningitis in the developing world[J].Tropical Medicine&International Health,2011,16(6):672-679.
[9]Lin MC,Chi H,Chiu NC,et al.Factors for poor prognosis of neonatal bacterial meningitis in a medical center in Northern Taiwan[J].Journal of Microbiology,Immunology,and Infection,2012,45(6):442-447.
[10]朱敏丽,胡钱红,麦菁芸,等.新生儿化脓性脑膜炎病原菌分布特点及耐药性分析[J].中华儿科杂志,2015,53(1):51-56.
[11]黄海林,王海平,张倩,等.昆明地区儿童脑脊液细菌培养阳性结果分析[J].现代检验医学杂志,2016,31(4):151-153.
[12]高洁,杨丽,毛雪,等.新生儿化脓性脑膜炎临床分析[J].中华妇幼临床医学杂志:电子版,2014,10(1):9-12.
[13]刘改英,伊文芳,李彬.新生儿化脓性脑膜炎31例诊治分析[J].临床合理用药杂志,2012,5(21):86-87.
[14]汤洁,马向薇,张宁.孕妇生殖道B族链球菌及其他病原微生物感染情况调查[J].中国微生态学杂志,2010,22(10):942-943.
[15]洪翔,于红,王蓓.新生儿B族链球菌感染相关疾病影响因素的研究进展[J].中华流行病学杂志,2018,39(2):249-252.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/23916.html