SCI论文(www.lunwensci.com):
摘要:目的探究辨证分型联合西药治疗不寐的临床疗效及对睡眠质量的影响。方法研究对象选取2016年3月至2018年8月在我院治疗的140例不寐患者,按随机数表法分成对照组(70例)与观察组(70例),对照组行单纯西医治疗,观察组在此基础上实施辨证分型治疗,比较两组临床疗效、睡眠质量(匹兹堡睡眠质量指数,PSQI)、复发率及不良反应发生率。结果相比对照组,观察组治疗总有效率较高,治疗后PSQI指数评分、复发率、不良反应发生率均较低,差异有统计学意义(P<0.05)。结论不寐症采取辨证分型联合西药治疗可提高治疗效果,改善患者睡眠质量,降低不良反应发生率及复发。
关键词:不寐;辨证分型;西药;睡眠质量;不良反应
本文引用格式:张华,郝华,刘谦,等.辨证分型联合西药治疗不寐临床疗效对比研究[J].世界最新医学信息文摘,2019,19(67):197-198.
0引言
不寐为中医病症名,亦称失眠,由多种原因导致患者无法获得正常睡眠,长期以往,严重影响患者的生活质量,并使其产生负面情绪,出现记忆力减退、注意力不集中、日常工作能力降低等症状,同时可诱发多种精神类疾病与心血管疾病,危害患者身体健康[1]。西医治疗该疾病主要采取镇静催眠药物及心理治疗为主,虽可一定程度上改善患者睡眠质量,但形成药物依赖性,出现停药反跳,降低记忆力;中医治疗不寐的历史悠久,积累了丰富的治疗经验,可根据患者病症分型进行辨证施治,可达到标本兼治的效果,且不会产生药物依赖性[2]。本研究在西医治疗基础上联合中医辨证分型治疗不寐,旨在探讨其临床疗效,现报道如下。
1资料与方法
1.1一般资料。研究对象选取2016年3月至2018年8月在我院治疗的140例不寐患者,按随机数表法分成对照组(70例)与观察组(70例),其中对照组男38例,女32例;年龄36-75岁,平均(45.71±5.27)岁;病程6个月至6年,平均(3.24±0.56)年。观察组男36例,女24例;年龄36-76岁,平均(45.78±5.34)岁;病程6个月至6年,平均(3.28±0.57)年。两组一般资料相比,差异无统计学意义(P>0.05),具有可比性。本研究经我院伦理委员会批准,入选患者均签署知情同意书。
1.2入选标准。纳入标准:①西医诊断符合《中国精神障碍分类与诊断标准》[3]中失眠的相关标准,轻者入睡困难、易醒、醒后不寐,症状持续>3周,重者彻夜不眠,并伴有头晕、健忘、心悸、疲乏等症状;②中医诊断符合《临床中医内科学》[4]中不寐的相关标准,不寐证型分为:肝郁化火证、痰热内扰证、阴虚火旺证、心脾两虚证、心虚胆怯证。排除标准:①精神类疾病引起的不寐;②心肝肾功能重要器官功能障碍;③酒精或药物引起的失眠。
1.3方法。对照组采取常规西医治疗,给予服用劳拉西泮片(山东信谊制药有限公司,国药准字H20060105),睡前服用,2 mg/次,1次/d。观察组在对照组基础上进行辨证分型治疗,具体如下:①肝郁化火型:龙胆泻肝汤加减治疗;②痰热内扰型:黄连温胆汤加减治疗,组方:双花15 g,龙胆草、柴胡、生地、当归、赤芍、甘草各12 g,泽泻、黄芩、栀子、木通、连翘各9 g,车前子6 g;③阴虚火旺型:六味地黄丸及黄连阿胶汤治疗;组方:黄连6 g,黄芩10 g,阿胶、白芍、山萸肉、丹皮、山药各15 g,熟地30 g,泽泻10 g,鸡子黄2枚;④心脾两虚型:归脾汤加减治疗,组方:白术、当归、黄芪、茯苓、远志、酸枣仁、龙眼肉各3 g,人参6 g,木香1.5 g,炙甘草1 g;⑤心虚胆怯型:酸枣仁汤加减治疗,组方:酸枣仁60 g,知母、茯苓、川芎各6 g,甘草3 g。以水煎煮,去渣留汁300 mL,分早晚2次温服。两组均连续治疗28 d。
1.4评价指标。①比较两组临床疗效,判定标准依据《中药新药临床研究指导原则》[5],显效:睡眠时间增加≥3 h,睡眠深度增加,临床症状与体征消失;有效:睡眠时间增加<3 h,睡眠深度有所增加,临床症状与体征有所减轻;无效:睡眠时间未增加,临床症状未见改善或加重。总有效率=显效率+有效率。②比较两组治疗前与治疗28 d后睡眠质量,采用PSQI量表进行评估,评分范围为0-21分,评分越高表示睡眠质量越差。③比较两组用药安全性,治疗过程中观察并记录患者日间昏睡、四肢无力、头晕恶心等不良反应发生率,治疗后随访6个月,调查复发率。
1.5统计学分析。采用SPSS 20.0统计学软件,计数资料以[n(%)]表示,组间比较:χ2检验;计量资料以(±s)表示,组间比较:独立样本t检验,组内比较:配对样本t检验;以P<0.05为差异有统计学意义。
2结果
2.1临床疗效。观察组治疗总有效率为97.14%,其中显效46例,有效22例,无效2例;对照组总有效率为81.43%,其中显效38例,有效19例,无效13例,组间相比,差异有统计学意义(χ2=9.035,P=0.003)。
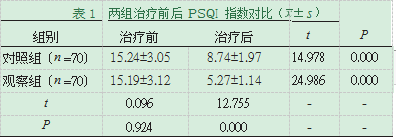
2.2PSQI。两组治疗后PSQI指数评分均较治疗前降低,且观察组PSQI指数评分低于对照组,差异有统计学意义
(P<0.05),见表1。
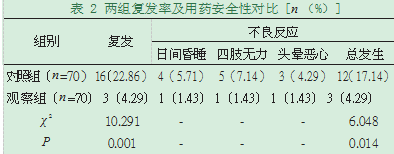
2.2复发率与用药安全性。观察组复发率与不良反应发生率均低于对照组,差异有统计学意义(P<0.05),见表2。
3 结论
随着生活节奏的加快,生活压力随之提高,长期过度紧张的脑力劳动、久病后体质虚弱、剧烈情绪波动等因素可导致大脑皮层抑制与兴奋调节功能失衡,进而引发不寐症,该疾病虽不属于危重症,但短期不寐可导致患者出现心烦、倦怠、记忆力减退、注意力不集中、工作与学习能力降低;长期不寐可导致机体脏腑功能失调、代谢紊乱、免疫功能降低,严重影响患者的生活质量[6]。
现阶段,临床西医治疗不寐症多给予使用苯二氮草类镇静催眠药物,初服疗效显著,但长期服用,可出现依赖性、成瘾性及耐受性,治标不治本,因此,有必要探寻一种更有有效的治疗方法。祖国医学认为,不寐是由于久病或年迈、禀赋不足、情志不畅、饮食内伤等原因而导致的脏腑功能失调、阴阳失衡、气亏血虚,其病位在脑与心,但同时与肝脾肾等脏器联系密切,其证型较多,应当辨证施治[7]。本研究在常规西药治疗基础上联合中医辨证治疗,结果显示,观察组治疗总有效率高于对照组,而治疗后PSQI评分、治疗过程中不良反应发生率及复发率均低于对照组,表明采取辨证施治联合西医治疗不寐可提高治疗效果,提升睡眠质量,降低不良反应发生率及复发率。肝郁化火证应采用龙胆泻肝汤,具有清肝泻火之效,并佐以安神;痰热内扰证以采用黄连温胆汤加减治疗,具有和中安神、清热化痰的作用;阴虚火旺证应采用六味地黄丸和黄连阿胶汤加减治疗,可达到除烦清热、养肝宁心的作用;心脾两虚证应采取归脾汤治疗,该方剂具有养心安神、补益脾胃的作用;心虚胆怯证应采用酸枣仁汤治疗,具有安神定志、镇惊益气的功效。各证型随症加减治疗,[8]充分体现了中医辨证施治,标本兼治的观念。西医联合中医辨证分型治疗不寐,可提升患者睡眠质量,降低不良反应发生率及复发率,增强临床疗效。
综上所述,中医辨证分型联合西医治疗不寐的临床疗效优于单纯西医治疗,促进患者睡眠质量改善,减少不良反应发生,降低复发率。
参考文献
[1]胡琪,李七一.失眠的中医治疗研究进展[J].国际中医中药杂志,2016,38(6):573.
[2]赵丽娜,刘扬.贾跃进治疗不寐用药规律硏究[J].中西医结合心脑血管病杂志,2017,15(8):1003-1005.
[3]中华医学会精神病学分会.中国精神障碍分类与诊断标准第三版(精神障碍分类)[J].中华精神科杂志,2001,34(3):184-188.
[4]王永炎.临床中医内科学[M].北京:北京出版社,1994:251-254.
[5]郑筱萸.中药新药临床研究指导原则(试行)[M].北京:中国医药科技出版社,2002:395-396.
[6]覃一珏,陈曦.中医药治疗失眠的研究进展[J].中国保健营养,2016,26(4):386-387.
[7]来亭亭,李亚平,来草源,等.不寐中医辨治进展[J].辽宁中医药大学学报,2016,18(12):114-116.
[8]杨军,孙文军,唐启盛.唐启盛辨证治疗不寐临床经验[J].北京中医药,2016,35(8):749-751.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/19360.html