SCI论文(www.lunwensci.com)
【摘要】目的探讨心型脂肪酸结合蛋白(H-FABP)、胆碱酯酶(CHE)、N末端脑利钠肽前体(NT-proBNP)表达情况及与慢性心力衰竭患者超声检查参数的关系,为临床治疗慢性心力衰竭提供参考依据。方法回顾性分析双辽市中医医院2019年1月至2023年5月收治的66例慢性心力衰竭患者的临床资料,将其作为疾病组,并根据美国纽约心脏病协会心功能分级(NYHA)分为Ⅱ级组(23例)、Ⅲ级组(21例)、Ⅳ级组(22例),另收集并分析同期于双辽市中医医院进行体检的48例健康人群的体检资料,将其作为健康组。两组研究对象均进行实验室指标检测和心脏超声检查。比较健康组和疾病组研究对象H-FABP、CHE、NT-proBNP及左心房内径(LAD)、左心室舒张末期内径(LVEDd)、左心室射血分数(LVEF)、左心室后壁厚度(LVPW)、下腔静脉内径(IVC)、室间隔厚度(IVS)指标、心力衰竭超声指数(HFEI)指标变化及H-FABP、CHE、NT-proBNP与LAD、LVEDd、LVEF、LVPW、HFEI、IVC、IVS的相关性。结果与健康组比,疾病组患者血清H-FABP、血浆NT-proBNP、HFEI更高,LAD、LVEDd、IVC更长,LVPW、IVS更厚,血清CHE、LVEF更低;随着心功能分级的升高,Ⅱ级组、Ⅲ级组、Ⅳ级组患者血清H-FABP、血浆NT-proBNP、HFEI逐渐升高,LAD、LVEDd、IVC逐渐增长,LVPW、IVS增厚,血清CHE、LVEF逐渐降低;Pearson相关性分析结果显示,血清H-FABP水平与LVEDd、LVPW、IVS呈正相关,与LVEF呈负相关;血浆NT-proBNP水平与LAD、LVEDd、HFEI呈正相关,与LVEF呈负相关;血清CHE水平与IVC、IVS呈负相关(均P<0.05)。结论慢性心力衰竭患者血清H-FABP、CHE及血浆NT-proBNP水平存在异常,并且其变化与超声检查参数存在一定关系,监测上述指标可为临床诊治慢性心力衰竭和评估病情提供参考依据。
【关键词】慢性心力衰竭;心型脂肪酸结合蛋白;胆碱酯酶;N末端脑利钠肽前体;Pearson相关性分析
慢性心力衰竭是一种特殊性心脏病,若不进行干预病情进展会诱发低钾血症、肺部感染、血栓等多种并发症,不仅降低患者生活质量,还对患者生命安全构成威胁,因此,及时明确疾病诊断及严重程度对于制定治疗方案尤为重要。血清学检测和超声检测都是目前临床疾病诊断中应用普遍的检测方法,探讨两者间的关系也是临床研究的一个热点。心型脂肪酸结合蛋白(H-FABP)是常用心肌损伤标志物,临床常用于冠心病、心肌梗死等疾病的诊断,慢性心力衰竭患者心功能受损,其水平异常升高[1];胆碱酯酶(CHE)是肝脏合成的水解酶,既往常用于肝功能的评估,但近年来有研究报道,CHE水平变化可协助判断患者心力衰竭情况[2];N末端脑利钠肽前体(NT-proBNP)是心力衰竭标志物,其水平过高则提示存在心功能障碍[3]。有研究表明,心脏超声下左心室射血分数(LVEF)可预测慢性心力衰竭的发生;左心房内径(LAD)、左心室舒张末期内径(LVEDd)、左心室后壁厚度(LVPW)、下腔静脉内径(IVC)、室间隔厚度(IVS)、心力衰竭超声指数(HFEI)可较好地预测慢性心力衰竭的发生和病情程度[4-5]。基于此,本研究旨在分析慢性心力衰竭患者H-FABP、CHE、NT-proBNP表达变化及与超声检查参数的关系,为临床治疗该疾病提供参考依据,现报道如下。
1资料与方法
1.1-般资料回顾性分析双辽市中医医院2019年1月至2023年5月收治的66例慢性心力衰竭患者的临床资料,将其作为疾病组,另收集并分析同期于双辽市中医医院进行体检的48例健康人群的体检资料,将其作为健康组,其中疾病组患者根据美国纽约心脏病协会心功能分级(NYHA)[6]分为3组,Ⅱ级组(23例)患者中男性13例,女性10例;年龄47~76岁,平均(58.82±4.35)岁;Ⅲ级组(21例)患者中男性12例,女性9例;年龄46~76岁,平均(58.85±4.32)岁;Ⅳ级组(22例)患者中男性12例,女性10例;年龄46~75岁,平均(58.88±4.31)岁。健康组研究对象中男性25例,女性23例;年龄46~77岁,平均(58.80±4.35)岁。Ⅱ级组、Ⅲ级组、Ⅳ级组和健康组研究对象的一般资料比较,差异无统计学意义(P>0.05),组间有可比性。诊断标准:疾病组患者参考《中国心力衰竭诊断和治疗指南2014》[7]中慢性心力衰竭的诊断标准。疾病组患者纳入标准:①与上述诊断标准相符,经影像学检查确诊;②临床资料齐全;③首次发病。排除标准:①合并其他严重心脏疾病;②免疫系统病变;③肝脏、肾脏等重要脏器功能衰竭。本研究经双辽市中医医院医学伦理委员会详细审核批准。
1.2检测方法
1.2.1实验室指标空腹状态下采集所有研究对象肘部静脉血5 mL,一部分经离心(3 000 r/min、10 min)获取血清,使用双向侧流免疫法测定血清H-FABP水平,使用丁酰硫代胆碱法测定血清CHE水平;另一部分经抗凝后离心(3 000 r/min、10 min)获取血浆,使用双抗体夹心法测定血浆NT-proBNP水平。
1.2.2超声检查指标使用全数字彩色多普勒超声诊断系统(汕头市超声仪器研究所股份有限公司,粤械注准20182060115,型号:Apogee 8G)测定,受检者平卧,将探头轻放在患者胸部皮肤上移动,获取不同角度和视图的超声图像,探头频率为:2.25 MHz,帧频>70帧s,测定研究对象LAD、LVEDd、LVEF、LVPW、IVC、IVS,心力衰竭超声指数(HFEI)评分标准[8]:①左心室收缩功能:30%≤LVEF<45%或节段性运动异常为1分;LVEF<30%为2分;②左心室舒张功能:E/A<0.5,DT>220 ms,D/S<1或E/A=1-2,DT=150-220 ms,D/S≥1为1分;E/A>2,DT<150 ms,D/S>1或限制性改变为2分;③瓣膜反流或狭窄:中度为1分,重度为2分;④肺动脉收缩压:≥35 mmHg为1分,≥50 mmHg为2分;⑤房室重构:56mm<LVDd<66 mm,IVS或LVPW≥13 mm或LAD≥45 mm为1分,LVDd≥66 mm或右心功能不全为2分。采用盲法完成数据分析,数据测量3次,取平均值。
1.3观察指标①比较健康组和疾病组研究对象相关指标:包括H-FABP、CHE、NT-proBNP、LAD、LVEDd、LVEF、LVPWT、HFEI、IVC、IVS。②比较疾病组不同心功能分级患者相关指标:包括H-FABP、CHE、NT-proBNP、LAD、LVEDd、LVEF、LVPW、HFEI、IVC、IVS指标。③使用Pearson相关性分析慢性心力衰竭患者H-FABP、CHE、NT-proBNP与超声检查参数的相关性。
1.4统计学方法采用SPSS 25.0统计学软件分析数据,计数资料以[例(%)]表示,采用χ2检验;计量资料经S-W法检验符合正态分布,以(x±s)表示,两组间比较采用t检验,3组间比较行单因素方差分析,使用Pearson相关性分析法分析各指标间的相关性。以P<0.05表示为差异有统计学意义。
2结果
2.1健康组和疾病组研究对象相关指标比较与健康组比,疾病组患者血清H-FABP、血浆NT-proBNP、HFEI均更高,LAD、LVEDd、IVC均更长,LVPW、IVS均更厚,血清CHE、LVEF更低,差异均有统计学意义(均P<0.05),见表1。
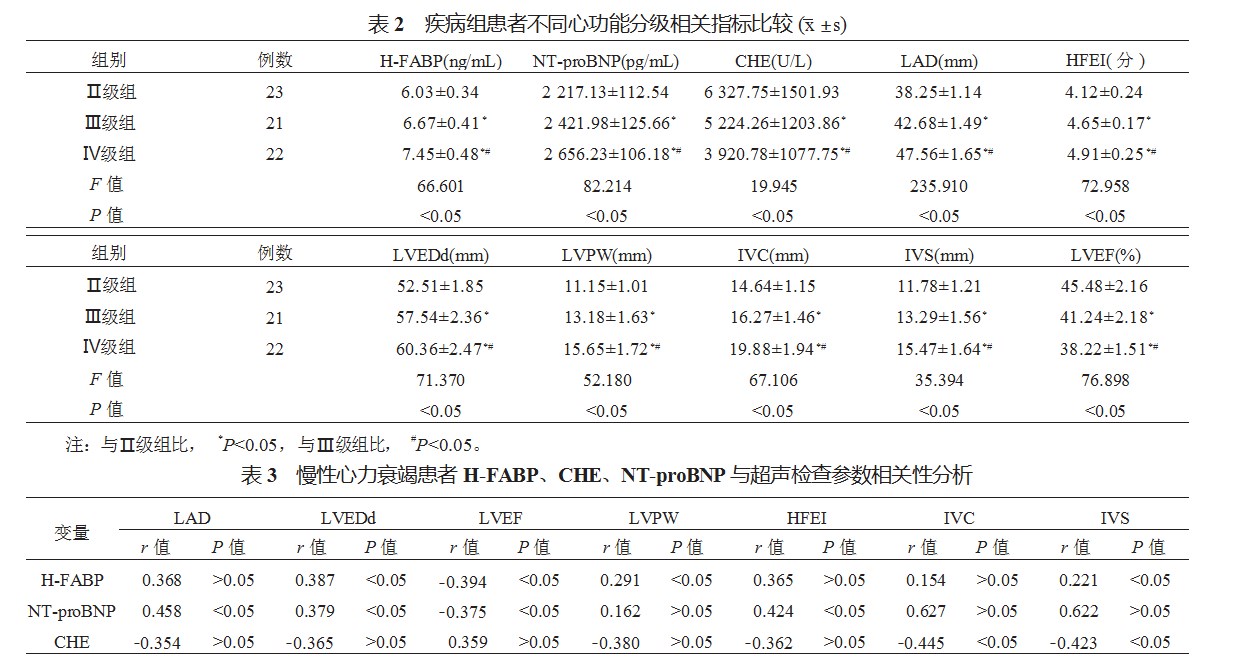
2.2疾病组患者不同心功能分级相关指标比较随着分级的升高,Ⅱ级组、Ⅲ级组、Ⅳ级组患者血清H-FABP、血浆NT-proBNP、HFEI均升高,LAD、LVEDd、IVC均更长,LVPW、IVS均增厚;Ⅱ级组、Ⅲ级组、Ⅳ级组血清CHE、LVEF水平均呈逐渐降低趋势,差异均有统计学意义(均P<0.05),见表2。
2.3慢性心力衰竭患者H-FABP、CHE、NT-proBNP与超声检查参数相关性分析Pearson相关性分析结果显示,血清H-FABP水平与LVEDd、LVPW、IVS均呈正相关,与LVEF呈负相关;血浆NT-proBNP水平与LAD、LVEDd、HFEI均呈正相关,与LVEF呈负相关;血清CHE水平与IVC、IVS均呈负相关,差异均有统计学意义(均P<0.05),见表3。
3讨论
慢性心力衰竭主要是由心肌梗死、血流动力学负荷过重、炎症等原因引起的各种慢性心肌病损和长期的心室负荷过重,以致心肌收缩力减弱,使心脏无法博出与静脉回流及机体组织代谢所需相称的血供,在中老年人群中较为常见。慢性心力衰竭病情进展虽然相对缓慢,但会对机体多个组织器官产生不良影响,危害性较大,因此及时了解和诊断病情对于制定有效治疗方案尤为关键。
本研究中,与健康组比,疾病组患者血清H-FABP、血浆NT-proBNP、HFEI均更高,LAD、LVEDd、IVC更长,LVPW、IVS均更厚,血清CHE、LVEF均更低;且上述指标的变化和心功能分级呈现明显的相关性,提示慢性心力衰竭患者心脏收缩力、舒张力及心血排出量异常,心功能受损,且心脏结构也发生了明显的重构。分析原因可能是慢性心力衰竭患者心肌细胞缺氧、缺血时,脂肪酸不能正常提供能量给心肌细胞,心肌细胞内H-FABP含量增加,因其分子量很小,能够快速从心肌细胞释放到血液中,导致血液中H-FABP水平异常升高,从而影响心肌收缩;慢性心力衰竭患者发生心功能不全,会引起人体的体循环和肺循环淤血,肝静脉回流受到阻碍,导致肝脏损害;此时,心排血量减少,势必引起肝脏灌注不足,从而导致肝脏缺血性损害[9]。血清CHE主要由肝脏合成,慢性心功能不全造成的肝脏损害,使CHE的合成底物减少,进而减少CHE的合成,且随着患者心功能不全严重程度的增加,肝脏损害亦越严重,血清CHE水平会越低[10]。血浆NT-proBNP是一种由心室分泌的心脏神经激素,其在心力衰竭的诊断及预后评价中受到临床高度关注,且研究显示,其是慢性心力衰竭患者预后独立危险因素[11]。心脏超声检查对人体无任何损伤,可直观显示心脏瓣膜的变化情况,可帮助临床更准确快速的判断患者心功能状态,LAD、LVEDd、LVEF、LVPW、HFEI、IVC、IVS都是反映心脏结构的相关指标,HFEI主要是通过心脏超声检测指标计算而来,其不但能有效反映心室腔内径结构,同时可准确评估心脏舒张功能,其水平越高反映了患者病情越严重,预后相对较差[12]。本研究中,血清H-FABP水平与LVEDd、LVPW、IVS均呈正相关,与LVEF呈负相关;血浆NT-proBNP水平与LAD、LVEDd、HFEI均呈正相关,与LVEF呈负相关;血清CHE水平与IVC、IVS均呈负相关,提示慢性心力衰竭患者血清H-FABP、CHE及血浆NT-proBNP水平变化与超声检查参数存在一定关系,及时监测患者上述实验室指标及进行心脏超声检测可为临床诊治慢性心力衰竭提供参考依据。
综上,慢性心力衰竭患者血清H-FABP、CHE及血浆NT-proBNP水平存在异常,并且其变化与超声检查参数存在一定关系,但是本研究样本量有限,且未能进一步随访观察患者的预后情况,因此在以后的研究中会逐渐深入探讨血清学和超声指标与患者预后的关系。
参考文献
[1]吕志刚,徐邦夫,王俊,等.血清sST2、H-FABP及Hcy对心力衰竭患者预后的预测价值[J].湖南师范大学学报(医学版),2021,18(6):74-78.
[2]陈平,胡正强,岳新爱,等.血清胆碱酯酶水平与慢性心功能不全患者临床预后的相关性研究[J].检验医学与临床,2016,13(5):676-677,678.
[3]沈晓辉,杨文娟,程慧,等.N末端脑利钠肽前体和二尖瓣舒张早期血流峰值速度与二尖瓣环舒张早期运动速度比值预测心力衰竭患者预后价值[J].临床误诊误治,2020,33(5):64-69.
[4]杨晓梅,方明明,王艳,等.老年慢性心力衰竭患者血清炎性因子水平变化及其与心力衰竭标志物和心功能指标的相关性分析[J].微循环学杂志,2020,30(4):60-63.
[5]田敏,王丽丽,宋庆飞,等.心脏超声在慢性心力衰竭患者诊断及心脏功能评价中的应用[J].中国药物与临床,2020,20(20):3391-3392.
[6]杨宏斌,黄巧平.老年心功能衰竭患者血清NT-proBNP和hs-TnT水平检测与NYHA分级的相关性分析[J].现代检验医学杂志,2019,34(2):64-67,71.
[7]中华医学会心血管病学分会,中华心血管病杂志编辑委员会.中国心力衰竭诊断和治疗指南2014[J].中华心血管病杂志,2014,42(2):98-122.
[8]韩淑杰,杨俊华,周炳元.超声心电图综合参数对慢性心力衰竭的诊断及治疗评价[J].实用医学杂志,2013,29(18):3045-3047.
[9]韩静,胡文江,白蓉,等.超声心动图联合血清H-FABP、cTnI检测评估慢性心力衰竭病人左心功能的效果观察[J].中西医结合心脑血管病杂志,2021,19(2):296-299.
[10]杨珊珊,潘宇翔,王军,等.外周血胆碱酯酶水平与急性心力衰竭患者超声心动图参数及预后的相关性[J].中国心血管病研究,2023,21(3):246-251.
[11]王莹,周艺,骆继业.心力衰竭超声指数与慢性心力衰竭患者NT-proBNP的相关性及对超滤治疗时机的指导价值[J].哈尔滨医科大学学报,2023,57(1):24-29.
[12]郭莉.心脏超声在慢性心衰诊断及心脏功能评价中诊断价值[J/CD].中西医结合心血管病电子杂志,2020,8(16):72.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/76425.html