SCI论文(www.lunwensci.com)
摘要:目的 分析乳腺癌患者行根治术后发生肺部感染的危险因素, 以及其血清因子的变化情况, 为制定针对性措施、改善患者预后 提供参考。方法 回顾性分析 2019 年 3 月至 2022 年 2 月期间于成都市双流区第一人民医院 · 四川大学华西空港医院行乳腺癌根治术的 213 例患者的临床资料, 并根据患者术后是否发生肺部感染分为发生肺部感染组( 42 例) 和未发生肺部感染组( 171 例) 。统计两组患者 的临床资料,血清白细胞介素- 17 ( IL- 17 ) 、白细胞介素-23 ( IL-23 )、 C- 反应蛋白( CRP )及糖蛋白抗原 153 ( CA153 ) 、糖蛋白抗原 125 ( CA125 ) 、特异性组织多肽抗原( TPS ) 水平, 并进行单因素分析;将其中差异有统计学意义的因素行多因素 Logistic 回归分析, 筛 选乳腺癌根治术后患者发生肺部感染的危险因素。 结果 单因素分析结果显示, 发生肺部感染组中引流时间 ≥ 30 d、住院时间≥20 d、有 吸烟史的患者占比及血清 CA153、CA125、TPS、IL- 17、IL-23、CRP 水平均显著高于未发生肺部感染组(均 P<0.05 ); 多因素 Logistic 回 归分析结果显示, 引流时间≥30 d、住院时间≥20 d、有吸烟史均为乳腺癌患者行根治术后发生肺部感染的危险因素( OR=3.971、2.452、 2.145 ,均 P<0.05 )。 结论 乳腺癌根治术后发生肺部感染的患者血清肿瘤标志物与炎症因子水平均异常升高,建议患者术后早期给予针 对性抗感染及辅助放化疗治疗;同时,引流时间 ≥ 30 d、住院时间≥ 20 d、有吸烟史均为乳腺癌患者行根治术后发生肺部感染的危险因 素,临床应早期识别以上因素并及时实施相关干预措施,降低患者肺部感染发生率,进而达到改善患者预后的目的。
关键词: 乳腺癌根治术,肺部感染,危险因素,肿瘤标志物,炎症因子
乳腺癌患者早期缺乏典型症状,多在体检时被发现, 随着疾病进展,患者可伴有乳腺肿块、乳头溢液等症状, 疾病发展至晚期时,肿瘤细胞已发生远处转移,可引起多 器官的损伤与病理变化。乳腺癌根治术是临床中治疗早中 期乳腺癌的主要治疗手段,其具有疗效确切、效果稳定 等优势,能够有效清除淋巴结与淋巴组织,延缓病情进 展,实现局部治愈,延长患者生存时间。术后化疗虽能够 杀灭残留肿瘤细胞,但也会导致较强的不良反应,促使白 细胞和其他免疫细胞水平下降,降低免疫功能,增加肺部 感染风险,影响预后。有研究证实,乳腺癌根治术后患 者肺部感染能够引发外周血细胞因子水平变化 [1] 。其中辅 助性 T 细胞 17 ( Th17)及其分泌的细胞因子在宿主抗感 染的早期免疫过程中发挥着重要作用,Th17 可通过分泌炎 症因子来活化气道中的中性粒细胞,诱发炎症反应,从 而提高乳腺癌患者术后肺部感染发生率;糖蛋白抗原 153 ( CA153)、糖蛋白抗原 125 ( CA125)、特异性组织多肽抗 原(TPS)为常见肿瘤标志物,研究发现,血清肿瘤标志 物检测对于判断乳腺癌术后是否发生肺部感染有一定的参 考意义 [2] 。因而分析血清炎症因子与肿瘤标志物水平的变 化情况对于乳腺癌根治术后发生肺部感染的预防具有重要 意义。基于此,本研究回顾性分析行乳腺癌根治术的 213 例患者的临床资料,旨在探讨乳腺癌根治术患者发生肺部 感染的危险因素,以及其血清因子的变化情况,为临床的 预防、治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析 2019 年 3 月至 2022 年 2 月 期间于成都市双流区第一人民医院 ·四川大学华西空港医 院行乳腺癌根治术的 213 例患者的临床资料,根据患者术 后是否发生肺部感染将其分为发生肺部感染组(42 例)和 未发生肺部感染组( 171 例)。所有患者均为女性。纳入 标准:所有患者均符合《中国抗癌协会乳腺癌诊治指南与 规范(2017 年版)》[3] 中的相关诊断标准;肺部感染组患 者同时符合《医院感染诊断标准(试行)》[4] 中肺部感染 的相关诊断标准:以下 5 项中符合其中任意 4 项确诊为肺 部感染:①术后 3 d 发生咳嗽、咳痰;②体温 >38 ℃ 者;③不同程度肺实变体征且双肺可闻及干、湿性啰音等;④ 实验室检查白细胞计数(WBC) >15×109/L ;⑤胸部 X 线片 检查有肺部感染影像学改变。纳入标准:符合上述诊断标 准,且经病理学诊断确诊为乳腺癌者;年龄≤80 岁者;术 前未接受其他治疗者等。排除标准:伴有感染性或免疫性疾 病者;术前即存在肺部疾病者,如肺炎、支气管炎等;合并 肝、肾等脏器损伤者等。研究经院内医学伦理委员会批准。
1.2 研究方法 ①对两组患者的临床资料采取单因素分 析,包括年龄、是否合并糖尿病、是否有吸烟史、TNM 分期、手术类型、手术时间、引流方式、引流时间、引流量、 住院时间。②对两组患者血清学指标进行单因素分析,包 括血清 CA153、CA125、TPS、白细胞介素 - 17 ( IL- 17)、白 细胞介素-23 ( IL-23 )、C- 反应蛋白(CRP)水平。采集所有 患者空腹静脉血 4 mL ,离心(转速: 3 000 r/min,时间: 15 min)后,取血清,其中血清 IL- 17、IL-23、CRP 水平采 用酶联免疫吸附实验法测定;血清 CA153、CA125、TPS 水 平采用罗氏 cobase 602 电化学发光仪及配套检测试剂(罗 氏公司)检测。②采用多因素 Logistic 回归分析模型,筛 选乳腺癌根治术后患者发生肺部感染的独立危险因素。
1.3 统计学方法 采用 SPSS 22.0 统计学软件分析数据, 计数资料以 [ 例 (%)] 表示,两组间比较行 χ2 检验,多组 间比较采用 χ2 趋势分析;计量资料均首先进行正态性和 方差齐性检验,若符合正态分布且方差齐则以 ( x ±s) 表 示,行 t 检验;采用多因素 Logistic 回归分析筛选影响乳 腺癌根治术后患者发生肺部感染的危险因素。以 P<0.05 为差异有统计学意义。
2 结果
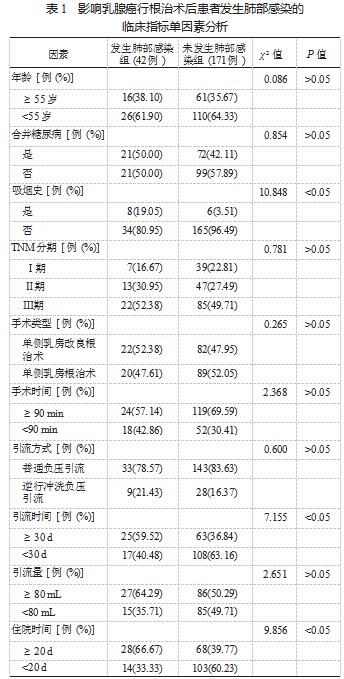
2.1 影响乳腺癌根治术后患者发生肺部感染的临床指 标单因素分析 发生肺部感染组中有吸烟史、引流时间 ≥ 30 d、住院时间≥20 d 的患者占比均较未发生肺部感染 组显著升高,差异均有统计学意义(均 P<0.05),见表 1.
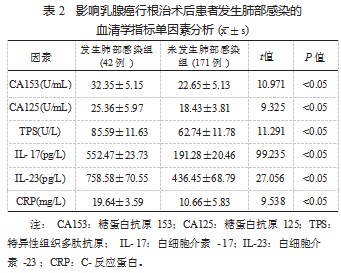
2.2 影响乳腺癌根治术后患者发生肺部感染的血清学指 标单因素分析 发生肺部感染组患者血清 CA153、CA125、 TPS、IL- 17、IL-23、CRP 水平均较未发生肺部感染组显著升 高,差异均有统计学意义(均 P<0.05),见表 2.
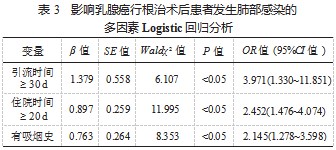
2.3 影响乳腺癌根治术后患者发生肺部感染的多因素 Logistic 回归分析 以乳腺癌根治术后患者发生肺部感染 为因变量,将单因素分析中有统计学意义的因素作为自变 量,纳入多因素 Logistic 回归分析模型,结果显示,引流 时间 ≥ 30 d、住院时间≥ 20 d、有吸烟史均为乳腺癌患者 行根治术后发生肺部感染的危险因素,差异均有统计学意 义(OR=3.971、2.452、2.145.均 P<0.05),见表 3.
3 讨论
现阶段治疗乳腺癌以保乳手术、乳腺根治术为主,但 保乳手术适应证较严格,临床应用存在诸多限制,因此乳 腺癌根治术是该病的主要治疗手段,该术式能够彻底清除 肿瘤组织与淋巴结。但是,乳腺癌根治术对患者的呼吸系 统影响较大;此外,在创口疼痛的刺激下,易引发痰液、 分泌物聚集于气道,进而使术后发生肺部感染的风险增 加 [5-6]。发生肺部感染后不仅会严重降低患者预后质量, 还 会给患者造成严重的心理创伤。因此分析乳腺癌患者行根 治术后发生肺部感染的危险因素尤为关键。
本研究多因素 Logistic 回归分析结果显示,引流时间≥ 30 d、住院时间≥ 20 d、有吸烟史均为乳腺癌患者行根 治术后发生肺部感染的危险因素。分析其原因为,引流管 引流体内液体时,建立了腔内与外界环境的通道,细菌能 够通过管道进入切口,随着引流时间延长,患者的防御能 力也逐渐降低,为微生物繁殖提供条件,导致肺部感染风 险升高 [7] ;患者住院时间越长,接触医院内部病原菌的时 间也随之越长,增加了交叉感染的风险;同时,住院时间 的延长会导致患者承受较大的心理压力,尤其是体质较差 的患者,感染风险大幅增加 [8] ;长期大量吸烟会对支气管 黏膜上皮纤毛的运动功能形成阻碍,降低肺巨噬细胞的吞 噬能力,影响肺功能,增加肺部感染的概率;此外,受手 术操作、麻醉药物的影响,患者机体免疫力下降,有利于提升肺部感染发生率 [9] 。由此可见,临床中应对乳腺癌根 治术后患者加强护理,严格实行无菌操作、规范术后护理 流程;将引流装置始终保持负压状态,观察患者切口有无 积液、出血,及时更换敷料;进行健康宣教,监督患者戒 烟、戒酒,保持健康的生活习惯,根据病情适度运动,以 提高机体免疫力。
CA153、CA125、TPS 属于肿瘤标志物典型指标, 临床中可用于乳腺癌诊断与术后疗效评估 [10] 。IL- 17、 IL-23、CRP 均属于炎症介质, 其水平过度表达, 可激活炎 症通路,诱导多种炎症因子表达,增加对肺泡血管内皮细胞 的浸润程度, 导致机体炎症反应加重 [11]。本研究结果显示, 发生肺部感染组患者血清 CA153、CA125、TPS、IL- 17、 IL-23、CRP 水平均显著高于未发生肺部感染组,提示乳 腺癌行根治术后发生肺部感染患者血清肿瘤标志物与炎症 因子指标水平均较高。由此可见,临床中应对乳腺癌根治 术术前、术后预防性予以患者抗菌药物,抑制炎症因子表 达,以预防术后并发肺部感染;针对肿瘤标志物水平高、 病情发展较为严重的患者,可考虑联合放化疗治疗、靶向 药物治疗,以杀灭肿瘤细胞,降低肿瘤标志物水平,减少 术后肺部感染的发生。
综上,乳腺癌根治术后发生肺部感染的患者血清肿 瘤标志物与炎症因子水平均异常升高,建议患者术后早期给予针对性抗感染及辅助放化疗治疗;同时,引流时间 ≥ 30 d、住院时间≥ 20 d、有吸烟史均为乳腺癌患者行根治术后发生肺部感染的危险因素,临床应早期识别以上因 素并及时实施相关干预措施,降低患者肺部感染发生率, 进而达到改善患者预后的目的。但本研究为回顾性研究, 且选取病例数较少,具有一定的局限性,后期可增加选取 病例数进行进一步研究。
参考文献
[1] 冯海妹 , 戴茹萍 . 不同麻醉镇痛方法对乳腺癌根治术患者免疫功能与应激水平的影响 [J]. 现代医学 , 2017. 45(2): 194- 199.
[2] 秦雪 , 刘广舒 , 张全刚 . 乳腺癌改良根治术中保留胸前神经和肋间臂神经对患者术后并发症及复发的影响 [J]. 解放军医药杂志 ,2021. 33(12): 34-37.
[3] 中国抗癌协会乳腺癌专业委员会 . 中国抗癌协会乳腺癌诊治指南与规范 (2017 年版 )[J]. 中国癌症杂志 , 2017. 27(9): 695-759.
[4] 中华人民共和国卫生部 . 医院感染诊断标准( 试行)[J]. 中华医学杂志 , 2001. 81(5): 314-320.
[5] 韩樱松 , 孙桂彬 , 冯瑾 . 放化疗联合生物靶向治疗对乳腺癌早期改良根治术后患者远期生存率的影响 [J]. 实用癌症杂志 , 2017.32(9): 1460- 1463.
[6] 白杰 , 张晓宇 , 靳丽君 , 等 . 乳腺癌根治术后即刻乳房再造对患者生存质量和生存时间的影响 [J]. 临床误诊误治 , 2018. 31(10): 25-29.
[7] 范思佳 , 孙霓 , 张永飞 , 等 . 恶性肿瘤化疗后肺部感染患者并发持续炎症- 免疫抑制- 分解代谢综合征的危险因素及预后分 析 [J]. 肿瘤研究与临床 , 2019. 31(3): 172- 175.
[8] 易金远 , 陈宏明 , 罗世官 , 等 . 肺癌患者肺部感染病原菌情况及血清 CA153、CEA 等相关因子水平检测分析 [J]. 中国病原生物 学杂志 , 2019. 14(3): 354-357.
[9] 胡香萍 , 刘贤明 . 血清 IL-6、IL-8、IL- 10 与 TNF-α 在乳腺癌发生、转移及预后中的作用与临床意义 [J]. 中国妇幼保健 , 2018.33(23): 5375-5378.
[10] 俞文方 , 章健 , 王笑娟 , 等 . 乳腺癌术后放射性肺炎合并肺部 感染病原菌及 Th17/Treg 水平 [J]. 中华医院感染学杂志 , 2021. 31(3): 444-448.
[11] 卢艳 , 李凡凡 , 宋阿凤 , 等 . 乳腺癌术后肺部感染危险因素及其 外周血细胞因子的变化 [J]. 中华医院感染学杂志 , 2020. 30(6): 893-897.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/54744.html