SCI论文(www.lunwensci.com):
【摘要】 目的:观察慢性肾衰竭透析患者发生肾性贫血的影响因素。方法: 选取 2018 年 5 月至 2021 年 7 月该院收治的 80 例慢性 肾衰竭透析患者的临床资料进行回顾性研究,统计患者肾性贫血发生情况,将发生肾性贫血患者纳入发生组,未发生肾性贫血患者纳入 未发生组,收集两组基线资料,分析慢性肾衰竭透析患者发生肾性贫血的影响因素。 结果: 80 例慢性肾衰竭患者中, 60 例发生肾性贫血, 20 例未发生肾性贫血,肾性贫血发生率为 75.00%(60/80) ;两组性别、原发病、透析频率、合并高血压占比和年龄、透析时间、血磷、 血钙水平比较, 差异均无统计学意义(P>0.05) ; 两组促红细胞生成素(EPO) 使用情况占比、C 反应蛋白(CRP) 、铁调素、甲状旁腺 激素(PTH)水平比较,差异有统计学意义(P<0.05); 经 Logistic 回归分析结果显示, 未使用 EPO、CRP ≥ 15 mg/L、铁调素≥ 18μg/L、 PTH ≥ 300 pg/mL 均为影响慢性肾衰竭透析患者发生肾性贫血的危险因素( OR>1, P<0.05)。 结论: 未使用 EPO、CRP ≥ 15 mg/L、铁调 素≥ 18μg/L、PTH ≥ 300 pg/mL 均为影响慢性肾衰竭透析患者发生肾性贫血的危险因素。
【关键词】 慢性肾衰竭;透析;肾性贫血;甲状旁腺激素;影响因素
Influencing factors of renal anemia of dialysis patients with chronic renal failure
WANG Xiaoli
(Department of Internal Medicine of Henan No.3 Provincial People’s Hospital, Zhengzhou 450052 Henan, China)
【 Abstract 】 Objective: To observe influencing factors of renal anemia of dialysis patients with chronic renal failure. Methods: The clinical data of 80 dialysis patients with chronic renal failure admitted to this hospital from May 2018 to July 2021 were selected for the retrospective study. The incidence of renal anemia was statistically analyzed. The patients with renal anemia were included in occurrence group, and those without renal anemia were included in non-occurrence group. The baseline data of two groups were collected. The influencing factors of renal anemia in the dialysis patients with chronic renal failure were analyzed. Results: Among the 80 patients with chronic renal failure, 60 had renal anemia, and 20 had no renal anemia. The incidence of renal anemia was 75.00% (60/80). There were no significant differences in gender, primary disease, dialysis frequency, proportion of hypertension, age, dialysis time, serum phosphorus and serum calcium levels between the two groups (P>0.05). There were significant differences in the proportion of erythropoietin (EPO) usage and the levels of C-reactive protein (CRP), hepcidin, and parathyroid hormone (PTH) between the two groups (P<0.05). Logistic regression analysis showed that no EPO, CRP ≥15 mg/L, hepcidin ≥18 μg/L, and PTH ≥300 pg/mL were risk factors for renal anemia in the dialysis patients with chronic renal failure (OR>1, P<0.05). Conclusions: No EPO, CRP ≥ 15 mg/L, hepcidin ≥18 μg/L, and PTH ≥300 pg/mL are the risk factors for renal anemia in the dialysis patients with chronic renal failure.
【Keywords】 Chronic renal failure; Dialysis; Renal anemia; Parathyroid hormone; Influencing factor
慢性肾衰竭是各种肾脏疾病持续进展的终末 期,以肾功能减退、代谢产物潴留、内环境失衡为 主要临床表现,影响患者的身心健康。目前,临床 多采用持续血液透析治疗,可清除患者体内部分代 谢废物及毒素, 延缓疾病进展, 延长患者生存时间。 但持续血液透析仅能替代肾脏的部分清除功能,无 法替代肾脏合成、分解、分泌激素等其他功能,部 分患者在治疗过程中出现各种并发症 [1]。肾性贫血 是慢性肾衰竭的常见并发症,会加快病情恶化,引 起疲劳、食欲下降等症状,并会增加心脏负荷,引 起心力衰竭、心律失常等心血管疾病,增加致死风险 [2] 。因此,探寻慢性肾衰竭透析患者发生肾性贫 血的影响因素,并及时制订针对性措施进行预防尤 为重要。本文分析慢性肾衰竭透析患者发生肾性贫 血的影响因素。
1 资料与方法
1.1 一般资料 选取 2018 年 5 月至 2021 年 7 月 本院收治的 80 例慢性肾衰竭透析患者的临床资料 进行回顾性研究。纳入标准:符合《慢性肾衰竭中 西医结合诊疗指南》中慢性肾衰竭的诊断标准 [3]; 血液透析治疗时间≥ 3 个月;凝血功能正常。排除 标准:合并心、肝等重要器官功能障碍;合并其他 易引发贫血的疾病(如血友病、白血病) ;入院前 3 个月有手术、急性失血、输血史; 合并精神疾病、 全身感染;入院前有贫血;合并恶性肿瘤及其他消耗性疾病。男 48 例, 女 32 例; 年龄 50~61 岁, 平 均(54.47±2.78) 岁; 原发病: 肾小球肾炎 37 例, 糖尿病肾病 26 例,其他 17 例。
1.2 方法 (1)肾性贫血判定标准:经血常规检查, 网织红细胞计数、血细胞比容下降,成年男性血红 蛋白 <120 g/L, 非妊娠女性 <110 g/L; 肾功能检查 可见血肌酐水平升高, 内生肌酐清除率降低 [4]。依据 肾性贫血判定标准,将发生肾性贫血患者纳入发生 组,未发生肾性贫血患者纳入未发生组。(2)资料 收集:患者入院进行透析治疗时,采用医院自制基 线资料调查表,询问并记录患者的临床资料,包括 性别(男、女) 、年龄、透析时间、原发病(肾小 球肾炎、糖尿病肾病、其他)、透析频率(2 次 / 周, 3 次 / 周 ), 促 红 细 胞 生 成 素(erythropoietin, EPO)使用情况(使用、未使用)、合并高血压 [ 是、 否, 符合《中国高血压基层管理指南(2014 年修订 版)》中高血压的诊断标准 [5]]。(3)相关指标检测: 采集患者 10 mL 清晨空腹静脉血,3500 r/min, 离 心半径 10 cm, 离心 10 min 后, 取血清, 应用全自 动生化分析仪(日本 7180 型) 检测血钾、血钙水 平;应用免疫比浊法(试剂盒由北京科美生物技术 有限公司提供)检测 C 反应蛋白(CRP)水平;应 用酶联免疫吸附法(试剂盒由武汉默沙克生物科技 有限公司提供)检测铁调素水平;应用荧光层免疫 层析法(试剂盒由北京华科泰生物技术股份有限公司提供) 检测甲状旁腺激素(parathyroid hormone, PTH)水平,检测步骤严格按照试剂盒说明书进行 操作。
1.3 观察指标 (1)统计慢性肾衰竭透析患者肾 性贫血发生情况。(2)比较两组基线资料。(3) 慢性肾衰竭透析患者发生肾性贫血的 Logistic 回归 分析。
1.4 统计学方法 应用 SPSS 23.0 软件进行统计学 分析,计量资料以( ±s )表示,采用 t 检验,计 数资料以率(%)表示,采用 χ2 检验,多因素分析 采用 Logistic 回归分析, 以 P<0.05 为差异有统计学 意义。
2 结果
2.1 肾性贫血发生情况 80 例慢性肾衰竭患者中, 60 例发生肾性贫血, 20 例未发生肾性贫血,肾性 贫血发生率为 75.00%(60/80)。
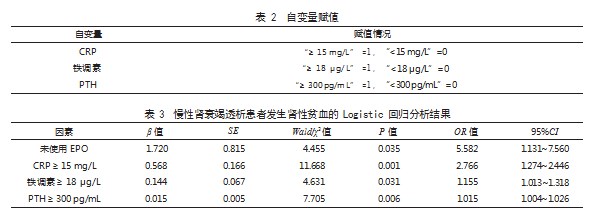
2.2 两组基线资料比较 两组性别、原发病、透 析频率、合并高血压占比和年龄、透析时间、血磷、 血钙水平比较,差异均无统计学意义(P>0.05); 两组 EPO 使用情况占比、CRP、铁调素、PTH 水 平比较,差异有统计学意义(P<0.05)。见表 1。 2.3 慢性肾衰竭透析患者发生肾性贫血的 Logistic 回归分析 将表 1 中 P<0.05 的因素作为自变量,将 慢性肾衰竭患者肾性贫血发生情况作为因变量(1= 发生, 0= 未发生) , 并赋值(见表 2)。经 Logistic回归分析结果显示,未使用 EPO、CRP ≥ 15 mg/L、 铁调素≥ 18 μg/L、PTH ≥ 300 pg/mL 均为影响慢性 肾衰竭透析患者发生肾性贫血的危险因素(OR>1, P<0.05)。见表 3。
3 讨论
肾性贫血是因肾功能受损导致机体内红细胞生 成素相对或绝对缺乏而引发的贫血, 可影响心血管、 神经等多个系统,明显增高病死率 [6] 。本研究结果 显示, 80例慢性肾衰竭患者中, 60例发生肾性贫血, 20 例未发生肾性贫血,肾性贫血发生率为 75.00% (60/80) 。提示慢性衰竭透析患者发生肾性贫血 的风险较高,临床需加以重视,应积极寻找发生肾 性贫血的影响因素,并给予针对性预防。

本研究经 Logistic 回归分析结果显示,未使 用 EPO、CRP ≥ 15 mg/L、 铁 调 素 ≥ 18 μg/L、 PTH ≥ 300 pg/mL 均为影响慢性肾衰竭透析患者 发生肾性贫血的危险因素。逐个分析原因: (1) EPO 属于内源性糖蛋白激素,主要由肾脏合成,是 机体调节红细胞生成的主要体液性生长因子,可促 进红细胞生成。而慢性肾衰竭患者由于肾功能受损, 机体 EPO 的合成与分泌相对不足,加之透析后残 余毒素破坏红细胞,会进一步缩短红细胞寿命,使 机体红细胞数量减少。因此,建议临床应及时补充 EPO, 若患者治疗期间未使用 EPO 类药物, 会影响 红细胞的生成, 导致肾性贫血的发生 [7]。(2) CRP 是一种非特异性的炎性标志物,可激活补体与加强 吞噬细胞的吞噬作用而发挥调节作用,直接参与炎 症反应的发生发展过程。CRP 水平升高提示机体存 在炎症,而炎症反应可引起红系细胞膜及细胞骨架 发生改变,直接破坏红系祖细胞,抑制骨髓造血祖 细胞在红系集落形成单位作用下的前红细胞与后红 细胞的合成,缩短红细胞寿命,减少机体红细胞数量,引起肾性贫血 [8] 。同时炎症反应还会干扰 EPO 下游信号通路,使转录因子的表达下调,并拮抗 EPO 抗细胞凋亡的能力,导致 EPO 反应低下,影 响红细胞生成,增加患者肾性贫血发生风险 [9] 。炎 症状态下,慢性肾衰竭患者体内的炎性细胞因子还 能降低红细胞对铁的利用率, 导致红细胞生成减少, 引发肾性贫血。对此,建议临床密切观察慢性肾衰 竭透析患者血清 CRP 水平,对于血清 CRP 水平异 常升高者,及时给予抗生素行抗感染治疗,以降低 肾性贫血发生风险。(3)铁调素主要由肝脏合成、 分泌,可通过与肠上皮细胞及循环中巨噬细胞表面 的膜铁转运蛋白结合而抑制铁离子的转运,过高的 铁调素可影响患者肠道对铁的吸收,抑制肝脏与网 状上皮细胞释放、输出铁,导致机体铁代谢紊乱, 血红蛋白合成减少,增加肾性贫血发生风险 [10-11]。 对此,建议临床可根据患者实际病情,通过口服铁 剂、使用静脉铁剂等方式,改善铁缺乏情况,降低 肾性贫血发生风险。(4) PTH 是由甲状旁腺主细 胞分泌的蛋白质,可通过抑制红细胞集落形成单位 的发育而抑制红细胞的生成; PTH 水平升高,还可 增加破骨细胞活性,导致骨髓纤维化,引起严重的 纤维囊性骨炎,破坏骨髓造血微环境,减少红细胞 生成,引发贫血;同时可激活电压门控钙通道,增 加钙通道内的钙离子内流,抑制钠离子、钙离子交 换, 抑制红细胞膜钙三醇受体活性, 致使钙泵失活, 增加细胞内钙浓度,影响红细胞膜稳定性,促使红 细胞皱缩, 缩短红细胞存活时间, 加重贫血 [12-13]。 建议临床可给予患者西那卡塞、活性维生素 D 等药 物治疗, 以纠正患者体内钙磷代谢, 降低 PTH 水平, 预防肾性贫血。
本研究结果还显示,两组性别、原发病、透析 频率、合并高血压占比和年龄、透析时间、血磷、血钙水平比较,差异均无统计学意义。分析原因: (1)相较于男性,女性由于月经出血,会影响机 体红细胞数量,增加肾性贫血发生风险。但本研究 纳入的研究对象为 50~61 岁,此年龄段的女性患 者大多已处于绝经状态,不会出现因月经出血而使 机体红细胞数量减少的情况,故性别不会对肾性贫 血发生情况产生较大影响。(2)随着年龄的增长, 机体各脏器功能均存在一定程度的衰退,影响红细 胞生成能力,增加肾性贫血发生风险。但本研究纳 入的研究对象年龄差异较小,故年龄不会影响肾性 贫血的发生情况。(3)透析时间较短、透析频率 较低的患者透析相对不充分,体内残留的大量毒素 会破坏红细胞,从而减少机体红细胞数量,增加贫 血发生风险。但目前临床常在详细且全面地了解患 者的身体状况后选择合理的透析方式及透析频率, 可最大程度地减少由于透析不充分导致毒素蓄积而 破坏红细胞的情况,故患者透析时间及透析频率不 会影响肾性贫血发生情况。(4)肾性贫血的发生 与机体红细胞生成能力有关,慢性肾衰竭是各种肾 脏疾病的终末阶段,患者肾功能损伤程度相差不 大。(5)高血压会导致肾功能损伤程度加重,增 加肾性贫血发生风险,但目前临床常给予降压药物 控制患者血压,故高血压不是影响慢性肾衰竭患者 发生肾性贫血的因素。(6)血磷、血钙代谢异常 会刺激机体甲状旁腺增生, 导致PTH水平异常升高, 影响机体红细胞生成,增加肾性贫血发生风险。但 由于多数慢性肾衰竭透析患者均存在血磷、血钙代 谢紊乱,临床常在患者透析期间给予钙结合剂或磷 结合剂调节机体钙磷代谢情况,故血磷、血钙代谢 异常不是慢性肾衰竭透析患者发生肾性贫血的影响 因素。
综上所述, 未使用 EPO、CRP ≥ 15 mg/L、铁 调素≥ 18 μg/L、PTH ≥ 300 pg/mL 均为影响慢性肾衰竭透析患者发生肾性贫血的危险因素。 参考文献
[1] 朱丽萍,王振华,王晓一 . 专职护理管理在慢性肾衰竭患者连续性血液净化治疗中的作用 [J]. 齐齐哈尔医学院学报, 2020,41(4):528.
[2] 赖冬梅,王燕涛 . 长期血液透析对慢性肾衰竭患者肾性贫血、营养状态及炎症因子水平的影响 [J]. 标记免疫分析与临床, 2019,26(7):1150-1154.
[3] 中国中西医结合学会肾脏疾病专业委员会 . 慢性肾衰竭中西医结合诊疗指南 [J]. 中国中西医结合杂志,2015,35(9):1029-1033.
[4] 肾性贫血诊断和治疗共识中国专家组 . 肾性贫血诊断与治疗中国专家共识 [J]. 中华肾脏病杂志,2013,29(5):389-392.
[5] 《中国高血压基层管理指南》修订委员会 . 中国高血压基层管理指南(2014 年修订版)[J]. 中华健康管理学杂志,2015, 9(1):10-30.
[6] 李颖颖 . 肾性贫血患者血液红细胞及网织红细胞含量的变化研究 [J]. 现代诊断与治疗,2020,31(8):1296-1298.
[7] 李梅,黄楠,杨春霞,等 . 影响长期维持性血液透析患者发生肾性贫血的危险因素分析 [J]. 昆明医科大学学报, 2019, 40(10):125-130.
[8] 赵璐,刘虹 . 慢性肾脏病患者的炎症状态及其对肾性贫血治疗的影响 [J]. 中国血液净化,2020,19(3):149-152.
[9] 王佳玉,李建英 . 慢性肾衰竭微炎症状态与肾性贫血研究近况 [J]. 中国中西医结合肾病杂志,2018,19(11):1029-1031.
[10] 林霞,冯江超 . 铁调素与肾性贫血相关影响因素的研究进展 [J]. 中国血液净化,2018,17(5):308-312.
[11] 张丽娜,尤冠巧,陶琳,等 . 腹膜透析患者铁调素水平与钙磷代谢的关系 [J]. 中华实用诊断与治疗杂志, 2018, 32(6) :561-563.
[12] 朱丽娇,徐承云,刘欣,等 . 慢性肾脏病患者甲状旁腺激素与肾性贫血的关系 [J]. 广东医学,2018,39(14):2232-2235.
[13] 陈续红,刘帝,刘烨歆,等 . 维持性血液透析患者钙磷代谢紊乱的影响因素及其与肾性贫血的相关性 [J]. 临床肾脏病杂志,2016,16(12):728-733.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/47540.html