SCI论文(www.lunwensci.com):
摘要:目的研究妊娠期甲状腺功能异常对妊娠结局及新生儿的影响。方法选取2017年10月至2018年10月医院收治的妊娠期甲状腺功能正常和甲状腺功能异常的产妇各44例。比较两组妊娠结局、妊娠并发症、新生儿不良结局情况。结果正常组不良妊娠结局为4.55%,低于对照组的54.55%,有显著差异(P<0.05)。正常组妊娠并发症发生率18.18%,低于异常组的40.91%,有显著差异(P<0.05)。正常组新生儿不良结局发生率4.55%,低于异常组的22.73%,有显著差异(P<0.05)。结论妊娠期甲状腺功能异常,更容易造成产妇及新生儿的不良结局,同时会增加妊娠并发症。应注意对妊娠期女性甲状腺功能的早期筛查干预,使母婴结局得到改善。
关键词:妊娠期;甲状腺功能异常;妊娠结局;新生儿结局
本文引用格式:陆幸子.妊娠期甲状腺功能异常对妊娠结局及新生儿的影响分析[J].世界最新医学信息文摘,2019,19(98):230-231.
0引言
妊娠期甲状腺功能异常是孕期常见的内分泌疾病,主要包括妊娠期甲状腺功能亢进及妊娠期甲状腺功能减退[1]。据目前国内外报道,腺功能异常中以甲状腺功能减退多见,临床甲减发生率为0.6%,而亚临床甲减发生率占甲减发生率90%以上[2]。孕期甲状腺功能异常容易引起早产、妊娠期糖尿病、妊娠期高血压、胎儿生长受限,严重者死胎可能[3]。随着人们对于甲状腺功能异常导致母婴不良结局认识的加深,基于此,本文选取2017年10月-2018年10月医院收治的妊娠期甲状腺功能正常和甲状腺功能异常的产妇各44例,研究了妊娠期甲状腺功能异常对妊娠结局及新生儿的影响。
1资料与方法
1.1一般资料
选取2017年10月至2018年10月医院收治的妊娠期甲状腺功能正常和甲状腺功能异常的产妇各44例。正常组年龄22-36岁,平均(27.6±2.4)岁,孕周35-39周,平均孕周(37.2±1.5)周;异常组年龄23-37岁,平均(27.7±2.5)岁,孕周34-38周,平均孕周(37.1±1.6)周。两组比较年龄、孕周等一般资料,均无显著差异(P>0.05)。
纳入标准:均为单胎产妇,均为初产妇,均无抗甲状腺药物或甲状腺激素治疗史,对本研究知情同意,医学伦理委员会批准。符合2012年《妊娠和产后甲状腺疾病诊治指南》中的诊断标准。
排除标准:有甲状腺病史的患者,有自身免疫性疾病史、急慢性肝炎病史、多囊卵巢综合征、肿瘤或结核病等病史的患者,有输卵管积水、盆腔粘连、子宫畸形、子宫腺肌症、子宫肌瘤、子宫内膜异位症等病史的患者。
1.2方法
所有孕妇入院后,均采取甲状腺功能检查,检查当前空腹采集静脉血,血清及时分离[4]。检测过程当天完成,检测指标包括甲状腺自身抗体、游离甲状腺素、妊娠特异性促甲状腺激素。利用调查问卷了解孕妇的甲状腺个人病史、地方甲状腺肿地区生活史、生育史等基本情况。根据相关标准判断孕妇及新生儿情况[5]。
1.3评价指标
比较两组妊娠结局、妊娠并发症、新生儿不良结局情况。妊娠结局指标包括早产、人工引产、自然流产。妊娠并发症指标包括贫血、胎盘早剥、妊娠高血压、妊娠糖尿病。新生儿不良结局指标包括早产儿、低体重儿、胎儿窘迫[6]。
1.4统计学处理
使用SPSS 20.0软件处理数据,计量资料和计数资料分别用均数±标准差和数或率的形式代表,用t和卡方检验,P<0.05,有统计学意义。
2结果
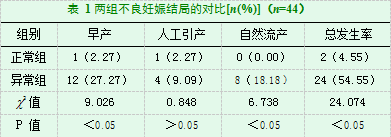
2.1两组不良妊娠结局的对比
正常组不良妊娠结局为4.55%,低于对照组的54.55%,有显著差异(P<0.05),见表1。
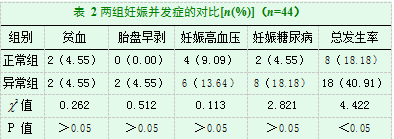
2.2两组妊娠并发症的对比
正常组妊娠并发症发生率18.18%,低于异常组的40.91%,有显著差异(P<0.05),见表2。
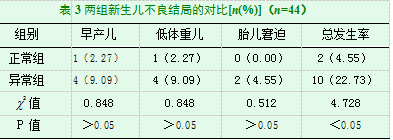
2.3两组新生儿不良结局的对比
正常组新生儿不良结局发生率4.55%,低于异常组的22.73%,有显著差异(P<0.05),见表3。
3讨论
由于孕期雌激素大量升高,导致肝脏产生的甲状腺结合球蛋白量增多,更多的集合血清中游离的T3、T4,通过负反馈引起血清中TSH水平的增加;同时血HCG与TSH有共同的α氨基酸序列,HCG对甲状腺受体细胞有轻度的刺激,导致TSH浓度下降。因而发生妊娠期甲状腺异常疾病的几率较高[7-8]。很多研究显示,甲状腺功能异常会引起不良妊娠结局或新生儿不良结局,如流产、早产、死胎、妊娠期糖尿病、妊娠期高血压、产后出血、胎儿智力发育迟缓、新生儿呼吸窘迫综合征等。其中甲亢会增加新生儿听力发育不良发生的可能性;临床甲减增加胎儿循环系统畸形的可能;亚临床甲减可能导致胎儿神经发育不良及视力发育不良,但也有报道妊娠期亚临床甲减并未明显增加新生儿不良结局。本文研究结果显示,甲状腺功能异常的患者,发生不良妊娠结局、妊娠并发症、新生儿不良结局的几率均高于甲状腺功能正常患者,有显著差异(P<0.05)。由此可见,孕妇甲状腺功能异常,对于孕妇本身和胎儿均会产生很大的不良影响。有研究显示,如果能够将甲状腺功能异常孕妇的甲状腺功能在正常范围内加以控制,一般能够有效减少不良妊娠结局的发生[9-10]。
甲状腺功能异常可能引起心血管疾病,可能是由于心输出量降低,外周循环阻力改变,引起肾上腺素促使交感神经兴奋性增加,进而引起血压上升[11];甲状腺功能减退也会使得内皮型一氧化氮合酶活性下降,从而引起血浆中一氧化氮的含量下降,从而导致血管内皮的损伤,增加临床心血管疾病的风险。另一方面,有报道显示,T4同时有升血糖及将血糖作用,但降血糖作用不明显,甲亢、临床甲减及亚临床甲减组妊娠期糖尿病发生率均提高[3]。而妊娠期甲减的一个重要危险因素就是糖代谢异常,甲状腺功能异常将导致妊娠期糖尿病发生率增加。所以,对于糖代谢异常的孕妇,更要重视筛查甲状腺功能。对甲状腺功能异常的孕妇,也要注重筛查糖尿病,从而降低此类妊娠期合并症的发生,确保孕妇及胎儿的安全。在妊娠期要定期对孕妇进行甲状腺功能检查,如果发现存在异常情况,应当第一时间处理[12]。对合并甲状腺功能异常的孕妇,应当叮嘱其遵医嘱按时按量用药,不要随意停药。采取综合手段,通过及时有效的临床干预,尽量将甲状腺功能控制在正常范围内,从而改善妊娠结局和新生儿结局,确保孕妇及胎儿的健康安全[13]。目前认为孕早期的甲状腺功能减退能够引起胎盘不可逆的功能下降,降低胎儿在妊娠及分娩过程中对于缺氧的耐受力,引起胎儿窘迫。而本研究中实验组及对照组妊娠期高血压、妊娠期糖尿病及胎儿窘迫之间的比较无明显统计学意义,仍待大样本统计后尚可确定。
本研究缺点在于样本量较少,并没有细致的比较甲亢组、临床甲减组、亚临床甲减组及单纯低T4组之间的不良妊娠结局及新生儿不良结局。在今后门诊工作中应注意更早的筛查和诊断不同类型的甲状腺功能异常情况的孕妇,分析妊娠结局。同时将规范化治疗和未遵医嘱非规范化治疗的孕妇的不良母婴结局进行比较,为以后的临床工作提供良好的支撑依据。
综上所述,妊娠期甲状腺功能异常,更容易造成产妇及新生儿的不良结局,同时会增加妊娠并发症。应注意对妊娠期女性甲状腺功能的早期筛查干预,使母婴结局得到改善。
参考文献
[1]吴跃跃,陈琳,黄新梅,等.妊娠期亚临床甲状腺功能减退的临床分析及甲状腺激素替代治疗的效果观察[J].中华内分泌代谢杂志,2017,33(3):198-202.
[2]Krassas GE,Poppe K,Glinoer D.Thyroid function and human re-produc-tive health[J].EndocrRev,2010,31(5):702-755.
[3]袁卓.妊娠期甲状腺功能异常患者血脂及血糖代谢情况[J].中国妇幼保健,2017,32(9):1874-1876.
[4]李艳萍,李宇洁,赵春霞,等.不同剂量左旋甲状腺素片对妊娠并甲状腺功能减低患者的安全性及对妊娠结局的影响[J].山西医药杂志,2017,46(23):2884-2886.
[5]吕青青,孙丽芳,郑秀丽,等.早孕期妊娠合并亚临床甲状腺功能减退对妊娠期糖尿病的预测[J].中国妇产科临床杂志,2018,23(5):419-422.
[6]叶文慧,何柳瑜,吕小飞,等.妊娠早期合并亚临床甲状腺功能减退妇女自身抗体阳性对不良妊娠结局的影响[J].实用妇产科杂志,2018,15(1):94-97.
[7]杜静,蔺莉,李智,等.不同促甲状腺激素切点值对妊娠早期亚临床甲状腺功能减退症诊断的影响[J].中华医学杂志,2019,99(2):120-123.
[8]王小菊,龙燕,蔺莉.不同诊断标准下妊娠期亚临床甲状腺功能减退与不良妊娠结局的相关性研究[J].临床和实验医学杂志,2019,27(11):182-183.
[9]周娟,侯雯雯,朱烨,等.妊娠中期单纯性甲状腺自身抗体阳性及单纯性低甲状腺素血症对妊娠结局的影响[J].安徽医药,2018,22(11):2180-2183.
[10]黄家斌,李志辉,张琼,等.左甲状腺素钠片治疗妊娠期亚临床甲状腺功能减退症孕妇的疗效及对妊娠结局的影响[J].西部医学,2019,22(6):913-916.
[11]吴智梅,罗娟.妊娠期甲状腺功能减退症患者TSH、FT4、TPOAb、TGAb与妊娠结局的相关性[J].中国医师杂志,2017,19(11):1738-1741.
[12]Gary Bradds,Joe Caldwell,Jim Barnes.The effect of thyroid autoantibodies on the outcome of in vitro fertilization-embryo transfer and frozen-thawed embryo transfer[J].Reproductive Medicine,2017,26(8):784-790.
[13]李艳萍,李宇洁,赵春霞,等.左旋甲状腺素对妊娠合并甲减患者甲状腺功能和胎儿发育的影响[J].海南医学,2017,28(14):2363-2365.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/26346.html