SCI论文(www.lunwensci.com):
【摘要】目的:探讨子宫肌瘤剔除术后妊娠分娩时发生子宫破裂的危险因素。方法:回顾性分析 2017 年6 月至 2020 年6 月子宫肌瘤剔除术后妊娠的 468 例产妇临床资料,统计其分娩时子宫破裂发生情况,对可能导致产妇发生子宫破裂的危险因素进行单因素分析和Logistic 回归分析。结果:468 例子宫肌瘤剔除术后妊娠产妇分娩时发生不完全性子宫破裂 8 例,发生率为 1.71%;单因素分析和 Logistic回归分析显示,年龄 >35 岁、分娩时孕周 >40 周、妊娠距手术时间 <2 年、孕次 >2 次、有剖宫产史、多发肌瘤、肌瘤直径≥ 6 cm、单极电刀切除为子宫肌瘤剔除术后妊娠产妇子宫破裂的独立危险因素(P<0.05)。结论:年龄 >35 岁、分娩时孕周>40 周、妊娠距手术时间<2
年、孕次 >2 次、有剖宫产史、多发肌瘤、肌瘤直径≥ 6 cm、单极电刀切除为子宫肌瘤剔除术后妊娠产妇分娩时子宫破裂的独立危险因素, 临床需针对上述因素实施干预措施,以降低产妇发生子宫破裂的风险。
【关键词】 子宫肌瘤剔除术;术后妊娠;分娩时;子宫破裂;危险因素
0 引言
子宫肌瘤为妇科常见的良性肿瘤,主要由子宫平滑肌增生形成,临床多采用肌瘤剔除术治疗,术后形成的子宫瘢痕会增加后续妊娠发生子宫破裂的风险 [1-2]。分娩时子宫破裂会增加产妇发生大出血、产褥感染、子宫切除的风险,危及产妇和胎儿生命 [3],故应明确导致子宫破裂的危险因素,以尽早实施预防措施。本文探讨子宫肌瘤剔除术后妊娠分娩时发生子宫破裂的危险因素。
1 资料与方法
1.1 一般资料 回顾性分析 2017 年 6 月至 2020 年 6 月行子宫肌瘤剔除术后妊娠在本院分娩的 468 例产妇的临床资料。纳入标准:行腹腔镜子宫肌瘤剔除术;阴道分娩;临床资料完整。排除标准:多胎妊娠;胎儿为巨大儿;子宫畸形;瘢痕部位妊娠。年龄 22~41 岁,平均(26.81±2.39)岁;分娩时孕周 36~42 周,平均(39.40±0.77)周;孕次 0~4 次, 平均(1.60±0.52)次。
1.2 方法 收集产妇的临床资料,包括年龄、体质量指数(BMI)、分娩时孕周、妊娠距子宫肌瘤剔除手术时间、既往孕次、剖宫产史、肌瘤数目、肌瘤直径、肌瘤类型及术中切除方式。统计产妇分娩时子宫破裂的发生率。子宫破裂诊断标准参照《妇产科学》[4],其中子宫不完全性破裂指子宫肌 层部分或全层破裂,但浆膜层完整,宫腔与腹腔不相通,胎儿及其附属物仍在宫腔内;完全性子宫破裂指子宫肌壁全层破裂,宫腔与腹腔相通。
1.3 统计学方法 采用 SPSS 20.0 软件分析数据, 单因素分析采用 χ2 检验,多因素分析采用 Logistic 回归分析,以 P<0.05 为显著性判定标准。
2 结果
2.1 产妇子宫破裂发生情况 468 例子宫肌瘤剔除术后妊娠产妇分娩时发生不完全性子宫破裂 8 例, 发生率为 1.71%(8/468),均未发生完全性子宫破裂。
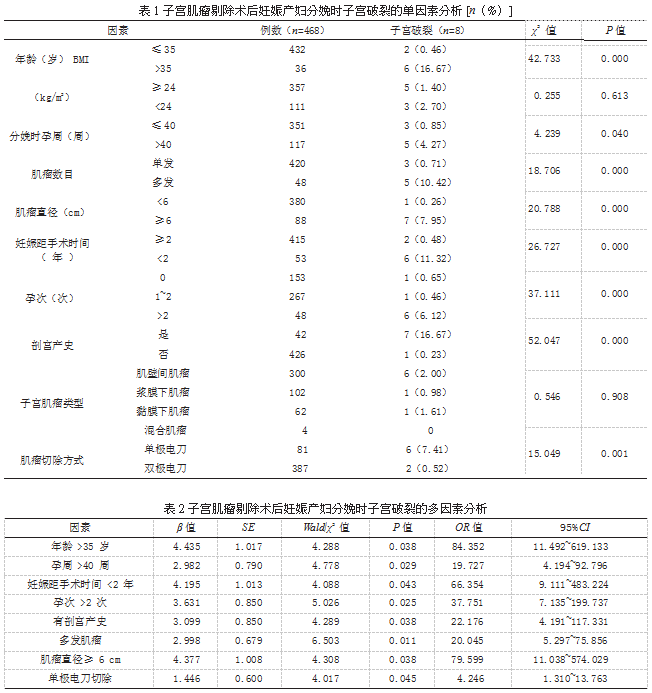
2.2 产妇发生子宫破裂的单因素分析 BMI、子宫肌瘤类型与子宫肌瘤剔除术后妊娠产妇分娩时发生子宫破裂无明显相关性(P>0.05);年龄 >35 岁、分娩时孕周>40 周、妊娠距手术时间<2 年、孕次>2 次、有剖宫产史、多发肌瘤、肌瘤直径≥ 6 cm、单极电刀切除与子宫肌瘤剔除术后妊娠产妇分娩时发生子宫破裂明显相关(P<0.05)。见表 1。
2.3 产妇发生子宫破裂的多因素分析 Logistic 回归分析显示,年龄 >35 岁、分娩时孕周 >40 周、妊娠距手术时间 <2 年、孕次 >2 次、有剖宫产史、多发肌瘤、肌瘤直径≥ 6 cm、单极电刀切除为子宫肌瘤剔除术后妊娠产妇分娩时子宫破裂的独立危险因素(P<0.05)。见表 2。
3 讨论
子宫肌瘤剔除术后患者子宫肌壁常留有瘢痕, 其妊娠晚期、分娩时受机械性牵拉及宫腔内压力增高的影响,易导致子宫破裂 [1]。本研究结果显示, 468 例子宫肌瘤剔除术后妊娠产妇分娩时发生不完全性子宫破裂 8 例,发生率为 1.71%,与临床报道接近 [5]。子宫破裂会导致产妇大出血、羊水栓塞、新生儿窒息等严重不良事件,威胁母婴生命安全, 尽早明确子宫肌瘤剔除术后妊娠产妇分娩时发生子宫破裂的危险因素,有助于早期实施预防措施,降低子宫破裂发生风险 [6]。
经单因素分析及 Logistics 回归分析显示,年龄>35 岁、分娩时孕周>40 周、妊娠距手术时间<2年、孕次 >2 次、有剖宫产史、多发肌瘤、肌瘤直径≥ 6 cm、单极电刀切除为子宫肌瘤剔除术后妊娠产妇子宫破裂的独立危险因素。分析原因为:年龄 >35 岁的产妇属于高龄产妇,其子宫收缩力及阴道伸张力较差,易导致产程延长,增加子宫破裂风险;分娩时孕周 >40 周时胎儿体质量较高,对子宫造成的压力也更大,导致子宫壁变薄,而多次妊娠可使子宫肌纤维的弹性下降,均增加了分娩时发生子宫破裂的风险;子宫肌瘤剔除术后,子宫容积、肌层、内膜状态需要一定时间才能恢复,术后 2 年内妊娠时,由于子宫状态尚未完全复原,局部组织弹性较差,故此时妊娠更易发生子宫破裂 [7];子宫肌瘤数目越多、直径越大,术中创伤越大,导致子宫肌层更薄,同理有剖宫产史也会导致子宫薄弱部位更多,发生破裂风险更高 [8];而采用单极电刀切除肌瘤对组织的热损伤比双极电刀更重,易导致子宫切口愈合不良,从而增加子宫破裂风险 [9]。
综上所述,年龄 >35 岁、分娩时孕周 >40 周、妊娠距手术时间 <2 年、孕次 >2 次、有剖宫产史、多发肌瘤、肌瘤直径≥ 6 cm、单极电刀切除为子宫肌瘤剔除术后妊娠产妇分娩时子宫破裂的独立危险因素,临床需针对上述因素实施干预措施,以降低产妇发生子宫破裂的风险。
参考文献
[1]沈丽,吴瑞瑾 . 子宫肌瘤剔除术后子宫破裂危险因素分析 [J]. 国际妇产科学杂志,2017,44(3):296-299.
[2]薛涛 . 腹腔镜下假包膜内子宫肌瘤剔除术的预后及对生育结局的影响 [J]. 现代诊断与治疗,2017,28(16):3041-3042.
[3]王蔚文,孙明 . 临床疾病诊断与疗效判断标准 [M]. 北京:科学技术文献出版社,2010:926-927.
[4]谢幸,苟文丽 . 妇产科学 [M]. 8版 . 北京:人民卫生出版社, 2013:218-219.
[5]刘岩,王新华 . 腹腔镜与开腹子宫肌瘤切除术治疗子宫肌瘤患者的效果对比 [J]. 中国医药指南,2021,19(7):63-64.
[6]夏熙云 . 瘢痕子宫产妇中晚孕期子宫破裂的危险因素及助产预案 [J]. 河南医学研究,2017,26(24):4465-4466.
[7]马晓丹,刘洋,吴云 . 腹腔镜子宫肌瘤剔除术与传统开腹手术治疗子宫肌瘤的临床疗效 [J]. 黑龙江医药科学,2018, 41(6):85-86.
[8]李咪琪,黄素芳 . 妊娠期子宫破裂高危因素的研究进展 [J]. 国际妇产科学杂志,2019,46(1):55-58.
[9]李忠玲,安洪宾 . 子宫破裂高危因素分析与治疗措施 [J]. 中国药物经济学,2018,13(1):85-87.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/33048.html