SCI论文(www.lunwensci.com):
摘要:目的分析临床妊娠期糖尿病(GDM)对于母婴结局的影响。方法择取2018年1月至2019年1月我院GDM患者62例作为观察组,同期我院健康产妇65例作为对照组,对比两组母婴结局,分析造成母婴不良结局的原因。结果观察组高胆红素率(11.29%)、巨大儿率(32.26%)明显高于对照组(P<0.05);观察组早产率(8.06%)稍高于对照组(3.08%),但是差异不明显(P>0.05);观察组新生儿Apgar评分(9.50±0.56)分明显低于对照组(9.90±0.52)分(P<0.05)。观察组妊娠期高血压疾病率(19.35%)、羊水过多率(25.81%)、剖宫产率(80.65%)明显高于对照组(P<0.05);两组产后出血、胎膜早破发生率无明显差异(P>0.05)。结论GDM会增加母婴不良结局,因此,临床应该根据造成母婴不良结局的原因,给予积极防控,改善母婴结局。
关键词:产妇;新生儿;GDM;影响
本文引用格式:李华.妊娠期糖尿病对母婴影响的临床分析[J].世界最新医学信息文摘,2019,19(79):41-42.
0引言
妊娠期糖尿病(Gestational Diabetes Mellitus,GDM)指孕妇妊娠前糖代谢存在潜在糖耐量降低或者正常,而于妊娠期间才发生糖尿病。临床资料显示[1],约80%左右的糖尿病孕妇均为GDM,而我国GDM发生率为1%~5%,且呈现逐年增长的趋势,世界各国报道GDM的发生率在1%~14%,虽然大部分GDM产妇于分娩后,糖代谢会逐渐变为正常,但是,临床研究证实[2],GDM会增加母婴不良事件发生率。本文选取我院2018年1月至2019年1月GDM患者62例与同期健康产妇65例做对照研究,旨在进一步探讨GDM对母婴结局的影响,研究内容如下。
1资料与方法
1.1一般资料
择取2018年1月至2019年1月我院GDM患者62例作为观察组,纳入标准:均经糖筛查试验确诊。排除标准:伴有精神病史;肝肾等器官功能不全;合并其他严重疾病。择取同期健康产妇65例作为对照组,两组产妇及其家属均签署研究同意书。观察组年龄23~35岁,平均(28.65±2.13)岁,孕周18~32周,平均(28.32±2.03)周,孕次1~4次,平均(2.23±0.57)次;观察组年龄23~35岁,平均(28.85±2.10)岁,孕周18~32周,平均(28.55±1.97)周,孕次1~4次,平均(2.35±0.55)次。对比两组年龄、孕周等一般资料,无明显差异(P>0.05),研究具有可比性。
1.2观察指标
统计新生儿以及产妇不良结局发生率。
1.3统计学方法
采取SPSS 24.0分析,计量资料描述方式为(±s),组间对比方式为成组t检验,计数资料表达采用(%),2检验,P<0.05,则表示差异具有统计学意义。
2结果
2.1两组新生儿结局对比
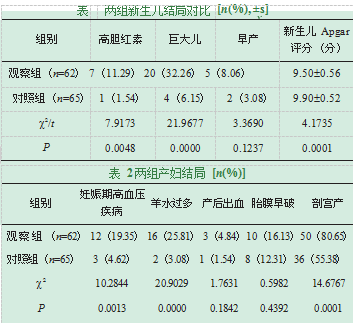
观察组早产率高于对照组,但是差异不明显(P>0.05),观察组高胆红素、巨大儿发生率明显高于对照组(P<0.05),观察组新生儿Apgar评分低于对照组(P<0.05),详见表1。
2.2两组产妇结局
观察组妊娠期高血压疾病、羊水过多、剖宫产发生率高于对照组(P<0.05),两组产后出血、胎膜早破发生率对比无明显差异(P>0.05),详见表2。
3讨论
目前,GDM患者多表现为妊娠期多尿、多食、多饮等症状[3],其发病病因尚未明确,可能与遗传、胰岛素抵抗、相对胰岛素分泌不足等因素有关[4],而孕妇妊娠中期以及晚期,血容量会呈现增多的现象,加之血液稀释,因而,极易出现相对胰岛素不足,此外,因为妊娠期产妇多伴有机体激素水平失衡的现象,所以可能会影响孕妇胰岛素水平,从而引发血糖增高,致使GDM。本文研究结果显示,观察组羊水过多率明显高于对照组(P<0.05),提示,GDM会增加羊水过多发生风险系数,分析其中原因,GDM患者存在细胞内外渗透压失衡的现象,使得钠离子和葡萄糖经胎盘过量进入胎儿和羊水,可使胎儿血糖水平呈现增高的状态,使得胎儿和羊水处于体液高渗状态,可导致渗透性利尿,使得产妇羊水过多[5]。据临床统计显示[6],GDM患者中约10%~30%会发生羊水过多,通常情况下,产妇妊娠12周,羊水量应为50 cc,中期羊水量应为30~40 cc,妊娠36~38周最大羊水量可为1000 cc左右,而羊水量过多,可能会对产妇心肺功能造成影响,不利于胎儿健康发育。由于GDM患者易出现羊水量过多的情况,待羊水量达到一定程度时,可导致胎膜早破,从而导致产妇早产[6],本文研究显示,观察组胎膜早破和早产发生率稍高于对照组,但是无明显差异(P>0.05)。
本文研究显示,观察组妊娠期高血压疾病发生率高于对照组(P<0.05),分析其中原因,因为,GDM患者由于存在血脂代谢异常的情况,可能会引发孕妇出现血管病变,例如局部组织供血不足、微血管壁基底膜增厚等[7],所以,造成妊娠期高血压疾病,此外,GDM患者高胰岛素血症、胰岛素抵抗状态也与妊娠期高血压疾病有关,很大程度上增加了母胎围生期死亡率和患病率,可出现重度子痫前期和子痫。观察组剖宫产发生率高于对照组(P<0.05),分析其中原因,GDM疾病本身不具有剖宫产指征,但是,GDM患者容易出现巨大儿、妊娠期高血压疾病、胎儿窘迫等并发症,再加上产妇分娩期间,可能会出现体力过度消耗的情况,从而增加了酮症酸中毒的发生风险[8],威胁母婴安全,因此,剖宫产率高于健康产妇。
观察组巨大儿发生率高于对照组(P<0.05),分析其中原因,胎儿受到母体高血糖的影响,使得胎儿胰岛素大量分泌,对氨基酸转移系统产生活化作用,导致胎儿蛋白脂肪合成能力增强,降低脂肪降解性,可导致胎儿过度生长,从而造成巨大儿。观察组新生儿Apgar评分低于对照组(P<0.05),表明,GDM患者可增加新生儿窒息风险系数,观察组高胆红素发生率高于对照组(P<0.05),分析其中原因,与产妇高胰岛素和高血糖有关,增加了母体耗氧量,使得胎儿发生慢性缺氧,对胎儿骨髓外造血产生刺激作用,促使红细胞生成,而分娩后,短时间内红细胞大量破坏,从而造成高胆红素血症。
综上所述,孕妇GDM会增加高胆红素、巨大儿、羊水过多等母婴不良结局发生率,经分析,GDM孕妇存在血脂异常、高胰岛素血症、胰岛素抵抗状态等情况,因而,易造成不良结局,所以,临床应该根据造成母婴不良结局的原因,给予积极防控,从而改善母婴结局。
参考文献
[1]伊丽努尔·阿布力孜.妊娠期糖尿病对母婴影响临床分析[J].糖尿病天地,2018,15(11):198.
[2]宋惠萍.不同孕周妊娠期糖尿病合并早发型重度子痫前期的临床特征分析及对母婴结局的临床影响[J].中国实用医药,2017,12(31):30-32.
[3]卢蓉.胰岛素治疗妊娠期糖尿病的效果与母婴风险分析[J].饮食保健,2019,6(13):36-37.
[4]Samreen Siddiqui,Swati Waghdhare,Manju Panda,et al.Regional prevalence of gestational diabetes mellitus in North India[J].Journal of Diabetology,2019,10(1):25-28.
[5]张美微,马琳琳.PCOS合并妊娠期糖尿病患者母婴结局分析[J].医学研究杂志,2019,48(3):66-70.
[6]刘红亚.妊娠期糖尿病孕妇血糖和体重控制与母婴结局关系分析[J].中国保健营养,2019,29(2):279-280.
[7]Lois Jovanovic.Medical Nutritional Therapy for Pre-gestational and Gestational Diabetes Mellitus[J].Health Science,2018,6(2):79-90.
[8]郭兆彦.妊娠期糖尿病筛查及妊娠期糖尿病对母婴结局的影响[J].中国医药指南,2018,16(29):153-154.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/22203.html