SCI论文(www.lunwensci.com):
摘要:目的比较超声引导下经皮经肝胆囊穿刺引流术(PTGD)序贯腹腔镜胆囊切除术(LC)与一期(72h内)行腹腔镜胆囊切除术两种治疗方法在老年患者中的治疗效果。方法搜集并回顾性分析自2013年01月01日至2017年12月31日老年急性胆囊炎患者的相关临床资料。按照手术方法不同分为实验组(PTGD后4-8周行LC组)共47例和对照组(一期行LC组)共204例。记录两组的性别、年龄、合并症(循环系统疾病、呼吸系统疾病等),比较两组中因素的差异,观察并比较两组的治疗效果。结果实验组47例手术中,术中失血量、中转开腹率、术后排气时间及术后引流管拔除时间均低于对照组(P<0.05);实验组手术时间高于对照组(P>0.05);胆管损伤、切口感染及术后胆漏两组无差异(P>0.05),围手术期无死亡病例。结论对于老年急性胆囊炎患者,一期行LC存在较高的风险,先行PTGD序贯LC具有安全、创伤小、术后并发症少等优点。但是,随着微创技术的发展与成熟,一期行LC成功率及安全性较前明显提高,可以快速短期内解决患者病痛,避免脱管风险,改善并提高患者生活质量。因此,此两种术式的选择,应当个体化并术前详细全面评估。
关键词:老年急性胆囊炎患者;PTGD;LC;疗效
本文引用格式:房睿智,王松祥,兰涛.老年急性胆囊炎患者行PTGD序贯LC与一期LC的疗效分析[J].世界最新医学信息文摘,2019,19(80):1-2,4.
Therapeutic Effect of PTGD Sequential LC and Primary LC in Elderly Patients with Acute Cholecystitis
FANG Rui-zhi1,WANG Song-xiang2,LAN Tao2*
(1.Chengde Medical College,Chengde Hebei;2.Department of Hepatobiliary and Pancreatic,Cangzhou People’s Hospital of Hebei Province,Cangzhou Hebei)
ABSTRACT:Objective To compare the therapeutic effects of ultrasound-guided percutaneous transhepatic gallbladder drainage(PTGD)sequential laparoscopic cholecystectomy(LC)and one-stage laparoscopic cholecystectomy(within 72 hours).Methods The clinical data of elderly patients with acute cholecystitis from January 1,2013 to December 31,2017 were collected and analyzed retrospectively.47 cases(LC 4-8weeks after PTGD)were assigned as experimental group and 204 cases(one stage within 72 hours)were assigned as control group.Record the sex,age,complications(circulatory system disease,respiratory system disease,etc.)of the two groups,compare the differences of factors between the two groups,and observe and compare the therapeutic effect of the two groups.Results In 47 cases of operation in the experimental group,intraoperative blood loss,conversion to laparotomy rate,postoperative exhaust time and postoperative drainage tube removal time were lower than those in the control group(P<0.05);the operation time in the experimental group was higher than that in the control group(P>0.05);there was no difference in bile duct injury,incision infection and postoperative bile leakage between the two groups(P>0.05),and no death occurred during the perioperative period.Conclusion For elderly patients with acute cholecystitis,primary LC has a high risk.Prior PTGD sequential LC has the advantages of safety,less trauma and fewer complications.However,with the development and maturity of minimally invasive technology,the success rate and safety of primary LC have been significantly improved.It can quickly solve patients’pain in a short time,avoid the risk of detachment,and improve patients’quality of life.Therefore,the choice of these two surgical methods should be individualized and thoroughly evaluated before operation.
KEY WORDS:Elderly patients with acute cholecystitis;PTGD;LC;Curative effect
0引言
急性胆囊炎是我国普外科的常见的胆道疾病,同时也是普外科常见的急腹症,手术是治疗急性胆囊炎的常见方法。腹腔镜胆囊切除术(Laparoscopic Cholecystectomy,LC),自1987年至今已成为治疗胆囊结石的“金标准”[1-2]。随着腹腔镜技术日益革新,腹腔镜胆囊切除术(LC)已经成为治疗急性胆囊炎的首选治疗方式。但是LC也有其局限性,对于一些高龄、合并严重基础疾病、严重炎症的患者,既要求治疗效果良好,同时更要安全,而一期LC却存在着很大的困难和风险,如出血、胆管损伤致胆漏[3-4]等,所以有些老年急性胆囊炎患者并不适合一期急诊行手术治疗,而对于保守治疗无效且手术风险极高的老年急性胆囊炎患者,经皮经肝胆囊穿刺引流术(PTGD)成为了安全的治疗方法[5]。而PTGD的普及与应用一定程度上解决了这类患者临床治疗的困难。那么老年急性胆囊炎患者行PTGD序贯LC的疗效是否优于一期LC呢?本研究通过比较超声引导下经皮经肝胆囊穿刺引流术(PTGD)序贯腹腔镜胆囊切除术(LC)与一期行腹腔镜胆囊切除术两种治疗方法的治疗效果,为老年急性胆囊炎患者的外科治疗提供客观依据。
1资料与方法
1.1一般资料
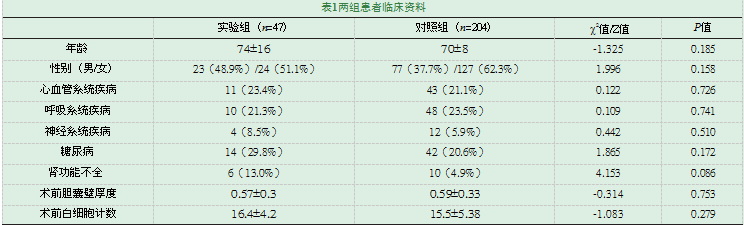
选择并搜集2013年01月01日至2017年12月31日之间,收治入我院的老年急性胆囊炎患者接受PTGD序贯LC与一期LC的患者。将患者按手术方式不同分为:实验组(PTGD后4-8周行LC组)共47例和对照组(一期行LC组)共204例。见表1。
1.2 纳入标准与排除标准
纳入标准:(1)年龄大于65岁;(2)以《东京指南2013》为标准,确诊为急性胆囊炎患者;(3)接受PTGD治疗且择期行LC患者;(4)术后病理回报为胆囊结石胆囊炎;(5)病例资料完整。排除标准:(1)合并胆总管结石、胆囊息肉的病例;(2)PTGD后因各种原因导致多次行穿刺治疗的病例;(3)PTGD后未行手术治疗的病例;(4)胆道恶性肿瘤病例(术后病理结果为腺癌等);(5)既往腹部手术史;(6)因临床资料欠缺,无法查询的病例。
1.3观察指标
(1)手术时间;(2)中转开腹;(3)出血量;(4)胆管损伤;(5)切口感染;(6)术后胆漏;(7)术后排气时间;(8)术后引流管拔出时间。
1.4统计学方法
数据采用SPSS 21.0软件进行处理,计量资料采用±s表示,采用独立样本t检验等来分析其差异的显著性;计数资料采用2检验来分析差异的显著性。
2结果
2.1两组基线资料比较
见表1,两组年龄、性别、术前胆囊壁厚度、术前白细胞计数比较,差异均无统计学意义(P>0.05)。
2.2两组术后指标比较
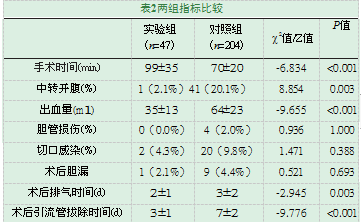
见表2,实验组与对照组相比,实验组(PTGD后4-8周行LC组)手术时间高于对照组(一期行LC组),差异有统计学意义(P<0.05)。实验组术中出血量、中转开腹率显著低于实验组,差异有统计学意义(P<0.05),实验组术后排气时间及术后引流管拔除时间低于对照组,差异有统计学意义(P<0.05)。实验组与对照组胆管损伤、切口感染、术后胆漏无统计学意义(P>0.05)。
3讨论
胆囊结石诱发的急性胆囊炎随着年龄增长发病率递增[7],多数老年患者存在很多的基础疾病,例如高血压、冠心病、脑梗死等,而急性胆囊炎又会诱发和加重老年患者的基础疾病,病情进展快,尤其是老年患者发病初期症状不敏感,导致就诊时极有可能已错过手术的最佳时机,因此老年急性胆囊炎患者一期(72h内)LC的风险大,并发症相对年轻患者明显增多[8-9],即使行开腹胆囊切除术,病死率也明显增高[10]。LC是治疗急性胆囊炎的标准手术方式,但对于老年急性胆囊炎患者,急诊行LC的术中失血量、中转开腹率及死亡率等通常是较高的。所以,PTGD的应用起到了至关重要的作用,PTGD可在床旁局麻下操作,创伤小,风险相对较低[11]。本研究显示:实验组的术中失血量、中转开腹率、术后排气时间及术后引流管拔除时间均较一期LC组有明显优势。因此,对于老年急性胆囊炎患者,先行PTGD序贯LC是一种安全、有效、可靠的方式[12-14]。PTGD方式及操作要点:患者取平卧位,超声引导下定位,常规消毒,铺洞巾,局麻,择点于右腋前线第9肋间,在超声监视引导下,用猪尾巴引流导管组7Frx30cm一次性引流管套管组件,沿穿刺引导线,进入胆囊腔内,取出金属针芯,抽出脓性胆汁留送化验及细菌培养,取出金属套管,收紧引流管末端,固定引流管末端接引流袋,术后予以卧床休息6小时,宣教注意防止引流管脱落。操作要点:(1)经肝实质至胆囊底部进针最佳,因为临近的肝实质可以起到局部压迫作用,减少胆漏及出血;(2)避免损伤肝内血管,因此以避免引发出血而导致急诊手术;(3)穿刺导管进入胆囊腔内2-3cm为宜,因为猪尾巴管在置入拔出管芯后会自动卷曲,不易滑脱;(4)穿刺成功后常规使用腹带加压包扎并局部制动,减少穿刺处出血及引流管滑脱[15]的风险。PTGD序贯LC的要点:所有实验组手术均使用4孔法,便于术中的解剖结构的辨认,也方便于助手对视野的充分暴露,便于电钩可以顺利的分离浅层或深层组织。要点:(1)术前行上腹部增强MRI及MRCP检查,不能配合的患者选用上腹部增强CT代替;(2)直视进腹,不采用闭合法建立气腹,以避免副损伤;(3)难点:对于Calot三角的镜下解剖,少数行PTGD后2个月以上的患者仍有明显的水肿粘连,导致胆囊三角结构不清,增加手术难度和危险,当术中难以辨清肝总管、胆囊管、胆总管解剖关系时,不能过分追求显露清晰,若术中虽仔细分离仍发现解剖层次不清甚至出血较多,应果断中转开腹;(4)术后腹腔引流管的放置至关重要,1根位于胆囊床处,另外1根位于右膈下,这是因为行PTGD时大部分会导致肝脏膈面与腹壁的粘连,常规放置右侧膈下引流管也有助于发现早期并发症如胆漏[16-17]等。
对于实验组与对照组疗效分析:手术时间上分析:实验组患者手术时间为99±35分钟,对照组患者手术时间为70±20分钟。对照组手术时间明与实验组手术时间有差异。差异有统计学意义(P<0.05)。对于实验组来说,考虑影响手术时间的主要因素为分离和显露胆囊三角,由于急性胆囊炎转变为慢性胆囊炎,炎症的渗出期转变为增生期,导致胆囊三角区结构由疏松转变为致密[18]。术者发现,无论是使用吸引器还是使用分离钳分离胆囊三角时,感觉质地较韧,分离困难甚至无法分离。如使用电钩,则可能会导致出血或胆管损伤而影响手术操作,从而影响手术时间。
出血量:实验组患者术中出血量为(35±13)mL,对照组患者术中出血量为(64±23)mL。对照组出血量明显大于实验组。差异有统计学意义(P<0.05)。我们考虑为老年急性胆囊炎患者,多数长期口服抗凝药物及抗血小板聚集药物,如阿司匹林、氯吡格雷等,而老年患者病情进展迅速,术前已无法定期停止口服此类药物,导致术中出血量大。此外,由于急性胆囊炎急性发作与周围组织粘连紧密,在分离粘连时导致副损伤增多,间接导致出血量大。而实验组患者二期行LC前,提前告知患者停用抗凝药物,且PTGD后4-8周后,胆囊炎症由急性转为慢性,使出血量减少。
中转开腹率:实验组患者中转开腹率为1(2.1%),对照组为41(20.1%)。对照组中转开腹率明显大于实验组。差异有统计学意义(P<0.05)。原因在于老年急性胆囊炎患者一期行LC时为防止胆管损伤、出血量过多及麻醉时间太长,出于安全性考虑,应选择果断开腹手术。而PTGD后LC,随着术前充分准备及停用阿司匹林等药物等措施,可以有效降低上述风险,使中转开腹率降低。
术后排气时间:实验组患者术后排气时间为2±1天。对照组患者术后排气时间为(3±2)天,对照组患者术后排气时间明显长于B组。差异有统计学意义(P<0.05)。其原因考虑为部分老年患者因高龄原因导致本身肠道功能较年轻患者差,且平时活动量相对较少,而急性胆囊炎急性发作导致腹腔感染,手术时间长、手术创伤大,术后下床活动时间推迟,导致术后排气时间延长。而PTGD序贯LC组患者术前胆囊炎症大部分已经消退,手术难度及时间相对较小,加之术后早期下地活动,使术后排气时间明显缩短。
术后引流管拔除时间:实验组患者术后引流管拔除时间为(3±1)天。对照组患者术后引流管拔除时间为(7±2)天,对照组患者术后引流管拔除时间明显长于B组。差异有统计学意义(P<0.05)。我们考虑术后引流管拔除时间长短的主要问题在于术后是否出现胆漏,次要原因为手术时间及手术创伤。再者,经过我们长期实践得出经验,如果急性胆囊炎患者行一期LC,如果术后9天以内不出现胆漏,则可认为安全,可拔除引流管。而PTGD序贯LC组患者47例中无一胆漏,术后胆囊炎症消退,手术时间及创伤小,使术后引流管拔除时间明显缩短。
综上所述,相比之下,对于老年急性胆囊炎患者,如术前评估恶性,则一期行LC可以快速短期内解决患者病痛,避免脱管风险,改善并提高患者生活质量,此观点也正好印证了东京指南2018[19]的观点。但与此同时,一期行LC存在较高的手术风险(如出血、胆管损伤)及术后风险(如残余胆囊管过长)。鉴于此,可先行PTGD缓解病情,配合药物等其他治疗手段,待患者病情稳定后再择期行LC,这种方法可以将急诊手术转变为择期手术,有效降低围手术期并发症及病死率。因此选择合适的治疗方案应当个体化并术前全面评估。
参考文献
[1]Al-Omani S,Almodhaiberi H,Ali B,et al.Feasibility and safety of day-surgery laparoscopic cholecystectomy:a single-institution 5-year experience of 1140cases[J].Korean J Hepatobiliary Pancreat Surg,2015,19(3):109-112.
[2]McGillicuddy JW,Villar JJ,Rohan VS,et al.Is cirrhosis a contraindication to laparoscopic cholecystectomy?[J].Am Surg,2015,81(1):52-55.
[3]高聪,张宇,刘兵,等.96例急性胆囊炎患者LC术后胆管损伤临床分析[J].北华大学学报(自然科学版),2018(01):82-85.
[4]赵森峰,李向军,豆松萌,等.5771例日间腹腔镜胆囊切除术的安全性和经济效益分析[J].Chin J Hepat Surg(Electronic Edition),2018,7(3).
[5]Zerem E,OmerovićS.Can percutaneous cholecystostomy be a definitive management for acute cholecystitis in high-risk patients?[J].Surg Laparosc Endosc Percutan Tech,2014,24(2):187-191.
[6]Yamashita Y,Takada T,Strasberg SM,et al.TG13 surgical management of acute cholecystitis[J].J Hepatobiliary Pancreat Sci,2013,20(1):89-96.
[7]Spira RM,Nissan A,Zamir O,et al.Percutaneous transhepatic cholecystostomy and delayed laparoscopic cholecystectomy in critically ill patients with acute calculus cholecystitis[J].Am J Surg,2002,183(1):62-66.
[8]王宏,罗建管,梁鹏,等.腹腔镜胆囊切除术胆管损伤危险因素分析[J].中国实用外科杂志,2011,31(7):591-593.
[9]文君,肖渝清,张抒,等.急诊腹腔镜胆囊切除与急诊开腹胆囊切除术的临床对照研究[J].中国普外基础与临床杂志,2013,20(2):195-198.
[10]Huang CC,Lo HC,Tzeng YM,et al.Percutaneous transhepatic gallbladder drainage:a better initial therapeutic choice for patients with gallbladder perforation in the emergency department[J].Emerg Med J,2007,24(12):836-840.
[11]ChangYR,AhnYJ,Jang JY,et al.Percutaneous cholecystostomy foracute cholecystitis inpatients withhigh comorbidityandre-evaluation of treatment efficacy[J].Surgery,2014,155(4):615-622.
[12]林骋,曹利平.经皮胆囊穿刺引流联合腹腔镜胆囊切除术治疗急性胆囊炎体会[J/CD].中华肝脏外科手术学电子杂志,2017,6(2):85-87.
[13]俞海波,陈海川,肖竣,等.经皮经肝胆囊穿刺引流术后择期行腹腔镜胆囊切除术与急诊腹腔镜胆囊切除术治疗急性胆囊炎的对比分析[J].中华普通外科杂志,2016,31(7):573-575.
[14]于浩,刘武,姜洪磊,等.超声引导下经皮经肝胆囊穿刺引流联合腹腔镜胆囊切除术治疗急性胆囊炎117例临床报道[J].中国普外基础与临床杂志,2014,21(8):951-953.
[15]Popowicz A,Lundell L,Gerber P,et al.Cholecystostomy as bridge to surgery and as definitive treatment or acute cholecystectomy in patients with acute cholecystitis[J].Gastroenterol Res Pract,2016:3672416.
[16]黄志明,徐亮,周栋.腹腔镜胆囊切除术治疗急性胆囊炎[J].中国普通外科杂志,2012,21(8):1038-1040.
[17]Huang Q,Yao HH,Shao F,et al.Analysis of risk factors for postoperative complication of repair of bile duct injury after laparoscopic cholecystectomy[J].Dig Dis Sci,2014,59(12):3085-3091.
[18]毕保洪,李华,李伟,等.腹腔镜治疗急性化脓性胆囊炎452例[J].中国微创外科杂志,2014,14(10):917-919.
[19]张宇华.急性胆囊感染《东京指南(2018)》拔萃[J].中国实用外科杂志,2018,7(38):767-774.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/14508.html