[摘要]目的探究甲状腺腺叶切除术在甲状腺良性肿瘤治疗中的效果。方法非随机选取2019年9月—2023年10月江南大学附属医院收治的60例甲状腺良性肿瘤患者,按治疗方案分为两组,每组30例。观察组行甲状腺腺叶切除术,参照组使用次全切的手术方案。比较两组患者甲状腺激素水平、手术相关指标、术后并发症发生率。结果观察组术后并发症总发生率为3.33%(1/30),低于参照组的20.00%(6/30),差异有统计学意义(χ2=4.043,P<0.05)。观察组血清甲状腺激素、手术相关指标优于参照组,差异有统计学意义(P均<0.05)。结论甲状腺腺叶切除术治疗甲状腺良性肿瘤的效果良好。
[关键词]甲状腺腺叶切除术,甲状腺良性肿瘤,临床疗效
甲状腺是人体的重要器官组织,能够保持正常身体机能的内部环境稳定。若患者身体中缺乏碘元素、自身抗体不足、促甲状腺素出现异常等,会诱发患者出现甲状腺结节,很多患者还会由于气管以及食管部位产生结节而出现不同程度的吞咽功能障碍或者窒息情况。若没有及时治疗,会导致症状逐渐加重,威胁生命安全。大部分患者的甲状腺结节是良性的,会出现单发或者多发的情况,对患者的生活质量也会造成影响。临床中通过甲状腺次全切除术能够将患者局部的病灶部位进行切除,保留一部分的甲状腺组织,并将获取到的组织进行病理检验,若检验的结果显示为甲状腺癌,则需要进行二次手术,这样会增加患者的手术风险以及手术的痛苦,且在手术中还会对甲状腺周围的组织器官或者喉返神经产生伤害,因此需要进一步的优化治疗的方案[1-2]。临床大量研究表明使用甲状腺腺叶切除术的治疗方式所产生的效果更加理想,对患者的损伤更小,并且预后恢复更快,本研究旨在分析甲状腺腺叶切除术的疗效。
1资料与方法
1.1一般资料
非随机选取2019年9月—2023年10月江南大学附属医院收治的60例甲状腺良性肿瘤患者,按治疗方案分为两组,每组30例。参照组中女19例,男11例;年龄27~42岁,平均(36.11±4.08)岁。参照组中女15例,男15例;年龄29~43岁,平均(36.28±4.77)岁。两组一般资料比较,差异无统计学意义(P均>0.05),具有可比性。本研究经江南大学附属医院伦理委员会批准(LS20200055),患者知情同意本研究。
1.2纳入与排除标准
纳入标准:经过临床影像学诊断为甲状腺肿瘤;肿瘤为良性;病历资料完整。
排除标准:不符合手术的适应证者;免疫功能较低者;基线资料不全者。
1.3方法
参照组患者采用次全切的手术方案。①引导患者采取平卧位,对患者采用全身麻醉,并实施气管插管。②使用枕头垫置在患者的背部,使其高度能够提升,手术切口的长度在6~10 cm,形状为弓形,位置在距离胸骨2~3 cm处,并将甲状腺后肌群、甲状腺前肌群的能力,将周围松散组织进行牵引,暴露术区。③根据疾病情况完成甲状腺切除的手术,并缝合。
观察组患者使用甲状腺腺叶切除术进行治疗。
①引导患者采取仰卧位,将患者的肩部垫高。②手术切口的长度在3 cm,形状为弧形,位置在距离胸骨3 cm处,切开颈阔肌并将前肌群分离,暴露甲状腺。③结扎甲状腺周围静脉,离断周围韧带,切断甲状腺峡部,分离希氏三角区,结扎腺叶顶部分支血管。④牵拉腺叶,缝合剩余甲状腺组织,关闭切口。
1.4观察指标
①检测两组术前、术后的甲状腺激素水平并进行比较,包括左旋甲状腺素(terminator 4,T4)、甲状腺过氧化物酶(thyroid peroxidase,TPO)、促甲状腺激素(thyrotropin,thyroid stimulating hormone,TSH)。
②比较两组术中出血量、手术时间、术后疼痛时间、术后引流时间、住院时间。
③比较两组患者术后并发症发生率,包括声音嘶哑、呼吸困难、切口感染、颈部压缩感、切皮下结节。
1.5统计方法
采用SPSS 26.0统计学软件处理数据,计量资料(甲状腺激素水平、手术相关指标)经Shapiro-Wilk检验,满足正态分布,以(±s)表示,组间比较行两独立样本t检验,组内比较采用配对样本t检验。计数资料(术后并发症发生率)以例数(n)和率(%)表示,组间比较行χ2检验。P<0.05为差异有统计学意义。
2结果
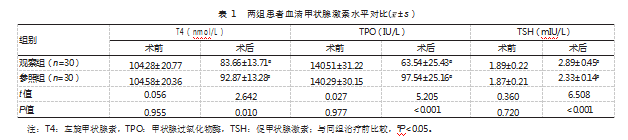
2.1两组患者血清甲状腺激素水平对比
观察组T4、TPO、TSH水平优于参照组,差异有统计学意义(P均<0.05)。见表1。
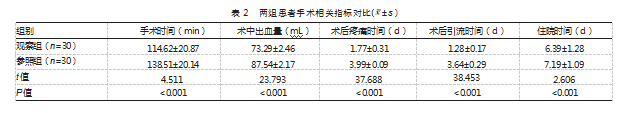
2.2两组患者手术相关指标对比
观察组手术时间、术中出血量、术后疼痛时间、术后引流时间及住院时间均优于参照组,差异有统计学意义(P均<0.05)。见表2。
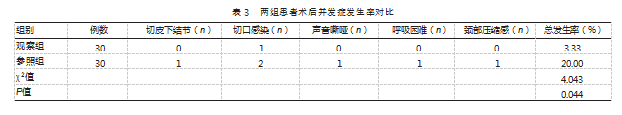
2.3两组患者术后并发症发生率对比
参照组并发症总发生率为20.00%,高于观察组的3.33%,差异有统计学意义(χ2=4.043,P<0.05)。见表3。
3讨论
甲状腺良性肿瘤是临床中发病率较高的疾病,随着医疗技术水平的不断发展,这一疾病的检出率得到了明显的提升,这也为患者的早期治疗提供了良好的条件。临床中,甲状腺肿瘤治疗具有针对性,需先区分肿瘤的性质,从而确定个性化的治疗的方案,利用手术切除患者肿瘤,并尽可能保留部分具有正常生理功能的甲状腺组织,切除下来的组织会立即进行病理检验,这是判断病情的关键环节。若检验结果为良性肿瘤,后续配合康复治疗便能逐步恢复健康;若病理结果显示为恶性肿瘤,需要二次手术进一步治疗,彻底清除残余的甲状腺组织,避免术后复发,然而二次手术会对患者造成较大的伤害,会增加术后恢复的难度[3-4]。鉴于此,有必要持续探寻更加安全、高效的手术治疗方案。
本研究中,观察组术后甲状腺激素水平优于参照组(P均<0.05);观察组各项手术相关指标优于参照组(P均<0.05);观察组术后并发症总发生率(3.33%)低于参照组(20.00%)(P<0.05)。马青野[5]的研究中,腺叶切除组术后并发症发生率低于次全切手术组(P<0.05),与本研究结果大致相似。采用甲状腺腺叶切除术能够彻底清除患者甲状腺的良性肿瘤,并且在术后能够保证甲状腺激素释放素可以被充分吸收,对前垂体产生影响,增加促甲状腺激素含量[6]。相对于次全切手术方式来说,甲状腺腺叶切除术的主要优势在于两点:①能够在手术中尽最大可能减少游离,降低对于患者甲状腺产生的损伤,以及对于血液供应产生的损害[7-9]。②该术式可以沿着固有的薄膜将患者的分支血管进行离断,从而降低手术对于患者喉返神经产生的创伤,可以有效降低在手术后并发症发生的概率[10-12]。此外,由于人体的颈阔肌、颈白线、气管之间并不存在血管,因此采用甲状腺腺叶切除术能够将患者的甲状腺部位充分暴露,增加医生手术的视野,这样能够降低术中发生大出血的概率,让患者在术后的各项激素水平能够尽快地恢复,增加促甲状腺激素的含量,有效提升了患者甲状腺的功能,促进术后生活质量的提升,满足患者的治疗需求[13-17]。
综上所述,甲状腺良性肿瘤患者采用甲状腺腺叶切除术能够有效改善术后甲状腺激素的水平,有利于患者术后康复。
[参考文献]
[1]魏世雄,陈海燕,王丽玲.中间入路的单侧甲状腺叶切除术治疗甲状腺良性肿瘤临床研究[J].首都食品与医药,2021,28(19):31-32.
[2]张琳.甲状腺良性肿瘤患者行甲状腺腺叶切除术后甲状腺激素水平变化情况[J].医药论坛杂志,2021,42(16):79-82.
[3]宋家木,任书伟,丁小崇,等.不同年龄段甲状腺良性肿瘤患者实施甲状腺叶切除术的疗效比较[J].深圳中西医结合杂志,2020,30(14):145-146.
[4]班驭涛,王荣寅.腋窝入路免充气腔镜甲状腺叶切除术与传统甲状腺手术对机体创伤程度的差异[J].淮海医药,2022,40(4):382-385.
[5]马青野.探讨甲状腺腺叶切除术治疗甲状腺结节的临床意义[J].中国现代药物应用,2023,17(15):62-64.
[6]周玮,温志坚,季鸿翔.甲状腺腺叶切除术治疗甲状腺结节的临床效果分析[J].中国卫生标准管理,2023,14(4):146-149.
[7]叶谋瑶.甲状腺微波消融术和甲状腺腺叶切除术治疗良性甲状腺结节的疗效比较[J/CD].现代医学与健康研究:电子版,2023,7(6):69-72.
[8]刘卫国,丁晓娟.甲状腺腺叶切除术治疗甲状腺结节的临床分析[J].中外医学研究,2022,20(1):23-26.
[9]欧阳映辉,周贤伟,周圣助.微波消融术与甲状腺腺叶切除术在甲状腺良性结节治疗中的临床比较[J].江西医药,2022,57(10):1530-1532.
[10]何涛,李学庆,汤承辉.微波消融术和甲状腺腺叶切除术治疗老年甲状腺良性结节的临床疗效比较[J].老年医学与保健,2022,28(4):814-818.
[11]陈方硕.甲状腺腺叶切除术治疗甲状腺结节的临床疗效[J].中国医药指南,2023,21(17):13-16.
[12]何浩挺,朱思遥,郝定绩.甲状腺腺叶切除术治疗甲状腺结节的临床分析[J].国际医学与数据杂志,2022,6(7).
[13]郭千弘.甲状腺腺叶切除术用于甲状腺结节治疗的有效性分析[J].医学食疗与健康,2023,21(9):23-25,29.
[14]汤云飞.甲状腺腺叶切除术对甲状腺结节患者甲状腺激素水平的影响分析[J].中国医药指南,2022,20(31):114-116.
[15]杨煜.甲状腺结节应用甲状腺腺叶切除术治疗的效果[J].名医,2021,(23):90-91.
[16]谢红阳,陈彬,楼红侃,等.甲状腺腺叶切除术对患者甲状腺激素及胰岛素抵抗的影响[J].浙江创伤外科,2024,29(9):1684-1686.
[17]吴燕华.甲状腺腺叶切除术治疗甲状腺结节的临床研究[J].智慧健康,2024,10(19):88-90.
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/82537.html