【摘要】目的:观察胸椎旁神经阻滞联合全身麻醉在肺癌根治术患者中的应用效果。方法:选取2022年3月至2023年3月该院收治的80例肺癌根治术患者进行前瞻性研究,按照随机数字表法将其分为对照组与研究组各40例。对照组采用全身麻醉,研究组在对照组基础上联合胸椎旁神经阻滞。比较两组苏醒时间、苏醒质量评分、术后不同时间疼痛程度[视觉模拟评分法(VAS)]、不同时间血流动力学指标(心率、收缩压)水平、麻醉质量(麻醉起效时间、持续镇痛时间、术后24 h内镇痛药物用量)、不同时间应激指标[去甲肾上腺素(NE)、皮质醇(Cor)]水平、术后舒适度[舒适状况量表(GCQ)]、不良反应发生率。结果:研究组苏醒时间短于对照组,苏醒质量评分高于对照组,差异均有统计学意义(P<0.05);研究组术后12、24 h VAS评分均低于对照组,差异有统计学意义(P<0.05);麻醉诱导后5 min、气管插管后5 min,两组心率、收缩压水平均低于麻醉诱导前5 min,且研究组气管插管后5 min心率、收缩压水平均低于对照组,差异有统计学意义(P<0.05);研究组麻醉起效时间短于对照组,持续镇痛时间长于对照组,术后24 h内镇痛药物用量少于对照组,差异均有统计学意义(P<0.05);术后24 h,两组NE、Cor水平均高于术前15 min,但研究组低于对照组,差异有统计学意义(P<0.05);术后48 h,两组GCQ评分均高于术后12 h,且研究组高于对照组,差异有统计学意义(P<0.05);研究组不良反应发生率为7.50%(3/40),低于对照组的25.00%(10/40),差异有统计学意义(P<0.05)。结论:胸椎旁神经阻滞联合全身麻醉应用于肺癌根治术患者可改善苏醒质量和麻醉质量,稳定血流动力学,提高患者术后舒适度,缩短苏醒时间,减轻疼痛,降低应激指标水平和不良反应发生率,效果优于单纯全身麻醉。
【关键词】胸椎旁神经阻滞,全身麻醉,肺癌根治术,苏醒质量,血流动力学
肺癌根治术为目前临床治疗肺癌的主要术式。现下多采用丙泊酚静脉全身麻醉,短期内镇静镇痛效果显著[1]。但单一应用持久镇痛效果不佳,且影响机体氧化应激反应及血流动力学,不利于患者术后恢复,甚至出现恶心呕吐、呼吸抑制、嗜睡等不良反应。胸椎旁神经阻滞可先通过超声定位确定麻醉位置,再将药物注入胸椎旁间隙,阻滞神经信号传导,不仅具有镇静、镇痛效果,同时穿刺安全性和用药精准性更高[2-3]。本文观察胸椎旁神经阻滞联合全身麻醉在肺癌根治术患者中的应用效果。
1资料与方法
1.1一般资料选取2022年3月至2023年3月本院收治的80例肺癌根治术患者进行前瞻性研究。纳入标准:符合《2005年美国国家综合癌症网(NCCN)非小细胞肺癌临床指南》中的非小细胞肺癌诊断标准[4];经病理学检查确诊,预计中位生存期≥12个月;美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级;年龄63~74岁;神志清楚、无智力障碍及精神疾病。排除标准:合并高血压或血压控制不佳;伴有严重心血管疾病;既往术中出现手术及麻醉意外;合并高血糖及凝血功能障碍。患者及家属对本研究内容了解并签署知情同意书,且本研究经本院伦理委员会审批通过(批准文号:2022A207)。按照随机数字表法将其分为对照组与研究组各40例。对照组男24例,女16例;年龄63~74岁,平均(68.90±2.90)岁;体质量指数19~21 kg/m2,平均(20.06±0.47)kg/m2;病理分期:T3N3M0期22例,T4N3M0期10例,T4N3M1期8例;病理类型:腺癌23例,鳞癌17例;ASA分级:Ⅰ级19例,Ⅱ级21例。研究组男26例,女14例;年龄64~73岁,平均(69.20±2.80)岁;体质量指数19~22 kg/m2,平均(20.07±0.50)kg/m2;病理分期:T3N3M0期21例,T4N3M0期9例,T4N3M1期10例;病理类型:腺癌24例,鳞癌16例;ASA分级:Ⅰ级18例,Ⅱ级22例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法两组均行肺癌根治术,术前禁食8 h,禁水6 h。患者进入手术室后,建立静脉通路,同时做好常规心电监护。
对照组采用全身麻醉。麻醉诱导:使用咪达唑仑注射液(宜昌人福药业有限责任公司,国药准字H20067041,2 mL∶10 mg)0.1~0.2 mg/kg、枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司,国药准字H20054171,1 mL∶50μg)0.2~0.3μg/kg、注射用苯磺顺阿曲库铵(海南皇隆制药股份有限公司,国药准字H20183355,20 mg)0.2 mg/kg静脉注射,肌肉完全松弛后行气管插管机械通气。麻醉维持:术中静脉滴注丙泊酚乳状注射液(四川国瑞药业有限责任公司,国药准字H20030114,50 mL∶0.5 g)0.2~0.5 mg/(kg·min)和注射用盐酸瑞芬太尼(江苏恩华药业股份有限公司,国药准字H20143314,1 mg)1.5~3.0 mg/(kg·min),术中调整瑞芬太尼和丙泊酚浓度使BIS值维持在40~60。手术结束时停止用药。
研究组在对照组基础上联合胸椎旁神经阻滞。患者取侧卧位,弓背屈曲,患侧向上,常规消毒铺巾,麻醉诱导结束后,采用彩色超声诊断系统(深圳华声医疗技术股份有限公司,粤械注准20192061257,Labat SE型)进行超声定位,频率为7.5 MHz,扫描深度约3 cm,探头平行于肋骨,沿肋间隙进行扫描,直至显示有随呼吸移动的强回声胸膜亮线,浅部可见肋横韧带,同时胸膜和肋间内膜出现楔形低回声,而后在术侧T4棘突下缘旁3 cm处左右垂直进针,在超声引导下平面内进针至胸椎旁间隙,如出现肋间隙收缩可进行适当局部升温,待成功穿刺回抽无气、无血后,注入0.3%盐酸罗哌卡因注射液(江苏恒瑞医药股份有限公司,国药准字H20060137,10 mL∶100 mg)20 mL,21 min后采用针刺法测量两组麻醉平面,以针刺平面感觉减退为阻滞成功。之后进行全身麻醉,操作同对照组。
两组均以呼吸状况、血氧饱和度、血流动力学监测等作为麻醉监测指标调控麻醉药物使用速度,术中维持相同速度输液,术中输液进行加温处理。1.3观察指标(1)比较两组苏醒时间及苏醒质量评分。观察两组苏醒时间,并在术后12 h,对患者进行苏醒质量评分,其中患者意识清晰,可正常、及时应答为10分;患者意识恢复但反应缓慢,无法及时应答为9分;患者有意识但较为模糊,无法应答为8分;患者意识尚未恢复,仍处于时醒时睡状态为7分;患者处于无意识状态,沉睡不醒为6分。(2)比较两组术后不同时间疼痛程度评分。术后12、24 h,分别采用视觉模拟评分法(VAS)评估,总分0~10分,评分越高表明疼痛程度越严重。(3)比较两组不同时间血流动力学指标水平。麻醉诱导前5 min、麻醉诱导后5 min、气管插管后5 min、拔管后1 h,通过心电监护仪分别记录两组心率和收缩压。(4)比较两组麻醉质量,包括麻醉起效时间、持续镇痛时间和术后24 h内镇痛药物用量。(5)比较两组不同时间应激指标水平。术前15 min、术后24 h,分别抽取两组空腹静脉血5 mL,离心后取血清样本,采用酶联免疫法检测去甲肾上腺素(NE)和皮质醇(Cor)水平。(6)比较两组术后舒适度评分。术后12、48 h,分别采用舒适状况量表(GCQ)评估,总分28~112分,评分越高表明术后舒适度越高。(7)比较两组不良反应发生率。
1.4统计学方法应用SPSS 19.0软件进行统计学分析,计量资料以(x—±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1两组苏醒时间及苏醒质量评分比较研究组苏醒时间短于对照组,苏醒质量评分高于对照组,差异均有统计学意义(P<0.05)。见表1。
2.2两组术后不同时间疼痛程度评分比较研究组术后12、24 h VAS评分均低于对照组,差异有统计学意义(P<0.05)。见表2。
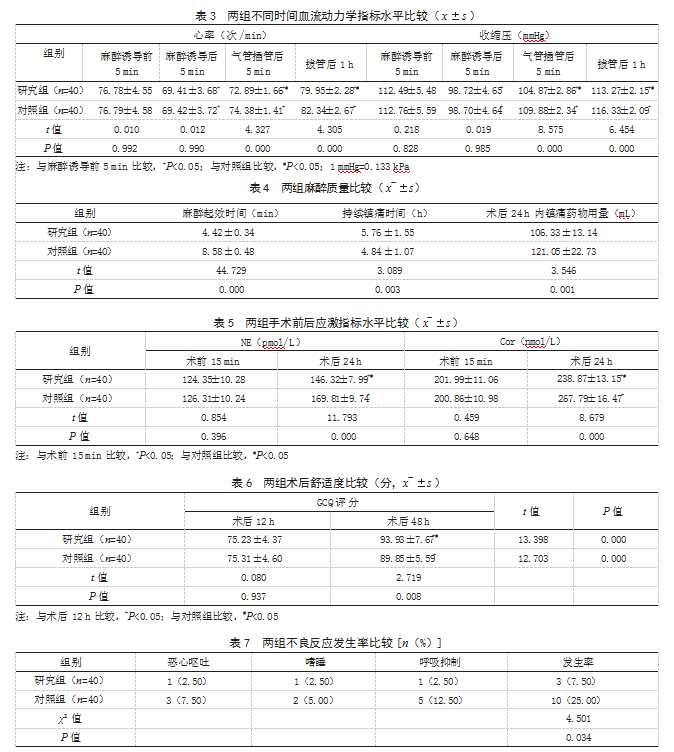
2.3两组不同时间血流动力学指标水平比较麻醉诱导前、后5 min,两组心率、收缩压水平比较,差异均无统计学意义(P>0.05);麻醉诱导后5 min、气管插管后5 min,两组心率、收缩压水平均低于麻醉诱导前5 min,且研究组气管插管后5 min心率、收缩压水平均低于对照组,拔管后1 h,两组心率、收缩压水平均高于麻醉诱导前5 min,但研究组低于对照组,差异有统计学意义(P<0.05)。见表3。
2.4两组麻醉质量比较研究组麻醉起效时间短于对照组,持续镇痛时间长于对照组,术后24 h内镇痛药物用量少于对照组,差异均有统计学意义(P<0.05)。见表4。
2.5两组手术前后应激指标水平比较术前15 min,两组NE、Cor水平比较,差异均无统计学意义(P>0.05);术后24 h,两组NE、Cor水平均高于术前15 min,但研究组低于对照组,差异有统计学意义(P<0.05)。见表5。
2.6两组术后舒适度评分比较术后12 h,两组GCQ评分比较,差异无统计学意义(P>0.05);术后48 h,两组GCQ评分均高于术后12 h,且研究组高于对照组,差异有统计学意义(P<0.05)。见表6。
2.7两组不良反应发生率比较研究组不良反应发生率为7.50%(3/40),低于对照组的25.00%(10/40),差异有统计学意义(P<0.05)。见表7。
3讨论
肺癌早期症状不明显,隐匿性强、病情进展快,目前主要通过手术治疗[5]。肺癌根治术常采用全身麻醉,对呼吸中枢影响较小,但单一应用容易导致患者术后苏醒期疼痛反应和氧化应激刺激较重[6]。胸椎旁神经阻滞是指将麻醉药物注射在椎旁间隙中阻滞运动、感觉及交感神经,进而达到麻醉效果,而超声辅助能提高穿刺成功率和安全性,有利于降低不良反应发生率和血流动力学紊乱[7-8]。
本研究结果显示,研究组苏醒时间、麻醉起效时间均短于对照组,苏醒质量评分、GCQ评分均高于对照组,持续镇痛时间长于对照组,术后24 h内镇痛药物用量少于对照组,心率、收缩压水平和术后24 hNE、Cor水平均低于对照组。分析原因为胸椎旁神经阻滞联合全身麻醉能在麻醉药物快速起效和精确阻滞的基础上,阻断伤害性刺激神经冲动传导至交感神经低级中枢,抑制脑部交感神经活性,抑制氧化应激因子释放,可避免心率及血压大幅度波动[9]。同时胸椎旁神经阻滞通过将麻醉药物直接注入神经丛,可延长术后镇痛时间,且药物可扩散至邻近的硬膜外腔,少量麻醉药物即可达到良好的镇痛效果,从而缩短苏醒时间,改善患者术后舒适度[10-11]。
本研究结果同时显示,术后12、24 h研究组VAS评分和不良反应发生率均低于对照组。分析原因为胸椎旁神经阻滞的阻滞位点在神经发出分支的位置,可同时阻滞前侧与后侧分支,达到良好的镇痛效果[12]。与单一全身麻醉相比,联合胸椎旁神经阻滞依靠超声引导定位精准可最大程度控制麻醉深度和麻醉用药量,避免术后不良反应的发生[13-14]。
综上所述,胸椎旁神经阻滞联合全身麻醉应用于肺癌根治术患者可改善苏醒质量和麻醉质量,稳定血流动力学,提高患者术后舒适度,减轻疼痛,降低应激指标水平和不良反应发生率,效果优于单纯全身麻醉。
参考文献
[1]王凯,杨桐榉,王丽君,等.胸椎旁阻滞-丙泊酚复合全麻对肺癌手术患者血清VEGF-C、TGF-β1的影响[J].第三军医大学学报,2019,41(1):85-90.
[2]万营,曾晶磊,王志辉.胸椎旁神经阻滞复合全身麻醉对肺癌根治术患者苏醒质量及疼痛程度的影响[J].癌症进展,2023,21(8):904-907.
[3]李军仕,安静,宋红伟,等.全身麻醉复合胸椎旁神经阻滞对胸腔镜肺癌根治术患者的麻醉效果和术后镇痛效果[J].癌症进展,2021,19(10):1019-1022.
[4]周清华,王瑾,许峰.2005年美国国家综合癌症网(NCCN)非小细胞肺癌临床指南[J].中国肺癌杂志,2005,8(4):332-346.
[5]张玉红,郭兰伟,高晓乐,等.河南省肺癌病理类型变化趋势分析[J].郑州大学学报(医学版),2023,58(2):250-254.
[6]谢爽,李繁.胸腔镜下肺癌根治术全身麻醉患者血流动力学及苏醒质量与右美托咪定给药时机的关系[J].川北医学院学报,2023,38(9):1178-1182.
[7]徐广鹏.胸椎旁神经阻滞复合全身麻醉用于肺癌根治术及术后自控静脉镇痛的效果观察[J].医药前沿,2020,10(15):129-130.
[8]于浩,宫晓娜.超声引导下胸椎旁神经阻滞在胸腔镜肺癌根治术麻醉及镇痛中的应用[J].智慧健康,2023,9(13):35-39.
[9]彭要要,刘守知,张建国.胸椎旁神经阻滞复合全身麻醉联合静脉自控镇痛对老年肺癌根治术患者血流动力学、氧化应激及细胞因子的影响[J].癌症进展,2021,19(20):2109-2113.
[10]陈中刚,陈林,谭志敏.超声引导胸椎旁神经阻滞复合全身麻醉对胸腔镜肺癌根治术患者术中镇痛药物使用量及氧化应激反应的影响[J].广州医科大学学报,2020,48(6):45-48
[11]钟福如,周广文,何晓霞,等.胸椎旁神经阻滞复合全身麻醉对胸腔镜肺癌根治术患者麻醉药物用量及术后疼痛的影响[J].中国医刊,2021,56(10):1110-1113.
[12]刘先岭,智明明,王静静,等.胸椎旁神经阻滞复合全身麻醉对胸腔镜肺癌根治术患者镇痛及免疫细胞功能的影响[J].中国现代医学杂志,2017,27(22):47-51.
[13]熊成龙,姚泽宇,张培福,等.胸椎旁神经阻滞复合全身麻醉对胸腔镜肺癌根治术患者镇痛效果及血生化指标的影响[J].现代生物医学进展,2020,20(1):153-157.
[14]赵以霞.胸椎旁神经阻滞对胸腔镜肺癌根治术病人镇痛效果及不良反应情况的影响[J].首都食品与医药,2023,30(2):26-29.
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/81876.html