摘要:目的对比两种入路内固定融合手术治疗脊柱骨折患者的效果。方法选择2020年1月—2022年1月本院收治的100例脊椎骨折患者为研究对象,对其临床资料进行回顾性分析,所有患者均进行手术内固定融合术治疗。根据入路方式不同,将患者分成研究组和对照组,每组50例。对照组以前入路方式进行手术,研究组以后入路方式进行手术,分析两组患者的手术效果。结果研究组术后椎体功能恢复情况好于对照组(P<0.05);研究组手术时长、住院时间、术后创口愈合时间、切口长度较对照组更短,术中出血量较对照组更少(P<0.05);术后,两组患者VAS分数均有所改善,且研究组VAS分数更低(P<0.05)。研究组术后3个月Cobb's角、伤椎椎体前缘高度比、伤椎椎体后缘高度比均优于对照组(P<0.05)。结论对脊柱骨折患者进行内固定融合术治疗时选择后路作为手术入路的治疗效果更加显著,有利于患者术后恢复,能缩短住院时间,值得推广。
关键词:脊柱骨折,内固定融合术,前路,后路
0引言
脊柱骨折多为外力因素造成,在临床上很常见。该病在全部骨折类型疾病中约占5%,患者的临床表现多为脊柱压痛、脊椎畸形等,如果没有得到及时诊治,很有可能会增大残疾发生的概率,导致脊柱功能丧失,使其运动功能受到影响,出现偏瘫等情况,给其生活及生存带来了不同程度的负面影响[1-2]。截至目前,临床上治疗脊柱骨折疾病的技术得到了发展,而使用频率最高的术式为内固定术。该手术方式的原理就是通过植骨使患侧椎体保持稳定,促进患者神经功能恢复。而对于入路方式的选择目前是临床研究的热门话题,并且还没有统一结论。前路手术内固定融合术通过胸腔或腹腔入路,提供了直接访问受损椎体和椎间盘的机会。这种方法的优势在于能够更好地解剖和复位骨折,提供较好的骨折稳定性,但它也伴随着一些固有的手术风险和术后恢复挑战。相比之下,后路手术内固定融合术通过背部入路,提供了更好的脊柱后方支持,但手术可能更加复杂,需要准确定位椎体结构和钉子的位置。因此,在选择治疗方法时,医生需要权衡这两种方法的优势和限制,根据患者的具体情况做出明智的决策。基于此,本文对脊柱骨折使用内固定融合手术时选择前路和后路方式后的效果进行对比,现有如下调查数据。
1资料和方法
1.1一般资料
将2020年1月—2022年10月到本院就诊的100例脊椎骨折患者纳入研究,并对其临床资料进行回顾性分析。所有患者均进行手术内固定融合术治疗,根据入路方式不同,将其分成研究组和对照组,每组50例。对照组:男27例,女23例;年龄为22~78岁,平均为(44.02±3.11)岁;病程为1~12年,平均为(6.21±1.05)年;交通事故20例、意外坠落16例、其他14例。研究组:男28例,女22例;年龄为23~77岁,平均为(44.61±3.15)岁;病程为1~11年,平均为(6.05±2.06)年;交通事故20例、意外坠落18例、其他10例;两组一般资料比较,无显著差异(P>0.05)。本研究经本院医学伦理委员会审批;患者自愿参与,签署知情协议。
纳入标准:①经X线、CT等相关影像学检查确诊为脊椎骨折;②存在手术指征,行手术治疗;③完整临床资料。排除标准:①精神障碍;②重要器官疾病者;③依从性差者;④麻药不耐受者;⑤手术禁忌证。
1.2方法
1.2.1对照组
对照组在进行手术内固定融合术治疗时往往以前路作为手术入路,具体流程:患者保持仰卧位,全麻后,医师通过左侧入路行手术,将患侧椎体及周围椎体暴露出来后,将多出来的椎间盘肌组织切除,同时将位于患侧椎体2/3处的骨质切除,给予椎管减压,应用椎板牵开器撑开并复位,待椎骨融合后采用螺钉固定,给予生理盐水冲洗,引流并缝合。
1.2.2研究组
研究组行后方入路手术。取俯卧位,保持胸腹部悬空,给予全麻。麻醉生效后导针由伤椎进入,使椎体暴露,引导确认椎弓根钉位置并将其置入,撑开患侧椎体后进行复位,随后再利用C线的帮助,观察椎弓根钉置入的情况,并明确伤椎的复位情况,核对无误后,拧紧螺钉,并结合患者的实际情况,清除棘突碎骨或者融合植骨。最后,同对照组一样使用生理盐水对伤口进行清洗后,留置引流管,缝合后,手术完成。
两组患者在手术结束后均提倡相应抗感染治疗,并与患者临床实际情况相结合,进行适当的功能恢复锻炼。
1.3观察指标
(1)脊柱功能恢复情况,在手术之后3个月,通过改良Prolo功能评分对脊柱功能进行评估,其中优的标准分数为17~20分,良为9~16分,差为4~8分。
(2)分析手术治疗指标,通过手术时间、术中出血量、住院时间、切口长度、术后创口愈合时间进行评估。
(3)分析两组骨折恢复情况,通过Cobb角、椎伤椎椎体前缘高度比、伤椎椎体后缘高度比进行评估。
(4)患者疼痛情况对比,采用视觉模拟评分表(VAS)进行评估,10分为最高分表示疼痛剧烈,0分为最低分表示无疼痛。
1.4统计学分析
采用SPSS 27.0软件分析数据;采用χ2检验的数值以[n(%)]表示,采用t检验的数值以(x—±s)表示;P<0.05表示差异存在统计学意义。
2结果
2.1两组脊柱功能恢复情况对比
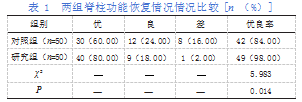
两组对比,研究组脊椎功能优良率高于对照组(P<0.05),详见表1。
2.2两组患者疼痛程度对比
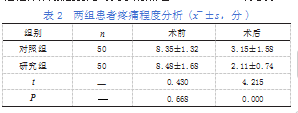
术前,两组患者VAS分数的比较差异不明显(P>0.05);两组患者VAS分数均有所改善,且研究组VAS分数更低(P<0.05),详见表2。
2.3两组患者手术治疗指标对比
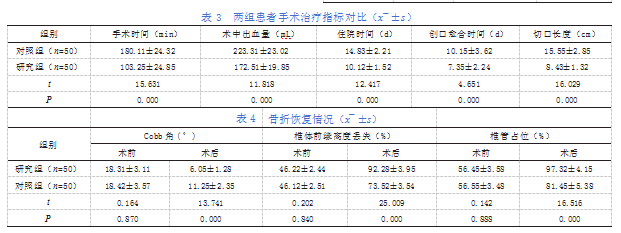
研究组手术治疗指标均优于对照组,组间差异显著,具有统计学意义(P<0.05),详见表3。
2.4两组骨折恢复情况对比
两组术前骨折恢复情况对比无明显差异(P>0.05),研究组术后3个月Cobb's角、伤椎椎体前缘高度比、伤椎椎体后缘高度比均优于对照组(P<0.05),详见表4。
3讨论
脊柱骨折为骨科常见的病症,临床治疗仍以手术为主,医师会根据患者病情特点及身体情况确立手术方式。目前,脊柱骨折治疗有多种手段,包含后路短段椎弓根、前路减压、前后路联合手术等。但是,有关外科手术治疗时间如何正确选择至今还有争论。已有相关研究给出,脊柱骨折合并脊髓神经损伤患者的手术最好在6~8h内完成[3]。
以往,脊柱骨折常常会通过传统的骨折切开内固定手术或固定融合手术进行治疗,两种手术方式均有利弊。其中,传统骨折切开内固定手术的方式往往需要很长的手术切口,并且患侧椎体以及术后切口的恢复时间比较久,术后容易出现很高的并发症,而固定融合手术在临床上被经常被用到。该手术方式蕴含了很多临床优势,比如切口小、恢复快等,临床效果更好。但是这种手术方式在入路上有两个方向,一种是前路,一种是后路。前路一般从椎体左侧进入,将组织分离之后,可再复位和固定骨折部位;而采取后路入路方式时,可以利用X线透视机的辅助,直接观察到伤椎体骨折处的情况并可直接作用于此处,为接下来的复位和内固定提供便利[4-5]。以前路为入路方式,会对大量组织进行分离,在操作上也相对复杂,手术切口比较长,并会给脊柱功能带来不良影响。除此之外,从前路入路,在分离组织器官时,手术视野可能会有局限性,因此容易增加神经和胸膜的损伤风险,术后会增加并发症发生的概率。而从后路入路,因为利用了透视机的辅助,使手术视野更加清晰,减轻了对邻近组织的损伤,并进一步缩减手术时间,同时能够直接作用于骨折病灶处,减少了手术过程中的出血量,缩减了手术切口,还不会对脊柱功能造成太多影响,对于患者术后恢复效果来说作用更加明显,在椎体稳定性方面的修复上效果显著,可促进椎体恢复[6]。
本次研究数据显示,研究组在脊柱功能优良率、住院时间、手术时间、术中出血量、创口愈合时间、切口长度上均优于对照组;在术后,研究组VAS评分、Cobb's角、伤椎椎体前缘高度比、伤椎椎体后缘高度均优于对照组(P<0.05)。此数据说明脊柱骨折患者在进行手术治疗时选择从后路入路,在改善患者骨折情况、促进患者恢复上的效果显著,不会对患者造成过多创伤,对脊髓神经功能恢复起到积极作用,减少患者疼痛程度。行后路入路术时,椎弓根钉能够通过椎弓根进入椎体之,穿过前、后、中三柱,保持结构上的稳固,具有极好的固定效果,还可以矫正后凸畸形,使椎体高度得到恢复,有利Cobb角的稳定。
综上所述,对脊柱骨折患者进行内固定融合术治疗时选择后路作为手术入路的效果更加显著,有利于患者术后恢复,能缩短住院时间,值得推广。
参考文献
[1]李程,李玉伟,王海蛟.探讨胸腰段脊柱骨折合并脊髓损伤前后路减压治疗的应用效果[J].医药论坛杂志,2021,42(17):52-55.
[2]魏中秋,辛兵,郭明,等.后路与前路手术内固定融合术对脊柱骨折患者脊柱功能及创伤应激指标的影响[J].现代生物医学进展,2021,21(7):1292-1295.
[3]曹进.前路和后路减压术治疗胸腰脊柱骨折合并脊髓受压患者的效果比较[J].中国民康医学,2021,33(6):140-141.
[4]曹望,周志宏.胸腰段脊柱骨折合并脊髓损伤前路减压与后路减压治疗的效果对比观察[J].吉林医学,2021,42(2):445-446.
[5]纪保辉,王晓峰.后路与前路手术方式对胸腰椎多节段脊柱骨折临床效果观察[J].深圳中西医结合杂志,2020,30(21):178-179.
[6]郑炎.前路与后路内固定对胸腰段脊柱骨折患者神经功能及预后的影响[J].现代诊断与治疗,2019,30(20):3596-3597.
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/80543.html