摘要:目的探讨多学科管理模式应用于妊娠期甲状腺功能减退患者中的效果。方法选取2019年6月—2022年8月在本院治疗的1000例妊娠期甲减患者作为研究对象,通过随机数表法将其分为对照组和实验组,每组500例。其中,对照组采用常规门诊就诊,实验组采用多学科管理模式。对两组患者的疾病认知度、甲状腺激素用量和促甲状腺激素(TSH)达标时间、产前不良情绪、不良妊娠结局发生情况等结果进行比较。结果对照组对疾病的认知度低于实验组,组间差异有统计学意义(P<0.05)。实验组甲状腺激素用量低于对照组,促甲状腺激素达标时间高于对照组,组间差异有统计学意义(P<0.05)。实验组不良情绪发生率低于对照组,组间差异有统计学意义(P<0.05)。实验组不良妊娠结局发生率低于对照组,组间差异有统计学意义(P<0.05)。结论多学科管理模式应用于妊娠期甲减患者中效果明显,具有较好的临床应用价值。
关键词:多学科管理模式,妊娠期,甲状腺功能减退
0引言
妊娠甲减,即女性在妊娠期间出现甲状腺功能减退症,是指体内甲状腺无法分泌充足的甲状腺激素,以满足孕妇及胎儿生理需求的一种病理状态。这包括了甲状腺功能减退(甲减)以及亚临床甲状腺功能减退(亚临床甲减),其中部分孕妇仅表现为单纯低甲状腺素血症[1]。众多国内外临床研究表明,孕妇若患有不同类型的甲减[2],将显著增加其流产风险以及妊娠期并发症的发生率。妊娠期甲减涉及内分泌科和产科双学科,通过开展多学科合作诊疗模式,成立多学科协作小组,可节省患者就诊时间,提高治疗效率。相较于传统的单一学科诊疗模式,多学科协作(MDT)诊疗和照护模式通过联合相关学科为孕妇提供个体化最佳诊疗方案,更能满足孕妇多方面医疗需求。MDT模式可以最大限度利用医疗资源,帮助孕妇顺利妊娠。护理人员作为患病孕妇的照护提供者可以使MDT模式更好地发挥作用[3]。本文针对妊娠期SCH孕妇实施MDT医疗模式的效果进行分析,现报告如下。
1资料与方法
1.1一般资料
选取2019年6月—2022年8月在本院治疗的1000例妊娠期甲减患者作为研究对象,通过随机数表法将其分为对照组和实验组,每组500例。对照组:年龄20~40岁;平均孕周(24.61±4.68)周。实验组:年龄20~44岁;平均孕周(22.12±5.52)周。本研究经医学伦理委员会审批。两组患者一般资料对比,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①患者确诊为妊娠期甲状腺功能减退;②患者精神状态正常,沟通能力正常,无甲状腺病史;③病历资料完整患者;④患者同意并签署知情同意书。排除标准:①病历资料不完整;②精神状态欠佳;③伴其他妊娠疾病;④胎儿状况异常;⑤存在肝、肾或其他严重脏器疾病。
1.2方法
1.2.1对照组采用常规护理
(1)健康宣教:嘱患者科学、按时用药并复查,以及告知孕妇甲减的注意事项和自我护理知识等。
(2)护理人员对入组患者进行门诊建档和定期电话随访:随访内容包括饮食、睡眠、甲状腺复查结果等,耐心解答患者提出的疑问。
1.2.2实验组实施MDT模式进行诊疗
在进行彩超、甲状腺自身抗体、甲功等相关检查后,实施MDT模式进行诊疗:入组孕妇均由内分泌科与妇科医生共同诊治,根据孕妇的具体的病情和需求进行分级,根据不同级别的孕妇需求商讨个体化的方案。
(1)由治疗该疾病经验丰富的内分泌科医生、专科护士与助产士等组成MDT团队,建立微信沟通群,进行答疑与健康宣教等工作。
(2)由医生负责诊疗,护士负责宣教妊娠期甲减疾病知识,以及每天线上监督患者正确服药,保持密切联系,督促患者按时复查甲功等指标。
(3)产科护士向孕妇讲解孕期和分娩相关的注意事项,团队成员共同制定其针对性饮食方案,并指导孕妇科学用药。
(4)患者的分娩过程由助产士全程陪伴并指导正确顺产,让分娩成功的产妇向其他孕妇分享顺产经验,增强孕妇顺产的信心。
(5)在孕妇孕第36周时通过进行分娩专题讲座,熟悉产科环境等方式缓解患者的担忧恐惧情绪,增强患者成功顺产的信心。
1.3观察指标
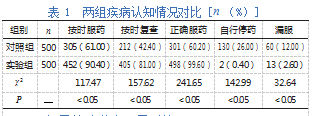
(1)疾病认知度:采用问卷调查法,统计患者按时和正确服药、遵医嘱复查、自行停药等状况。
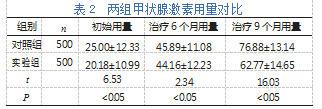
(2)甲状腺激素用量:记录两组甲状腺激素初始、用药6个月及9个月的用量。
(3)治疗后,记录两组TSH达标时间。
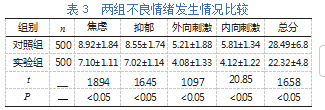
(4)产前不良情绪:评估两组产前抑郁、焦虑自评量表评分,得分越高表明负性情绪越重。统计患者焦虑、抑郁、内向刺激,外向刺激发生情况。
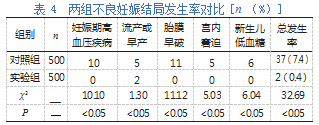
(5)不良妊娠结局:统计两组患者不良妊娠结局发生率,具体包括高血压疾病、流产或早产、胎膜早破、胎儿宫内窘迫、新生儿低血糖发生情况。
1.4统计学方法
本次研究以SPSS 20.0处理数据。计量资料为(x—±s),行t检验;计数资料为[n(%)],行χ2检验。P<0.05时差异有统计学意义。
2结果
2.1两组疾病认知情况对比
对照组疾病认知度低于实验组,差异有统计学意义(P<0.05)。见表1。
2.2两组甲状腺激素用量对比
实验组甲状腺激素用量低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3两组TSH达标时间对比
对照组TSH达标时间[(6.44±6.56)d]短于实验组[(4.82±3.33)d],差异具有统计学意义(P<0.05)。
2.4两组不良情绪发生情况比较
实验组不良情绪发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
2.5两组不良妊娠结局发生率对比[n(%)]
实验组不良妊娠结局发生率低于对照组,差异有统计学意义(P<0.05)。见表4。
3讨论
近年来,妊娠及妊娠期甲状腺疾病的相关研究日趋增多[4]。鉴于其临床发病率的逐步攀升,该领域已成为围产医学领域的研究热点,并广泛涉及内分泌科、产科、药学等多个学科领域。MDT模式是基于循证医学的现代化医疗模式,是由多个学科科室联合诊疗,经共同讨论后给出针对性强的较优治疗方案的诊疗模式,可以有效提高整体医疗水平和服务水平。有研究结果证实[5],MDT模式是现代治疗模式的有效实践形式,可改善治疗预后,提升患者治疗获益[6]。
本研究结果显示,对照组对疾病的认知度低于实验组。这主要是因为MDT实践中要求专科护士查阅文献后,将宣教知识制成简单易懂的健康手册给孕妇及家属。通过面对面的针对性健康教育,使患者了解妊娠期甲减相关知识和护理方法。实验组甲状腺激素用量和促甲状腺激素达标时间均低于对照组。主要是因为多学科管理模式协作团队下,患者在护士的每日监督下能够按时科学服药,按时复查各项指标,使得甲状腺功能维持在要求的参考值范围内[7]。实验组产前不良情绪发生率低于对照组。原因可能是护士为孕妇讲解疾病相关知识后耐心详尽解答其疑问,观察孕妇的情绪和精神状态,及时发现和疏导孕妇的负面情绪,使孕妇接受疾病现状并积极主动治疗,减轻孕妇孕期的不安恐惧心理,增强其顺利顺产的信心。实验组妊娠期不良妊娠结局发生率低于对照组,其得益于多学科管理模式针对SCH的妊娠期妇女采取积极有效的联合科学管理措施,必要时予以补充治疗,从而减少妊娠期并发症及新生儿不良事件的发生[8]。
综上所述,多学科管理模式是安全高效的现代化医疗协作手段,能高效整合内分泌科、产科、药学等多种学科,将其应用于妊娠期甲减患者中效果明显,具有较好的临床应用价值。
参考文献
[1]林聪聪.孕期持续性健康管理对高龄妊娠合并甲减产妇治疗依从性及分娩结局的影响[J].养生保健指南,2020(1):78.
[2]朱飞飞,康睿.妊娠合并亚临床甲减孕妇血清甲状腺激素、TPO-Ab水平变化及其关系研究[J].实用中西医结合临床,2023,23(2):87-89.
[3]马艳,孙静.多学科协作模式在妊娠期亚临床甲状腺功能减退症孕妇孕期护理管理中的应用[J].现代医药卫生,2021,37(10):1740-1743.
[4]李宝萍,宋玲,王志华,等.早期干预妊娠合并亚临床甲减对其子代甲功、行为、智力影响的临床意义[Z].桐庐县第二人民医院,2019-11-26.
[5]葛霞平.多学科团队联合干预对提高精神分裂症患者自我管理的效果[J].中医药管理杂志,2020,28(19):161-162.
[6]房莹,田丽槟,林萱,等.探究区域医联体MDT模式对围产期妇女营养干预及妊娠结局的影响[J].西部医学,2023,35(9):1363-1367.
[7]冯薇,解红文,丁腊春,等.应用多学科诊疗模式提高妊娠期糖尿病孕妇自我管理能力的实践[J].中国护理管理,2019,19(3):428-432.
[8]田丽槟,徐嘉蔚,陈莉莉,等.MDT模式的营养干预对妊娠期糖尿病糖脂代谢、妊娠结局及新生儿免疫功能的影响[J].中南医学科学杂志,2021,49(2):207-212.
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/79801.html