【摘要】目的:通过分析肿瘤专科医院手术患者多重耐药菌(multi-drug resistant organism,MDRO)感染的危险因素,采取针对性的预防措施,降低手术患者MDRO感染率。方法:运用回顾性调查的方法,通过医院感染数据库调取2019年1月1日—2022年12月31日于哈尔滨医科大学附属肿瘤医院117 841例进行手术患者的数据,并依据《医院感染诊断标准》进行诊断。比较两组基本资料、MDRO感染患者病原体检出情况及构成比,多因素logistic回归分析MDRO感染影响因素。结果:两组年龄、手术时长、住院时长、导尿管使用时长、中心静脉管使用时长、男性、使用导尿管、使用中心静脉导管、转入ICU、进行输血、二次手术比较,差异有统计学意义(P<0.05)。MDRO感染患者共检出277株多重耐药菌,其中,G-杆菌占比为61.7%,G+球菌占比为38.3%,其中以大肠埃希菌为主,其次为鲍曼/醋酸钙不动杆菌复合体、表皮葡萄球菌,送检标本以痰标本为主(38.5%)。多因素logistic回归分析结果显示,年龄、住院时长、手术时长、使用中心静脉导管、转入过ICU是MDRO的独立危险因素(P<0.05)。结论:年龄越大、手术时长和住院时长越长、使用中心静脉导管及转入过ICU均会增加手术患者MDRO感染风险。
【关键词】手术患者,多重耐药,logistic回归
医院感染是指住院患者在医院内获得的感染,包括住院期间发生的感染和医院内获得出院后发生的感染。医院感染不仅关系着患者、医务工作者的健康,也会增加个人及国家的经济负担,造成卫生资源的浪费[1-2]。多重耐药菌(multi-drug resistant organism,MDRO)是指细菌对3类及以上抗菌药物同时出现耐药的情况。近年来,由于抗菌药物的滥用、剂量不正确导致细菌耐药性的增加,MDRO感染已成为医院感染的重要致病菌[3-5]。随着抗菌药物开发速度的减慢,治疗耐药菌的药物也越来越有限[6]。肿瘤患者常存在营养不良和免疫功能受损的情况,作为医院感染的高危人群,术后也更易发生MDRO感染。因此,了解手术患者MDRO感染风险因素和病原菌分布十分重要。本研究选取2019年1月1日—2022年12月31日于哈尔滨医科大学附属肿瘤医院手术患者的临床资料进行回顾性分析,探究手术患者MDRO感染的风险因素及其病原菌分布,为MDRO感染患者提供具有针对性的感染预防和控制措施,现报告如下。
1资料与方法
1.1一般资料
回顾性分析2019年1月1日—2022年12月31日于哈尔滨医科大学附属肿瘤医院进行手术的117 841例患者的临床资料,其中发生多重耐药菌感染174例。(1)纳入标准:本院手术患者。(2)排除标准:①门诊手术患者;②有缺失信息。根据多重耐药菌感染情况将纳入患者分为多重耐药菌感染组(感染组,n=174)和非多重耐药菌感染组(非感染组,n=117 667)。本研究经哈尔滨医科大学附属肿瘤医院医学伦理委会批准。
1.2方法
本研究采用回顾性分析方法探究手术患者多重耐药菌感染的风险因素,所有医院感染诊断依据我国原卫生部2001年1月发布的《医院感染诊断标准(试行)》[7]。
1.3观察指标
通过信息系统收集患者以下资料:年龄(岁)、性别(男/女)、住院时长(d)、使用导尿管(是/否)、使用中心静脉导管(是/否)、导尿管使用时长(d)、中心静脉导管使用时长(d)、转入过ICU(是/否)、进行输血(是/否)、手术次数(一次/二次)、手术时长(h),结局指标为是否发生多重耐药菌感染。
1.4统计学处理
采用SPSS 25.0软件对所得数据进行统计分析,符合正态分布的计量资料用(x-±s)表示,两组间比较采用独立样本t检验,非正态分布的计量资料用M(P25,P75)表示,两组间比较采用非参数检验,计数资料以率(%)表示,比较采用χ2检验,先进行单因素分析,差异有统计学意义的危险因素进行多因素logistic回归分析,OR值>1为危险因素,OR值<1为保护因素,以P<0.05为差异有统计学意义。
2结果
2.1两组基本资料比较
两组年龄、手术时长、住院时长、导尿管使用时长、中心静脉管使用时长、男性、使用导尿管、使用中心静脉导管、转入ICU、进行输血、二次手术比较,差异有统计学意义(P<0.05),见表1。
2.2 MDRO感染患者病原体检出情况
MDRO感染患者共检出277株多重耐药菌,其中,G-杆菌占比为61.7%(177/277),G+球菌占比为38.3%(106/277),以大肠埃希菌为主,其次为鲍曼/醋酸钙不动杆菌复合体、表皮葡萄球菌等。具体为:(1)G-杆菌中,大肠埃希菌47株(17.0%),鲍曼/醋酸钙不动杆菌复合体44株(15.9%),肺炎克雷伯氏菌30株(10.8%),铜绿假单胞菌27株(9.7%),鲍曼氏不动杆菌11株(4.0%),阴沟肠杆菌5株(1.8%),产酸克雷伯氏菌5株(1.8%),弗劳地枸橼酸杆菌2株(0.7%);(2)G+球菌中,表皮葡萄球菌36株(13.0%),金黄色葡萄球菌32株(11.6%),人葡萄球菌13株(4.7%),溶血葡萄球菌13株(4.7%),头状葡萄球菌3株(1.1%),松鼠葡萄球菌3株(1.1%),腐生葡萄球菌2株(0.7%),肉葡萄球菌1株(0.4%),施氏葡萄球菌1株(0.4%),瓦氏葡萄球菌1株(0.4%),屎肠球菌1株(0.4%)。送检标本以痰标本为主,占38.5%(67/174)。
2.3 MDRO感染影响因素多因素logistic回归分析
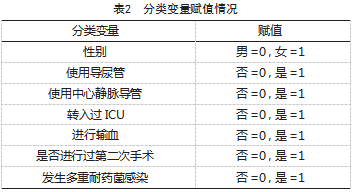
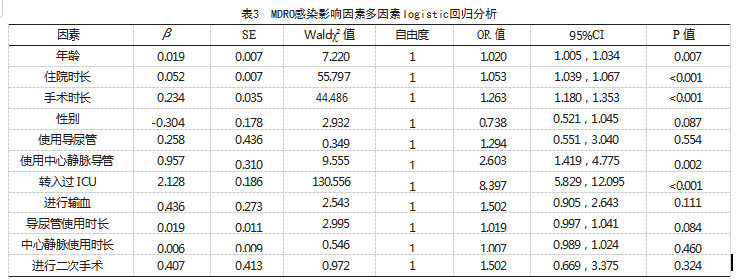
以年龄、性别、住院时长、使用导尿管、使用中心静脉导管、导尿管使用时长、中心静脉导管使用时长、转入过ICU、进行输血、手术次数、手术时长作为自变量,以多重耐药菌感染为应变量,分类变量赋值情况见表2。多因素logistic回归分析结果显示,年龄、住院时长、手术时长、使用中心静脉导管、转入过ICU是MDRO的独立危险因素(P<0.05),见表3。
3讨论
近年来,抗菌药物的滥用情况愈加严重,不良反应增多,耐药率直线上升,严重威胁着患者的生命与健康,会导致死亡率升高、住院时间延长、花费增加及再入院风险升高[8-10]。并且,MDRO广泛存在医院环境中,可通过医务工作者的手、器械、环境等进行传播[11]。发生MDRO感染主要有年龄较大、免疫力低下、住院时间长等风险因素,肿瘤患者由于其疾病特征和治疗方式,也属于MDRO感染的高危人群。其中,手术患者由于进行侵入性操作,无疑增加了MDRO感染的发生风险。因此,了解肿瘤专科医院手术患者MDRO感染的风险因素,并提出针对性的防控方案,具有非常重要的意义。
3.1 MDRO感染患者检出病原菌分布的分析
全国细菌耐药监测网公布的2020年10月—2021年9月的数据显示,检出细菌中以G-菌为主,占71.7%,G+菌占28.9%[12]。这也与本研究结果相一致。277例MDRO感染病原菌中,G-杆菌占比高于G+球菌占比,其中以大肠埃希菌为主,其次为鲍曼/醋酸钙不动杆菌复合体、表皮葡萄球菌,与邵岚等[13]关于综合医院的研究结果基本保持一致。并且,本研究结果与陈秋吕等[14]的一致,送检标本均是以痰标本为主,这可能与痰标本采集简单、无损伤性有关。
3.2术后感染风险因素的分析
从本次研究结果看,年龄越大、手术时长和住院时长越长、使用中心静脉导管及转入过ICU会增加多重耐药菌感染发生风险。随着年龄的增长,组织器官也在不断退化、免疫功能不断下降,因此,也更容易罹患传染病,尤其是耐多药菌感染,并且年龄相关的生理变化也会导致抗菌药物的药物代谢动力学改变[15-16]。一项在中国医院ICU中进行的210名受试者的病例对照研究发现,机械通气会增加多重耐药菌感染风险[17]。血管内导管的广泛使用被认为是血流感染发生的重要危险因素,特别是中心静脉导管[18]。另一项在ICU中进行的回顾性病例对照研究纳入了313名受试者,研究发现住院时长会增加多重耐药菌感染风险,并进一步将住院时长划分为感染发生前和感染发生后进行比较,结果表明MDRO患者感染前住院天数与非MDRO患者相似,但感染后住院天数多于非MDRO患者[19]。这也为接下来要进行研究的内容提供了新思路,可以进一步探究MDRO感染和住院时间延长的因果关系。另一项研究认为从其他医院转诊的患者或近期有住院史和ICU史的患者更可能携带需要更高级别抗生素的耐药微生物[20]。入住ICU的均为危重患者,极易发生感染,并且侵入性操作会损害解剖屏障和防御,会损害局部保护性免疫,允许病原体形成抗生素渗透性差的生物膜,从而导致机体暴露于低于治疗浓度的抗菌药物和耐药性菌株的环境中[21]。同时,ICU内高频率的护理操作会增加通过护理人员手交叉感染的概率[22]。随着患者住院时间的延长,接触并感染多重耐药菌的机会也随之增加。并且,由于多重耐药菌感染,患者入住ICU、住院时长延长等风险也逐渐升高,从而形成恶性循环,因此,针对独立危险因素进行控制对于预防多重耐药菌感染是行之有效的措施。
3.3 MDRO感染风险的预防控制措施
MDRO患者住院时间明显延长,当感染较重时,将会处于无药物可使用的情况,对患者的健康和预后均造成较大威胁[23],尤其针对老龄化和免疫力低下的肿瘤患者。研究发现,实时自动医院感染监测系统有助于准确收集医院感染病例,并提高了MDRO感染病例报告的准确性,对医院感染的防控有重大作用[24]。
综上所述,年龄、住院时长、手术时长、使用中心静脉导管、转入过ICU均是MDRO感染的独立危险因素,临床可从缩短住院时长和进入ICU的时间等方面着手,以及入院或术前筛查患者MDRO定植或感染情况,采取针对性的防控措施,达到降低手术患者MDRO感染风险的效果,积极预防和控制MDRO的院内传播。
参考文献
[1]王力红.医院感染学[M].北京:人民卫生出版社,2014:3.
[2]李甲,张倩茹,姚梦楠,等.实施感染控制方案在降低自发性脑出血病人经济费用中的研究[J].蚌埠医学院学报,2021,46(9):1267-1270,1275.
[3]MODY L,WASHER L L,KAYE K S,et al.Multidrug-resistant Chinese and Foreign Medical Research Vol.22,No.14 May,2024 organisms in hospitals:what is on patient hands and in their rooms?[J].Clin Infect Dis,2019,69(11):1837-1844.
[4]PROVENZANI A,HOSPODAR A R,MEYER A L,et al.Multidrug-resistant gram-negative organisms:a review of recently approved antibiotics and novel pipeline agents[J].IntJ Clin Pharm,2020,42(4):1016-1025.
[5]KHAN H A,BAIG F K,MEHBOOB R.Nosocomial infections:epidemiology,prevention,control and surveillance[J].Asian Pac J Trop Biomed,2017,7(5):478-482.
[6]DORON S,DAVIDSON L E.Antimicrobial stewardship[J].Mayo Clin Proc,2011,86(11):1113-1123.
[7]中华人民共和国卫生部.医院感染诊断标准(试行)[J].中华医学杂志,2001,81(5):314-320.
[8]MOELLERING R C.NDM-1—a cause for worldwide concern[J].N Engl J Med,2010,363(25):2377-2379.
[9]BURNHAM J P,KWON J H,OLSEN M A,et al.Readmissions with multidrug-resistant infection in patients with prior multidrug resistant infection[J].Infect Control Hosp Epidemiol,2018,39(1):12-19.
[10]GIRALDI G,MONTESANO M,NAPOLI C,et al.Healthcare-associated infections due to multidrug-resistant organisms:a surveillance study on extra hospital stay and direct costs[J].Curr Pharm Biotechnol,2019,20(8):643-652.
[11]郑丹,罗淋尹.某老年病专科医院2018-2021年多重耐药菌监测分析[J].检验医学与临床,2023,20(10):1349-1353.
[12]全国细菌耐药监测网,2021年全国细菌耐药监测报告(简要版)[R].(2023-01-10)[2024-01-15].
[13]邵岚,王大武,白定群,等.康复医学科病房院内感染病原学分布及相关因素分析[J].重庆医科大学学报,2019,44(5):674-678.
[14]陈秋吕,李肖,潘文波.宜春市第二人民医院住院患者多重耐药菌分布特点及其耐药性分析[J].中国医学创新,2023,20(14):63-66.
[15]YOSHIKAWA T T,NORMAN D C.Geriatric infectious diseases:current concepts on diagnosis and management[J].J Am Geriatr Soc,2017,65:631-641.
[16]PEA F.Pharmacokinetics and drug metabolism of antibiotics in the elderly[J].Expert Opin Drug Met,2018,14:1087-1100.
[17]ZHOU Y,YU F,YU Y,et al.Clinical significance of MDRO screening and infection risk factor analysis in the ICU[J].Am J Transl Res,2021,13(4):3717-3723.
[18]GAHLOT R,NIGAM C,KUMAR V,et al.Catheter-related bloodstream infections[J].Int J Crit Illn Inj Sci,2014,4(2):162-167.
[19]MAGIRA E E,ISLAM S,NIEDERMAN M S.Multi-drug resistant organism infections in a medical ICU:association to clinical features and impact upon outcome[J].Med Intensiva(EnglEd),2018,42(4):225-234.
[20]VAITHIYAM V,RANJAN P,DESAI D,et al.Risk factors of multidrug-resistant bacterial infections among patients admitted in a tertiary care hospital of north India[J].J Infect Dev Ctries,2021,15(4):544-551.
[21]ZARKOTOU O,POURNARAS S,TSELIOTI P,et al.Predictors of mortality in patients with bloodstream infections caused by KPC-producing Klebsiella pneumoniae and impact of appropriate antimicrobial treatment[J].Clin Microbiol Infect,2011,17(12):1798-1803.
[22]KERNÉIS S,LUCETJ C.Controlling the diffusion of multidrug-resistant organisms in Intensive Care Units[J].Semin Respir Crit Care Med,2019,40(4):558-568.
[23]张永栋,绽丽,杨冬华.重症监护室多重耐药菌主动筛查及其防控效果评价[J].青海医药杂志,2015,45(11):72-74.
[24]WEN R,LI X,LIU T,et al.Effect of a real-time automatic nosocomial infection surveillance system on hospital-acquired infection prevention and control[J].BMC Infect Dis,2022,22(1):857.
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/79119.html