SCI论文(www.lunwensci.com)
【摘要】目的探讨中心静脉置管患者发生导管相关性血流感染的危险因素,为临床预防导管相关性血流感染的发生提供参考依据。方法回顾性分析2022年1月至2023年9月保山市人民医院收治的623例中心静脉置管患者,根据其是否发生导管相关性血流感染(患者在留置中央导管期间或拔除中央导管48 h内,发生原发性且与其他部位存在的感染无关的血流感染)分为未发生组(573例,未发生导管相关性血流感染)和发生组(50例,发生导管相关性血流感染)。比较两组患者的临床特征、实验室指标相关数据,并进行单因素和多因素Logistic回归分析。结果发生组中穿刺部位为股静脉、导管留置时间≥14 d、存在糖尿病、临时导管、未合理使用抗菌药物的患者占比均高于未发生组,而发生组患者血清白蛋白(ALB)水平低于未发生组(均<0.05);多因素Logistic回归分析结果显示,穿刺部位为股静脉、导管留置时间≥14 d、存在糖尿病、临时导管、未合理使用抗菌药物、血清ALB水平低均属于导致中心静脉置管患者发生导管相关性血流感染的危险因素(OR=1.088、1.096、1.100、1.102、1.090、1.093,均<0.05)。结论穿刺部位为股静脉、导管留置时间≥14 d、存在糖尿病、临时导管、未合理使用抗菌药物、血清ALB水平低均属于导致中心静脉置管患者发生导管相关性血流感染的危险因素,临床可根据以上危险因素给予患者相关干预措施,进而降低中心静脉置管患者发生导管相关性血流感染的风险,改善患者预后。
【关键词】中心静脉置管,血流感染,临床特征,实验室指标,危险因素
中心静脉置管是将导管置入患者静脉血管内的一类医疗技术,临床多将其作为危重症患者的扩容、药物输注、肠外营养供给等的主要方式,应用较为广泛,且存在创伤小、操作便捷等多种优势。中心静脉置管虽属于临床常用的血管通路,但因其属于有创操作,仍可导致患者出现血栓、感染等多种相关并发症,而导管相关性血流感染则属于其中一类较为常见的并发症类型,且危险系数相对较高[1]。当患者发生导管相关性血流感染后,可出现不同程度的畏寒、发热、寒颤等临床表现,若未能及时接受治疗,任其发展或可导致患者发生急性骨髓炎、感染性心内膜炎等后果,严重威胁患者生命安全[2]。基于此,本研究将对中心静脉置管患者导管相关性血流感染的临床特征、实验室指标情况进行探讨,以尽早明确影响中心静脉置管患者发生导管相关性血流感染的相关因素,筛选高危患者,并提出相应预防措施,改善患者预后,现报道如下。
1资料与方法
1.1一般资料回顾性分析2022年1月至2023年9月保山市人民医院收治的623例中心静脉置管患者,根据其是否发生导管相关性血流感染(患者在留置中央导管期间或拔除中央导管48 h内,发生原发性且与其他部位存在的感染无关的血流感染[3])分为未发生组(573例,未发生导管相关性血流感染)和发生组(50例,发生导管相关性血流感染)。纳入标准:①因危重症疾病需要留置中心静脉导管进行治疗;②临床资料完整;③导管周围皮肤状态正常。排除标准:①导管留置时间≤2 d;②住院时间≤2 d;③预计生存时间在3个月以下;④合并相关性血液系统疾病。此次研究在实施前已由保山市人民医院医学伦理委员会中的相关人员进行审核,并予以批准。
1.2研究方法根据保山市人民医院自制一般资料调查量表记录比较两组患者年龄、性别、穿刺部位、BMI、导管留置时间、是否存在高血压、是否存在糖尿病、导管类型、是否合理使用抗菌药物等情况;并采集所有研究对象约4 mL的空腹静脉血,取其中2 mL作为血红蛋白(Hb)水平的检测样本,检测所用仪器为全自动生化分析仪(桂林优利特医疗电子有限公司,型号:URIT-8020A);取剩余2 mL静脉血按照10 min、2 500 r/min的离心标准分离上层血清,采用酶联免疫吸附法检测血清白蛋白(ALB)水平。
1.3观察指标①单因素分析。对所有研究对象的各项临床特征及实验室指标进行采集、记录,并以此为基础进行单因素指标的计算、分析。②多因素Logistic回归分析。将中心静脉置管患者是否发生导管相关性血流感染作为因变量,将单因素分析中差异有统计学意义的指标作为自变量(自变量赋值情况:穿刺部位:颈内静脉=0,股静脉=1;导管留置时间:<14 d=0,≥14 d=1;存在糖尿病:无=0,是=1;导管类型:长期导管=0,临时导管=1;是否合理使用抗菌药物:是=0,否=1;血清ALB水平将原值输入),通过多因素Logistic回归分析法分析中心静脉置管患者发生导管相关性血流感染的影响因素。
1.4统计学方法采用SPSS 26.0统计学软件分析数据,计数资料以[例(%)]表示,采用χ2检验;计量资料均使用S-W法检验证实服从正态分布,以(x±s)表示,采用t检验。通过多因素Logistic回归分析法分析影响中心静脉置管患者发生导管相关性血流感染的相关危险因素。以<0.05为差异有统计学意义。
2结果
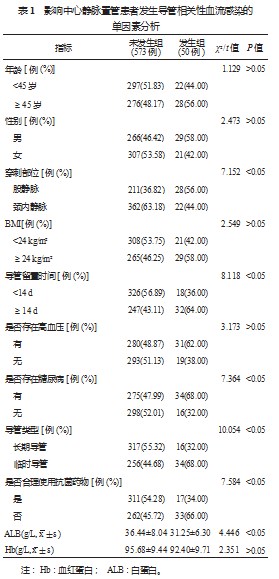
2.1影响中心静脉置管患者发生导管相关性血流感染的单因素分析发生组中穿刺部位为股静脉、导管留置时间≥14 d、存在糖尿病、临时导管、未合理使用抗菌药物的患者占比均高于未发生组,血清ALB水平低于未发生组,差异均有统计学意义(均<0.05),见表1。
2.2影响中心静脉置管患者发生导管相关性血流感染的多因素Logistic回归分析多因素Logistic回归分析结果显示,穿刺部位为股静脉、导管留置时间≥14 d、存在糖尿病、临时导管、未合理使用抗菌药物、血清ALB水平低均属于导致中心静脉置管患者发生导管相关性血流感染的危险因素,差异均有统计学意义(OR=1.088、1.096、1.100、1.102、1.090、1.093,均<0.05),见表2。
3讨论
临床中危急重症相关疾病患者伤势重、病情复杂,往往需要介入性留置导管辅助治疗,中心静脉置管可作为静脉输液、监测血流动力学的主要辅助技术,以满足此类患者的治疗需求。导管相关性血流感染是中心静脉置管的常见并发症类型之一,患者发病后生活质量、病情预后均可随之受到影响,故明确此类疾病的影响因素有助于控制患者病情进展。
本研究多因素Logistic回归分析结果显示,穿刺部位为股静脉、导管留置时间≥14 d、存在糖尿病、临时导管、未合理使用抗菌药物、血清ALB水平低均属于导致中心静脉置管患者发生导管相关性血流感染的危险因素。分析其原因为,由于股静脉位于机体腹股沟区,邻近会阴部,故此区域毛发生长较为旺盛,无菌性较差,可为细菌的定植创造条件,故穿刺部位为股静脉的中心静脉置管患者发生导管相关性血流感染的风险相对较高[4]。据此,临床后续在选择穿刺部位时应尽量选择颈内静脉,并做好穿刺点的消毒、维护,进而降低患者导管相关性血流感染的发生风险。随着患者导管留置时间的延长,导管表面可形成一层疏松的纤维蛋白鞘,而皮肤穿刺部位的细菌则可能沿导管表面进行繁殖,并粘附于导管,这表明导管留置时间越长,患者血液越易被大量细菌侵袭,进而增加其导管相关性血流感染风险[5]。据此,临床应密切监测患者病情状态,明确其是否存在拔管指征,尽可能缩短患者的导管留置时间,预防患者发生导管相关性血流感染。长期导管在置入时多采用带涤纶套经皮下隧道的方式,而涤纶套可有效防止细菌侵入血液,有着较强的物理屏障作用,临时导管则不存在此类屏障保护,故临时导管发生导管相关性血流感染的概率更大[6]。后续临床在为患者实施中心静脉置管时,应针对患者具体病情状态进行充分评估,若条件允许,则应尽量采用长期导管,若应用临时导管则需做好导管清洁,减少细菌的侵袭,降低患者导管相关性血流感染的发生风险。
由于机体皮肤表面存在多种致病微生物、细菌等物质,在进行中心静脉置管操作时可将部分致病微生物或细菌带入体腔内,为避免其定植,临床多需预防性使用抗菌药物来杀灭致病菌,抑制其繁殖能力,但抗菌药物不合理使用(如大量使用抗生素,抗生素时间时间较长等)将会导致患者体内菌群失调,增加耐药性,减少药效,增加中心静脉置管患者发生导管相关性血流感染的发生风险[7]。因此临床医务人员应合理使用抗菌药物,监测患者病情,适时调整治疗方案,尽量避免使用全身性抗菌药物如万古霉素和替考拉宁,降低导管相关性血流感染的发生率。
若患者长期处于高血糖状态,其体内糖代谢功能紊乱,可在一定程度上引起乳酸和酮体增加、蛋白质合成减少、血液黏滞度升高,抑制白细胞的趋化和吞噬功能,使免疫球蛋白、抗体、补体水平降低,影响机体免疫应答能力;同时,高糖环境为细菌定植、繁殖提供了养分和有利的微环境,故存在糖尿病的患者较易发生导管相关性血流感染[8-9]。临床应在患者入院时详细评估其病情状态及基础疾病情况,若存在糖尿病则应针对性给予降糖治疗,并结合其自身情况制定饮食、活动计划,以此提高患者的免疫能力,降低导管相关性血流感染的发生风险。血清ALB属于人体中的一类主要蛋白质,可维持血管内外水液的平衡,若该指标水平异常降低,多表示机体蛋白质合成减少,可造成营养不良、免疫能力低下等后果,机体应对细菌侵袭能力变差,患者感染风险相对较高[10]。据此,临床应鼓励中心静脉置管患者增加优质蛋白质的摄入,针对进食困难或严重低蛋白血症者可适量输注白蛋白,增强机体免疫能力,进而降低其感染风险,改善预后。
综上,穿刺部位为股静脉、导管留置时间≥14 d、存在糖尿病、临时导管、未合理使用抗菌药物、血清ALB水平低均属于导致中心静脉置管患者发生导管相关性血流感染的危险因素,后续工作中可根据以上所得内容及结果给予相关干预措施,进而降低中心静脉置管患者发生导管相关性血流感染的风险,改善患者预后。
参考文献
[1]胡长青,李彬,王立红,等.周围型肺癌化疗患者经外周静脉穿刺中心静脉置管后导管相关感染的危险因素分析[J].实用临床医药杂志,2022,26(15):40-44.
[2]谢朝云,蒙桂鸾,熊芸,等.中心静脉导管相关性血流感染预后相关因素分析[J].中国医学科学院学报,2020,42(6):789-794.
[3]中华医学会重症医学分会.血管内导管相关感染的预防与治疗指南(2007)[J].中华外科杂志,2008,46(19):1441-1449.
[4]吴素娟,郑淑英,周燕,等.血液透析患者导管相关性血流感染的病原菌、耐药性以及影响因素分析[J].现代生物医学进展,2020,20(12):2284-2288.
[5]陈静,向钱,吴佳玉,等.中心静脉导管相关血流感染的危险因素分析[J].华西医学,2023,38(3):370-373.
[6]方帆,杜晓刚.尿毒症患者导管相关性血流感染的危险因素分析[J].中国血液净化,2017,16(6):423-426.
[7]王敏,杨昕,周燕平,等.ICU患者深静脉导管留置时间与导管相关血流感染的关系研究[J].检验医学与临床,2019,16(12):1763-1766.
[8]赵明生,陈远岷,左晓英,等.使用中心静脉导管行血液透析患者导管相关性血流感染的危险因素分析[J/CD].中国医学前沿杂志(电子版),2021,13(9):104-107.
[9]韩娜,孟宪静.肺癌患者外周静脉置入中心静脉导管并发相关性血流感染的独立危险因素分析[J].中国医刊,2020,55(9):1042-1044.
[10]李元叶,袁欢欢,王盟.某医院重症监护病房住院患者导管相关血流感染病原菌特点及危险因素分析[J].中国消毒学杂志,2020,37(2):108-110,113.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/76418.html