SCI论文(www.lunwensci.com)
【摘要】目的:分析乳腺癌根治术后患者发生上肢淋巴水肿的影响因素。方法:选取2019年4月至2022年4月于该院行乳腺癌根治术的122例患者进行前瞻性研究,收集患者临床资料,术后6个月评估患者上肢淋巴水肿发生情况,根据是否发生上肢淋巴水肿分别将其纳入发生组与未发生组。采用Logistic回归分析乳腺癌根治术后患者发生上肢淋巴水肿的影响因素。结果:122例乳腺癌根治术后患者发生上肢淋巴水肿18例,发生率为14.75%(18/122);两组年龄、体质量指数、肿瘤分化程度、肿瘤最大直径比较,差异均无统计学意义(>0.05);发生组临床分期Ⅲ期、腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个、伤口愈合延迟、术后放化疗占比均高于未发生组,术后早期上肢功能锻炼占比低于未发生组,差异有统计学意义(<0.05);Logistic回归分析结果显示,腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个、伤口愈合延迟、术后放化疗均为乳腺癌根治术后患者发生上肢淋巴水肿的危险因素(O<1,<0.05),术后早期上肢功能锻炼为乳腺癌根治术后患者发生上肢淋巴水肿的保护因素(<1,<0.05)。结论:腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个、伤口愈合延迟、术后放化疗均为乳腺癌根治术后患者发生上肢淋巴水肿的危险因素,术后早期上肢功能锻炼为乳腺癌根治术后患者发生上肢淋巴水肿的保护因素。
【关键词】乳腺癌根治术,术后,上肢淋巴水肿,影响因素
【Abstract】Objective:To analyze influencing factors of upper limb lymphedema in patients after radical mastectomy.Methods:A prospective study was conducted on 122 patients who underwent radical mastectomy in the hospital from April 2019 to April 2022.The clinical data of these patients were collected.The incidence of upper limb lymphedema was evaluated 6 months after the surgery.They were included in the occurrence group and the non-occurrence group according to whether upper limb lymphedema occurred.Logistic regression was used to analyze the influencing factors of upper limb lymphedema in the patients after radical mastectomy.Results:There were 18 cases of upper limb lymphedema in the 122 patients after radical mastectomy with an incidence of 14.75%(18/122).There were no significant differences in age,body mass index,degree of tumor differentiation and maximum diameter of tumor between the two groups(>0.05).The proportions of clinical stage III,axillary lymph node metastasis,number of axillary lymph node dissected≥10,delayed wound healing,postoperative radiotherapy and chemotherapy in the occurrence group were higher than those in the non-occurrence group;the proportion of early postoperative upper limb functional exercise was lower than that in the non-occurrence group;and the differences were statistically significant(<0.05).Logistic regression analysis showed that axillary lymph node metastasis,number of axillary lymph node dissected≥10,delayed wound healing,and postoperative radiotherapy and chemotherapy were the risk factors for upper limb lymphedema in the patients after radical mastectomy(>1,<0.05),while early postoperative upper limb functional exercise was a protective factor(>1,<0.05).Conclusions:Axillary lymph node metastasis,number of axillary lymph node dissected≥10,delayed wound healing,postoperative radiotherapy and chemotherapy are the risk factors for upper limb lymphedema in the patients after radical mastectomy,while early postoperative upper limb functional exercise is the protective factor.
【Keywords】Radical mastectomy;Postoperative;Upper limb lymphedema;Influencing factor
乳腺癌居女性恶性肿瘤首位,手术是临床常用的治疗手段[1]。上肢淋巴水肿是乳腺癌根治术后患者常见的并发症,可引起局部功能障碍,影响患者术后康复进程[2-3]。有研究报道,上肢淋巴水肿分为可逆与不可逆两个病理阶段,于可逆阶段进行干预,可有效降低乳腺癌术后上肢功能障碍发生率[4-5]。因此,寻找乳腺癌根治术后患者上肢淋巴水肿发生的影响因素极为重要。本文分析乳腺癌根治术后患者发生上肢淋巴水肿的影响因素。
1资料与方法
1.1一般资料选取2019年4月至2022年4月于本院行乳腺癌根治术的122例患者进行前瞻性研究。纳入标准:符合《中国抗癌协会乳腺癌诊治指南与规范(2017年版)》中相关诊断标准[6];经乳腺钼靶检查及组织病理学检查确诊;行乳腺癌根治术治疗;单侧乳房发病;精神正常。排除标准:合并其他恶性肿瘤;合并肝、肾功能不全;既往有淋
巴回流障碍史;术前已存在上肢淋巴水肿。年龄46~74岁,平均(59.74±13.29)岁;体质量指数18~26 kg/m2,平均(21.92±1.83)kg/m2;临床分期:Ⅰ期58例,Ⅱ期36例,Ⅲ期28例;高分化73例,中分化29例,低分化20例。
1.2方法
1.2.1临床资料收集采用问卷调查法收集患者临床资料,包括年龄(<65岁、≥65岁)、体质量指数(<19 kg/m2、19~24 kg/m2、>24 kg/m2)、临床分期(Ⅰ期、Ⅱ期、Ⅲ期)、肿瘤分化程度(高分化、中分化、低分化)、肿瘤最大直径(<5 cm、≥5 cm)、腋窝淋巴结转移(有、无)、腋窝淋巴结清扫数目(<10个、≥10个)、伤口愈合延迟(是、否)、术后放化疗(是、否)、术后早期上肢功能锻炼(是、否)。
1.2.2上肢淋巴水肿情况评估术后6个月,于患者回院复查时,采用水置换法评估患侧上肢淋巴水肿情况。将患侧上肢放入盛满水的容器中,测量溢出水的体积,再将手掌腕部以下部位放入另一盛满水的容器中,测量溢出水的体积,二者体积之差即为患侧上肢体积。相同方法测量健侧上肢体积。患侧上肢体积增加超过健侧上肢体积的10%即判断为上肢淋巴水肿。
1.3观察指标(1)统计乳腺癌根治术后患者上肢淋巴水肿发生情况,根据是否发生上肢淋巴水肿分别将其纳入发生组与未发生组。(2)乳腺癌根治术后患者发生上肢淋巴水肿的单因素分析。(3)乳腺癌根治术后患者发生上肢淋巴水肿的Logistic回归分析。
1.4统计学方法采用SPSS 20.0统计学软件处理数据,计数资料以率(%)表示,采用χ2检验,多因素分析采用Logistic回归分析,以<0.05为差异有统计学意义。
2结果
2.1乳腺癌根治术后患者上肢淋巴水肿发生情况122例乳腺癌根治术后患者发生上肢淋巴水肿18例,发生率为14.75%(18/122);未发生104例。
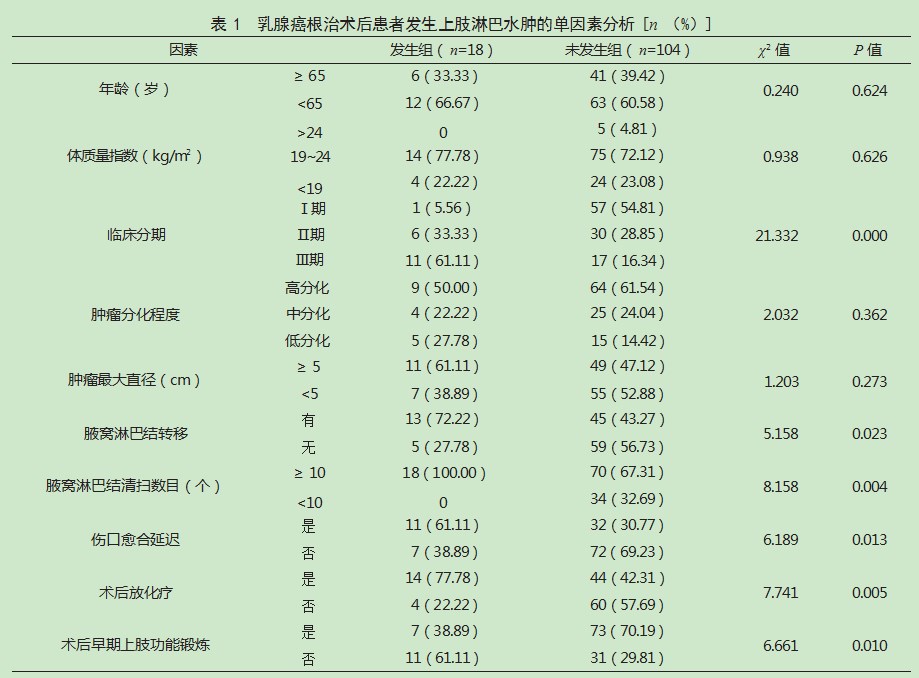
2.2乳腺癌根治术后患者发生上肢淋巴水肿的单因素分析两组年龄、体质量指数、肿瘤分化程度、肿瘤最大直径比较,差异均无统计学意义(>0.05);发生组临床分期Ⅲ期、腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个、伤口愈合延迟、术后放化疗占比均高于未发生组,术后早期上肢功能锻炼占比低于未发生组,差异有统计学意义(<0.05)。见表1。
2.3乳腺癌根治术后患者发生上肢淋巴水肿的Logistic回归分析将乳腺癌根治术后患者上肢淋巴水肿发生情况作为因变量(“发生”=1,“未发生”=0);将表1中差异具有统计学意义的因素作为自变量,赋值见表2。Logistic回归分析结果显示,腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个、伤口愈合延迟、术后放化疗均为乳腺癌根治术后患者发生上肢淋巴水肿的危险因素(>1,<0.05);术后早期上肢功能锻炼为乳腺癌根治术后患者发生上肢淋巴水肿的保护因素(O<1,<0.05)。见表3。
3讨论
淋巴回流障碍是乳腺癌根治术后发生上肢淋巴水肿的重要原因,手术可破坏淋巴回流通路,使血管内外胶体渗透压梯度降低,导致液体进入组织间隙形成水肿[7-8]。本研究结果显示,122例乳腺癌根治术后患者发生上肢淋巴水肿18例,发生率为14.75%(18/122)。提示乳腺癌根治术后患者发生上肢淋巴水肿的风险较高。
本研究结果还显示,发生组临床分期Ⅲ期、腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个、伤口愈合延迟、术后放化疗占比均高于未发生组,术后早期上肢功能锻炼占比低于未发生组;Logistic回归分析结果显示,腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个、伤口愈合延迟、术后放化疗均为乳腺癌根治术后患者发生上肢淋巴水肿的危险因素,术后早期上肢功能锻炼为乳腺癌根治术后患者发生上肢淋巴水肿的保护因素。分析原因:(1)腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个。对于发生腋窝淋巴结转移的乳腺癌患者,术中需扩大淋巴结清扫范围,且清扫数目越多,患侧上肢与颈胸部组织间淋巴回流通路被破坏的可能性越大,从而引起上肢淋巴水肿[9]。对此,建议明确淋巴结转移情况及清扫范围,可进行前哨淋巴结活检,为腋窝淋巴结清扫提供依据[10]。(2)伤口愈合延迟。伤口愈合延迟患者多存在术后皮瓣坏死、伤口感染等情况,可引起局部淋巴管炎和淋巴回流障碍,部分患者还可出现淋巴堵塞、局部增生和纤维化,破坏淋巴回流通路,进而导致术后上肢淋巴水肿[11-12]。对此,建议密切关注术后患者伤口情况,若发现感染征象,应及时通知医生处理。(3)术后放化疗。化疗药物具有一定的毒性,可导致周围淋巴结反应性增生,从而引起淋巴结肿大[13];且射线可造成感兴趣区域淋巴管破坏,影响淋巴液正常回流,造成淋巴水肿[14]。对此,建议辅助治疗时应严格遵守放化疗指征。(4)术后早期上肢功能锻炼。乳腺癌患者术后早期进行上肢功能锻炼有助于改善局部血液循环,促进淋巴管代偿性修复,因而可减轻术后淋巴水肿症状。
综上所述,腋窝淋巴结转移、腋窝淋巴结清扫数目≥10个、伤口愈合延迟、术后放化疗均为乳腺癌根治术后患者发生上肢淋巴水肿的危险因素,术后早期上肢功能锻炼为乳腺癌根治术后患者发生上肢淋巴水肿的保护因素。
参考文献
[1]黄雅娟,杜峰,魏玲丽.老年乳腺癌的流行病学研究及其对行根治性手术治疗患者生存期的影响[J].中国老年学杂志,2015,35(13):3653-3654.
[2]张顺康,孙丽云,陈刚.乳腺癌改良根治术后放疗患者上肢淋巴水肿与腋淋巴结手术结果的相关性分析[J].中国癌症杂志,2018,28(1):55-61.
[3]刘军,王伟,陈成玲.乳腺癌术后上肢淋巴水肿的危险因素分析[J].肿瘤学杂志,2018,24(1):70-73.
[4]张顺康,郑磊贞,陈刚,等.乳腺癌新辅助化疗患者上肢淋巴水肿的危险因素分析[J].中国癌症杂志,2017,27(10):815-821.
[5]Vicini F,Shah C,Arthur D.The increasing role of lymphedema screening,diagnosis and management as part of evidence-based guidelines for breast cancer care[J].Breast J,2016,22(3):358-359.
[6]中国抗癌协会乳腺癌专业委员会.中国抗癌协会乳腺癌诊治指南与规范(2017年版)[J].中国癌症杂志,2017,27(9):695-759.
[7]曹方凝.渐进性康复训练对乳腺癌患者术后患侧活动度及淋巴水肿的影响[J].中国妇幼保健,2018,33(18):73-76.
[8]刘风华,胡艳,沈培佩,等.乳腺癌相关淋巴水肿发病情况及危险因素前瞻性队列研究[J].中华放射肿瘤学杂志,2016,25(6):593-597.
[9]何向明,邹德宏.乳腺癌上肢淋巴水肿治疗进展[J].中国肿瘤,2017,26(3):210-213.
[10]Bhatt NR,Boland MR,McGovern R,et al.Upper limb lymphedema in breast cancer patients in the era of Z0011,sentinel lymph node biopsy and breast conservation[J].Ir J Med Sci,2018,187(2):327-331.
[11]谷佃宝,张健,桑节峰.逆行腋窝淋巴结示踪术对预防乳腺癌术后上肢淋巴水肿的作用[J].临床和实验医学杂志,2016,15(23):2333-2336.
[12]Zhang X,Tang B,Zou D,et al.Discussion of relationships among changes of pathological indicators,postoperative lymphedema of the upper limb,and prognosis of patients with breast cancer[J].Biosci Rep,2019,39(4):231.
[13]刘军,王伟,陈成玲.乳腺癌术后上肢淋巴水肿的危险因素分析[J].肿瘤学杂志,2018,24(1):70-73.
[14]王祝香,吴春燕,杜娟.徒手淋巴引流结合上肢功能锻炼对乳腺癌术后上肢淋巴水肿的预防效果分析[J].重庆医学,2019,48(21):3646-3648.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/69782.html