SCI论文(www.lunwensci.com)
【摘要】 目的:分析瘢痕子宫再次妊娠孕妇发生前置胎盘的影响因素。方法: 选取 2022 年 8 月至 2023 年 5 月该院收治的 200 例瘢 痕子宫再次妊娠孕妇进行前瞻性研究,统计瘢痕子宫再次妊娠孕妇前置胎盘发生情况,采用 Logistic 回归分析瘢痕子宫再次妊娠孕妇发生 前置胎盘的影响因素。结果: 200 例瘢痕子宫再次妊娠孕妇发生前置胎盘 62 例,发生率为 31.00%,设为发生组,其余设为未发生组;两 组瘢痕子宫出现时间比较,差异无统计学意义(P>0.05) ;发生组年龄≥ 35 岁、再次妊娠间隔时间 <20 个月、首次剖宫产术式为子宫下 段、宫腔操作次数≥ 2 次、未接受孕前检查占比均高于未发生组, 差异有统计学意义(P<0.05);Logistic 回归分析结果显示, 年龄≥ 35 岁、 再次妊娠间隔时间 <20 个月、首次剖宫产术式为子宫下段、宫腔操作次数≥ 2 次、未接受孕前检查均为瘢痕子宫再次妊娠孕妇发生前置胎 盘的影响因素(OR>1. P<0.05) 。结论: 年龄≥ 35 岁、再次妊娠间隔时间 <20 个月、首次剖宫产术式为子宫下段、宫腔操作次数≥ 2 次、 未接受孕前检查均为瘢痕子宫再次妊娠孕妇发生前置胎盘的影响因素。
【关键词】 瘢痕子宫,再次妊娠,孕妇,前置胎盘,影响因素
Influencing factors ofplacenta previa in subsequent pregnancy women with scar uterus
LI Ying
(Department of Obstetrics and Gynecology of Shenqiu County People’s Hospital, Zhoukou 466300 Henan, China)
【 Abstract】 Objective:To analyze influencing factors of placenta previa in subsequent pregnancy women with scar uterus. Methods:A prospective study was conducted on 200 subsequent pregnancy women with scarred uterus in this hospital from August 2022 to May 2023. The incidence of placenta previa in these patients was statistically analyzed. Logistic regression was used to analyze the influencing factors of placenta previa in the subsequent pregnancy women with scarred uterus. Results:There were 62 cases of placenta previa in the 200 subsequent pregnancy women with scar uterus, and the incidence rate was 31.00%. They were set as occurrence group, while the rest were set as non-occurrence group. There was no significant difference in the time of scar uterus between the two groups (P>0.05). The proportions of the patients with age ≥ 35 years old, interval of subsequent pregnancy <20 months, lower uterine segment for the first cesarean section, number of uterine cavity operations ≥ 2 times, and no pre-pregnancy examination in the occurrence group were higher than those in the non-occurrence group, and the differences were statistically significant (P<0.05). Logistic regression analysis showed that age ≥ 35 years old, interval time of subsequent pregnancy <20 months, lower uterine segment for the first cesarean section, number of uterine cavity operations ≥ 2 times, and no pre-pregnancy examination were all influencing factors of placenta previa in the subsequent pregnancy women with scar uterus (OR>1. P<0.05). Conclusions:Age ≥ 35 years old, interval time of subsequent pregnancy<20 months, lower uterine segment for the first cesarean section, number of uterine cavity operations ≥ 2 times, and no pre- pregnancy examination are the influencing factors of the occurrence of placenta previa in the subsequent pregnancy women with scar uterus.
【Keywords】 Scarred uterus; Subsequent pregnancy; Pregnant women; Placenta previa; Influencing factor
瘢痕子宫再次妊娠时易发生多种并发症,前 置胎盘为妊娠晚期较为严重的并发症,可造成产 妇分娩时大出血,危及产妇生命安全 [1-3] 。瘢痕子 宫再次妊娠孕妇发生前置胎盘的原因可能与前次剖 宫产手术引起的炎症、子宫内膜损伤有关,可增加 不良妊娠结局发生风险 [4-5] 。了解瘢痕子宫再次妊 娠发生前置胎盘的影响因素,采取有效的预防措 施,对降低前置胎盘发生率具有重要意义 [6] 。本文 分析瘢痕子宫再次妊娠孕妇发生前置胎盘的影响 因素。
1 资料与方法
1.1 一般资料 选取 2022 年 8 月至 2023 年 5 月 本院收治的 200 例瘢痕子宫再次妊娠孕妇进行前瞻 性研究。纳入标准:符合瘢痕子宫妊娠相关诊断标 准 [7] ;具有剖宫产史;精神正常;免疫系统功能正 常;单胎妊娠。排除标准:先天性子宫发育异常; 肝、肾功能不全;合并凝血功能障碍;合并心脑血 管疾病;呼吸功能衰竭;阅读、听写、表达功能障 碍;合并严重感染性疾病。孕妇及其家属对本研究 内容了解并自愿签署知情同意书,且研究经本院伦 理委员会审批通过。
1.2 方法 调查前向孕妇讲述本研究的目的、意 义、方法、保密性等,征得同意后进行资料收集。成立专门的资料收集小组,由 5 名有经验的人员组 成,通过调查方式收集孕妇年龄、孕前检查、首次 剖宫产术式、再次妊娠间隔时间等资料,并通过医 院资料系统调取孕妇病历资料收集子宫瘢痕出现时 间、宫腔操作次数等资料。
1.3 观察指标 ( 1) 统计瘢痕子宫再次妊娠孕 妇前置胎盘发生情况。(2) 影响瘢痕子宫再次妊 娠孕妇发生前置胎盘的单因素分析。(3)采用 Logistic 回归分析瘢痕子宫再次妊娠孕妇发生前置 胎盘的影响因素。
1.4 统计学方法 应用 SPSS 21.0 软件进行统计学分析,计量资料以( x(—) ±s )表示,采用 t 检验,计数资料以率(%)表示,采用 χ2 检验,多因素分析 采用 Logistic 回归分析,以 P<0.05 为差异有统计学 意义。
2 结果
2.1 瘢痕子宫再次妊娠孕妇前置胎盘发生情况 200 例瘢痕子宫再次妊娠孕妇发生前置胎盘 62 例,发生 率为 31.00%(62/200) ,设为发生组,其余设为未发 生组。
2.2 影响瘢痕子宫再次妊娠孕妇发生前置胎盘的单 因素分析 两组子宫瘢痕出现时间比较,差异无统 计学意义(P>0.05); 发生组年龄≥ 35 岁、再次妊 娠间隔时间 <20 个月、首次剖宫产术式为子宫下段、宫腔操作次数≥ 2 次、未接受孕前检查占比均高于 未发生组,差异有统计学意义(P<0.05)。见表 1.
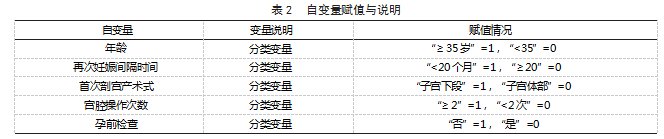
2.3 瘢 痕 子宫 再 次 妊 娠孕 妇 发 生前 置 胎 盘 的 Logistic 回归分析 以瘢痕子宫再次妊娠孕妇发生 前置胎盘为因变量( “发生”=1.“未发生”=0), 将表 1 中 P<0.05 的变量作为自变量,并赋值说明 , 见表 2;Logistic 回归分析结果显示, 年龄≥ 35 岁、 再次妊娠间隔时间 <20 个月、首次剖宫产术式为 子宫下段、宫腔操作次数≥ 2 次、未接受孕前检 查均为瘢痕子宫再妊娠并发前置胎盘的危险因素 ( OR>1. P<0.05)。见表 3.
3 讨论
剖宫产能减轻产妇分娩痛苦,但因出现瘢痕 子宫,可增加再次妊娠分娩风险 [8-9] 。瘢痕子宫为 前置胎盘的危险因素,严重时可危及母婴生命安 全 [10-11] 。本研究结果显示,200 例瘢痕子宫再妊娠 孕妇发生前置胎盘 62 例, 发生率为 31.00%, 这一 结果与文献报道相似 [12]。提示瘢痕子宫再次妊娠孕 妇发生前置胎盘的风险较高。
本研究 Logistic 回归分析结果显示,年龄≥35岁、 再次妊娠间隔时间 <20 个月、首次剖宫产术式为 子宫下段、宫腔操作次数≥ 2 次、未接受孕前检查 均为瘢痕子宫再次妊娠孕妇发生前置胎盘的危险因 素。分析原因:(1)年龄≥ 35 岁。年龄增加可影响胎盘血运, 增加前置胎盘发生风险 [13]。建议加强 高龄瘢痕子宫再次妊娠产妇的产前检查。(2)再 次妊娠间隔时间 <20 个月。瘢痕处子宫平滑肌修 复所需时间较长,而当剖宫产产妇再次妊娠间隔时 间 <20 个月时,子宫瘢痕区域子宫瘢痕组织肌肉 化程度未能达到最佳状态,此时子宫肌层较薄或完 全被瘢痕组织取代,若胎盘在瘢痕区域生长,可导 致凶险性前置胎盘发生 [14] 。建议临床应对距离上 次剖宫产时间较短的孕妇进行定期检查,同时加强 剖宫产产后患者健康教育,避免意外怀孕的发生。 (3)首次剖宫产术式为子宫下段。首次剖宫产术 式的选择可对子宫血运产生影响,剖宫产术式选择 错误可导致产妇子宫下段出现瘢痕组织,对其再次 妊娠时子宫收缩造成不利影响,且在妊娠中期受到 子宫下段瘢痕组织延展度影响,导致胎盘附着于子 宫下段瘢痕、宫颈口处, 从而出现胎盘前置 [15]。对 于下段术式患者, 应于分娩后询问其再次分娩意愿, 若有意愿可推荐合理的分娩时间,并于孕前做好身 体调养, 保证胎盘营养供给。(4)宫腔操作次数≥2 次。剖宫产、刮宫产等宫腔操作可损伤女性子宫内膜, 引起子宫内膜炎、萎缩性相关病变,导致子宫蜕膜 生长不全,受精卵着床后,为摄取足量营养,可出 现胎盘面积不断扩大的现象,甚至延伸至子宫下段, 进而引发前置胎盘。建议规范有妊娠史患者保证饮 食均衡,加强胎盘营养获取,从而降低前置胎盘发 生风险 [16]。(5)未接受孕前检查。孕前检查有助 于减少前置胎盘发生,反之则会增加前置胎盘发生 风险。建议应提高产后性行为安全意识,减少意外 怀孕,同时加强剖宫产产后患者的孕前检查。
综上所述,年龄≥ 35 岁、再次妊娠间隔时 间 <20 个月、 首次剖宫产术式为子宫下段、宫腔操 作次数≥ 2 次、未接受孕前检查均为瘢痕子宫再次 妊娠孕妇发生前置胎盘的危险因素。
参考文献
[1] Jain V ,Bos H ,Bujold E. Guideline No.402 :Diagnosis and management of placenta previa[J]. J Obstet Gynaecol Can ,2020. 42( 7 ): 906-917.
[2] Kingdom JC ,Hobson SR ,Murji A ,et al. Minimizing surgical blood loss at cesarean hysterectomy for placenta previa with evidence of placenta increta or placenta percreta:the state of play in 2020[J]. Am J Obstet Gynecol ,2020 ,223( 3 ): 322-329.
[3] Hu Q ,Li C ,Luo L ,et al. Clinical analysis of second-trimester pregnancy termination after previous caesarean delivery in 51 patients with placenta previa and placenta accreta spectrum :a retrospective study[J]. BMC Pregnancy Childbirth,2021.21( 1 ): 568.
[4] 孙雅琳,付纯 . 疤痕子宫合并前置胎盘孕妇的妊娠结局及预 后分析 [J]. 海南医学, 2019 ,30( 5 ): 604-606.
[5] 王海霞,陈先侠,蒋晓敏 . 前置胎盘患者胎盘附着部位与前 次手术瘢痕关系对妊娠结局的影响 [J]. 中国妇幼保健,2019. 34( 10 ): 2195-2197.
[6] Pun I ,Singh A. Feto-maternal outcomes in placenta previa with and without previous cesarean section[J]. J Nepal Health Res Counc ,2022 ,20( 1 ): 142-146.
[7] 中华医学会妇产科学分会计划生育学组 . 剖宫产术后子宫瘢 痕妊娠诊治专家共识(2016)[J]. 中华妇产科杂志,2016 ,51 ( 8 ): 568-572.
[8] 孙荣荣,金雅芳,顾颖,等 . 瘢痕子宫再次妊娠分娩发生 子宫破裂的危险因素分析 [J]. 中国妇幼健康研究,2021.32 (11):1553-1557.
[9] 陈丹玲,刘国成,张丽,等 . 瘢痕子宫合并中央性前置胎盘 患者的预后及其影响因素分析 [J]. 中国妇幼保健,2017 ,32 ( 13 ): 2895-2897.
[10] Zheng J ,Liu S ,Xing J. Prognosis and related risk factors of patients with scarred uterus complicated with central placenta previa[J]. Ginekol Pol ,2019 ,90( 4 ): 185-188.
[11] 张冬梅 . 卡前列甲酯栓联合缩宫素治疗瘢痕子宫合并前置胎 盘再次剖宫产对产后出血的影响 [J]. 中国药物与临床,2020. 20( 24 ): 4123-4124.
[12] 杨霞,林可欣,龙雨 . 瘢痕子宫再次妊娠孕妇发生凶险性前 置胎盘的影响因素分析 [J]. 四川解剖学杂志, 2022 ,30( 2 ): 74-76.
[13] 唐莉,代炳梅,钟文彬,等 . 前置胎盘合并胎盘植入危险因 素分析及子宫动脉上行支结扎对母婴结局的影响 [J]. 新乡医 学院学报, 2017 ,34( 1 ): 43-46.
[14] Martinelli KG,Garcia ÉM,Santos Neto ETD,et al. Advanced maternal age and its association with placenta praevia and placental abruption: a meta-analysis[J]. CadSaude Publica,2018.34( 2 ): 116.
[15] 李曼珊,马兰芳,宋海霞,等 . 不同年龄段妊娠并发症 / 合并症 及妊娠结局的分析 [J]. 贵州医药, 2021.45( 10 ): 1557-1559.
[16] 张婷,姬宏宇, 王莉,等 . 瘢痕子宫再次妊娠距上次剖宫 产间隔时间与凶险性前置胎盘的关系 [J]. 实用妇产科杂志, 2020 ,36( 4 ): 276-279.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/69398.html