SCI论文(www.lunwensci.com):
【摘要】 目的:观察鼻腔扩容术治疗阻塞性睡眠呼吸暂停低通气综合征(OSAHS)患者的效果。方法: 选取 220 例 OSAHS 患者为 研究对象,按随机数字表法分为对照组和研究组各 110 例。对照组采用保守治疗,研究组采用鼻腔扩容术治疗。比较两组临床疗效、治疗 前后 Epworth 嗜睡量表(ESS)评分、鼾声评分(SS)、匹兹堡睡眠质量指数(PSQI)评分、鼻阻力和不良反应 / 并发症发生率。 结果: 研 究组治疗总有效率为 98.18%( 108/110),高于对照组的 85.45%(94/110),差异有统计学意义(P<0.05);治疗后,研究组 ESS、SS 和 PSQI 评分和鼻阻力均低于对照组, 差异有统计学意义(P<0.05);两组不良反应 / 并发症发生率比较, 差异无统计学意义(P>0.05)。 结论: 鼻腔扩容术治疗 OSAHS 患者可提高治疗总有效率,降低 ESS、SS、PSQI 评分及鼻阻力,效果优于保守治疗。
【关键词】 阻塞性睡眠呼吸暂停低通气综合征;鼻腔扩容术;保守治疗;睡眠质量;鼻阻力
Effects of nasal cavity expansion in treatment of patients with obstructive sleep apnea hypopnea syndrome
SHI Chunhai1, SHANG Xiaomin2
(1. Department of Otolaryngology, Head and Neck Surgery of General Hospital of the Northern Theater Command, Shenyang 110015 Liaoning, China;2. Clinical Teaching and Research Section of Shenyang City of Traditional Chinese Medicine School, Shenyang 110300 Liaoning, China)
【Abstract 】Objective: To observe effects of nasal cavity expansion in treatment of patients with obstructive sleep apnea hypopnea syndrome (OSAHS). Methods: 220 OSAHS patients admitted to the general hospital of the northern theater command were selected as the research objects, and were divided into control group and study group according to the random number table method, 110 cases in each. The control group was treated with conservative treatment, while the study group was treated with nasal cavity expansion. The clinical efficacy, the Epworth sleepiness scale (ESS) score, the snoring score (SS), the Pittsburgh sleep quality index (PSQI) score, the nasal resistance level and the incidence of adverse reactions/complications were compared between the two groups before and after the treatment. Results: The total effective rate of the study group was 98.18% (108/110), which was higher than 85.45% (94/110) of the control group, and the difference was statistically significant (P<0.05). After the treatment, the ESS, SS and PSQI scores and the nasal resistance level of the study group were lower than those of the control group, and the differences were statistically significant (P<0.05). However, here was no significant difference in the incidence of adverse reactions/complications between the two groups (P>0.05). Conclusions: Nasal cavity expansion in the treatment of the OSAHS patients can improve the total effective rate and reduce the ESS, SS, PSQI scores and the nasal resistance levels. Moreover, it is superior to the conservative treatment.
【Key words】 Obstructive sleep apnea hypopnea syndrome; Nasal cavity expansion; Conservative treatment; Sleep quality; Nasal resistance
阻塞性睡眠呼吸暂停低通气综合征(OSAHS) 可对机体多功能、多器官造成不同程度的损害 [1-2]。 OSAHS 患者以睡眠打鼾、白天嗜睡等为主要临床 表现,严重者甚至出现睡眠中呼吸暂停,威胁患者 生命安全。保守治疗虽能在一定程度上改善患者鼻 部症状,但难以有效改善鼻腔狭窄情况,患者恢复 效果欠佳 [3] 。鼻腔扩容术能够缓解鼻阻塞,扩充鼻 腔通气容积,改善患者生命质量 [4] 。本文观察鼻腔扩容术治疗 OSAHS 患者的效果。
1 资料与方法
1.1 一般资料 选取 2019 年 1 月至 2020 年 2 月 北部战区总医院收治的 220 例 OSAHS 患者为研究 对象。纳入标准:符合《阻塞性睡眠呼吸暂停低通 气综合征诊治指南(2011 年修订版)》中相关诊 断标准 [5] ,且经临床症状和多导睡眠监测等确诊; 认知、语言功能正常,可配合完成本研究;符合鼻 腔扩容术指征。排除标准:鼻窦炎或其他疾病导致 的鼻阻塞者;鼻部受到创伤者;既往有鼻部手术史 者;合并肢端肥大、甲状腺功能低下者;中枢性睡眠呼吸暂停综合征者;扁桃体肥大致口咽平面狭窄 者。患者及家属均知情本研究内容并签署知情同意 书,本研究经本院医学伦理委员会批准(批准文号: 20181125)。按随机数字表法分为对照组和研究组 各 110 例。对照组男 69 例, 女 41 例;年龄 23~57 岁, 平 均(38.45±3.67)岁; 病程 25~46 周, 平 均(31.82±1.16)周;病情严重程度:轻度 52 例, 中度 47 例,重度 11 例;体质量指数 19~30 kg/m2, 平均(25.45±1.98)kg/m2。研究组男 65 例, 女 45 例;年龄 23~58 岁, 平均(38.51±3.72)岁;病程 25~48 周, 平均(31.89±1.14)周;病情严重程度: 轻度 51 例,中度 49 例,重度 10 例;体质量指数 19~31 kg/m2 ,平均(25.57±1.94)kg/m2 。两组一 般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 方法 对照组采取保守治疗,指导患者睡前 使用血管收缩剂滴鼻,且行无创呼吸机辅助通气 8 h;针对呼吸道感染者予以抗感染治疗;指导患 者健康饮食,控制体质量。
研究组采取鼻腔扩容术治疗,在全身麻醉下 实施。( 1 )鼻中隔三线减张成形术(适用于鼻中 隔偏曲影响鼻腔通气或气流紊乱者):首先于鼻中 隔皮肤与黏膜交界处作弧形切口,切开黏膜、黏软 骨膜和软骨,解剖鼻中隔偏曲的 3 条曲线,对于软 骨明显偏曲者,在鼻中隔偏曲软骨的凹面划痕,上 下分离去除棘突,以纠正鼻中隔偏曲;对于高位重 度偏曲的筛骨垂直板可用咬骨钳夹持使其保持中线 位, 不予切除。(2)选择性处理双侧下鼻甲:①黏 膜下鼻甲骨部分切除术(适用于下鼻甲骨质增生 者),切开下鼻甲头端黏膜,剥离下鼻甲骨内外黏 膜,切除下鼻甲骨质增生部分,缝合切口;②下鼻 甲外移固定术(适用于下鼻甲轻度肥大者) ,将圆 钝剥离器经总鼻道置入,压迫下鼻甲前下端,促使 鼻腔外侧壁移位,开放总鼻道,总鼻道放置长硅胶 管, 48 h 后取出;③下鼻甲外移固定并低温等离子 消融术(适用于下鼻甲黏膜肥厚者) :先行下鼻甲 外移固定术,后用低温等离子探头从下鼻甲黏膜肥 厚处由前向后刺入,消融游离肥厚黏膜。(3)选 择性处理双侧中鼻甲:①中鼻甲内移固定术(适用 于中鼻甲轻度肥大、中鼻道狭窄者) ,用剥离子按 压中鼻甲使中鼻甲移位;②中鼻甲矢状部分切除并 骨折内移术(适用于中鼻甲黏膜肥厚者) :用动力 切割系统矢状部分切除中鼻甲外侧黏膜组织,扩大中鼻道;③中鼻甲矢状部分切除术(适用于中鼻甲 气化致中鼻道狭窄者) :用尖刀刺破中鼻甲气房, 切除气房外侧壁,保留内壁,随后用动力切割系统 修剪切缘。(4)选择性双侧中鼻道鼻窦对称性开放:①中鼻道双侧鼻窦对称开放术(适用于筛泡过度发 育者),切除前后筛窦、钩突,对称开放筛泡,使 颌窦自然口开放,并用短硅胶管填充中鼻道;②双 侧单纯钩突切除术(适用于钩突肥大严重者) ,切 除钩突(上端保留少许,下端切除至上颌窦口暴 露),扩大中鼻道。术后观察患者各项生命体征并 转入睡眠中心病房。两组均随访 6 个月。
1.3 观察指标 ( 1 )随访 6 个月,比较两组临床 疗效 [6] 。治愈:临床症状基本消失、呼吸暂停低通 气指数(AHI)<5 次 /h,动脉血氧饱和度 >90%; 显效:临床症状明显减轻,AHI<20 次 /h 或 降 低 ≥ 50%;有 效: 临 床 症 状 有 所 减 轻,AHI 降 低≥ 25%;无效:临床症状无改善, AHI 降低 <25%。 总有效率 =(治愈 + 显效 + 有效)例数 / 总例数 × 100%。(2)治疗前、治疗后 6 个月,比较两组 嗜睡程度和打鼾程度评分。采用 Epworth 嗜睡量表 (ESS)主观评价嗜睡程度 [7] ,包括 8 个条目 [ 坐 着阅读时、看电视时、在公共场所坐着不动时(如 在剧场或开会)、长时间坐车时中间不休息(超过1 h)、坐着与人交谈时、饭后休息时(未饮酒时)、 开车等红绿灯时及下午静卧休息时 ],各条目根据 该情况下有无瞌睡的可能性记 0~3 分(0 分从不,1 分很少,2 分有时,3 分经常),总分 24 分, 分 值越高表示嗜睡程度越严重。采用鼾声评分(SS) 评估打鼾程度。0 分:不打鼾;1~3 分:轻度打鼾, 不影响同床者休息;4~6 分:中度打鼾,影响同床 者休息;7~9 分:重度打鼾、影响附近的人休息;10 分:鼾声致使同屋者离开房间。(3)治疗前、 治疗后 6 个月,比较两组睡眠质量。采用匹兹堡睡 眠质量指数(PSQI)评估,包括入睡时间、睡眠质 量、睡眠时间、睡眠效率、睡眠障碍、催眠药物和 日间功能障碍 7 个方面,共 21 分,分值越低则睡 眠质量越佳。(4)治疗前、治疗后 6 个月,比较 两组鼻阻力。采用鼻阻力测定仪检测,测量 3 次取 平均值。(5)比较两组不良反应 / 并发症发生率。
1.4 统计学方法 采用 SPSS 20.0 统计学软件进行 数据处理, 计量资料以( ±s )表示, 采用 u 检验, 计数资料以率(%)表示, 采用 χ2 检验, 以 P<0.05 为差异有统计学意义。
2 结果
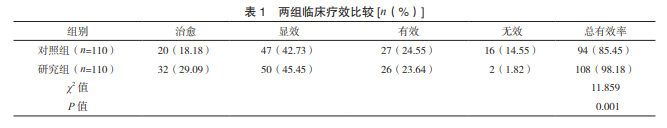
2.1 两组临床疗效比较 研究组治疗总有效率为 98.18%(108/110),高于对照组的85.45%(94/110), 差异有统计学意义(P<0.05)。见表 1。
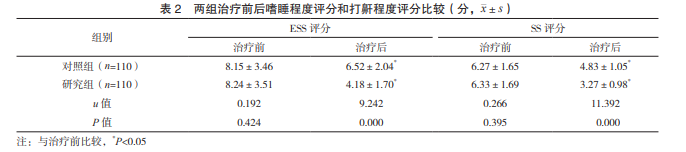
2.2 两组治疗前后嗜睡程度和打鼾程度评分比 较 治疗前,两组 ESS 和 SS 评分比较,差异均无 统计学意义(P>0.05);治疗后,两组 ESS 和 SS 评分均低于治疗前,且研究组低于对照组,差异有 统计学意义(P<0.05)。见表 2。
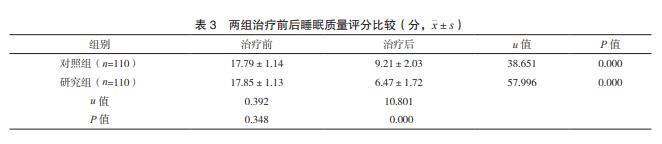
2.3 两组治疗前后睡眠质量评分比较 治疗前, 两组 PSQI 评分比较,差异无统计学意义(P>0.05); 治疗后,两组 PSQI 评分均低于治疗前,且研究组 低于对照组,差异有统计学意义(P<0.05)。见 表 3。
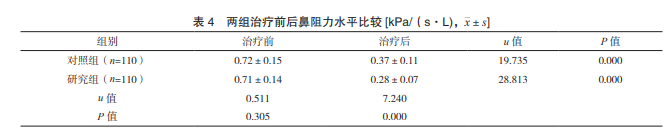
2.4 两组治疗前后鼻阻力比较 治疗前,两组鼻 阻力比较,差异无统计学意义(P>0.05);治疗后,两组鼻阻力均低于治疗前,且研究组低于对照组, 差异有统计学意义(P<0.05)。见表 4。
2.5 两组不良反应 / 并发症发生率比较 对照组不 良反应 / 并发症发生率为 6.36%(7/110),其中反 跳性血管扩张 3 例,鼻内干燥不适 4 例;研究组并 发症发生率为 4.55%(5/110),其中鼻窦口闭塞 1 例,鼻腔粘连 1 例,鼻腔干燥 3 例;两组不良反应 /并发症发生率比较,差异无统计学意义(χ 2 =0.353, P=0.553)。
3 讨论
通常认为 OSAHS 发病机制与肥胖、遗传、鼻 咽部病症及环境等因素相关 [8]。OSAHS 主要病变位 置在上气道,鼻腔位于上气道的起始部,鼻腔阻塞 时,咽部扩张肌张力明显下降,咽部负压加重,咽 气道软组织被动性塌陷,是引发 OSAHS 的主要危 险因素 [9]。
本研究结果显示,研究组治疗总有效率高于对 照组; 治疗后 ESS、SS、PSQI 评分和鼻阻力均低于 对照组。分析原因为鼻腔扩容术通过矫正鼻腔结构 异常,适当扩展鼻腔,不仅能降低鼻腔通气阻力, 恢复双侧鼻腔正常通气功能,以免出现呼吸暂停, 还能有效防止因气道负压造成咽腔软组织塌陷,保 证患者睡眠时的有效通气量,有效预防打鼾,提 高患者的睡眠质量,减轻其主观嗜睡程度 [10] 。同 时 OSAHS 患者由于上气道狭窄阻塞,声音能量较 大,经鼻腔扩容术治疗后鼻腔结构接近于正常,可 减轻鼻塞程度,降低鼾声频率及能量。本研究结果 同时显示,两组不良反应 / 并发症发生率比较,差 异无统计学意义,提示鼻腔扩容术治疗未增加安全 风险。
综上所述,鼻腔扩容术治疗 OSAHS 患者可提 高治疗总有效率, 降低 ESS、SS、PSQI 评分及鼻阻 力,效果优于保守治疗。
参考文献
[1] 路莉 . 鼻腔扩容术联合腭咽成形术治疗阻塞性睡眠呼吸暂停低通道综合征的疗效评价 [J]. 贵州医药,2019,43(4):582-584.
[2] 高云海,郭亿超 . 鼻咽联合手术改善 340 例阻塞性睡眠呼吸暂停低通气综合征的疗效 [J]. 基础医学与临床, 2019,39( 1):81-84.
[3] 怀德,殷敏,张希龙,等 . 低温等离子射频辅助改良腭咽成形联合舌减容、鼻腔扩容术治疗中重度 OSAHS[J]. 中国中西 医结合耳鼻咽喉科杂志, 2018,26(4): 281-285.
[4] 龚为群,何杰平,马兆鑫,等 . 鼻腔扩容术治疗鼻塞伴OSAHS 病人的疗效观察 [J]. 蚌埠医学院学报, 2018,43(9):1143-1146.
[5] 中华医学会呼吸病学分会睡眠呼吸障碍学组 . 阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011 年修订版)[J]. 中华结 核和呼吸杂志, 2012,35( 1): 9-12.
[6] 中华医学会耳鼻咽喉科学分会,中华耳鼻咽喉科杂志编委会 .阻塞性睡眠呼吸暂停低通气综合征诊断依据和疗效评定标准 暨悬雍垂腭咽成形术适应证(杭州)[J]. 中华耳鼻咽喉科杂志, 2002,37(6): 403-404.
[7] 彭莉莉,李进让,孙建军,等 . Epworth 嗜睡量表简体中文版信度和效度评价 [J]. 中华耳鼻咽喉头颈外科杂志,2011,46 ( 1): 44-49.
[8] 陈惟虎,胡春玖,汪永干,等 . 重度阻塞性睡眠呼吸暂停低通气综合征患者的鼻腔扩容术 [J]. 中国中西医结合耳鼻咽喉 科杂志, 2019,27(6): 440-442.
[9] 王国园,方平,汪东 . 鼻腔扩容术对鼻塞伴 OSAHS 患者的主客观症状的影响 [J]. 中国中西医结合耳鼻咽喉科杂志,2020, 28( 1): 33-39.
[10] 周宜存,孙敬武 . 鼻腔扩容术治疗伴有鼻塞症状的睡眠呼吸暂停低通气综合征的疗效观察 [J]. 中华耳鼻咽喉头颈外科杂 志, 2019,54(8): 606-609.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/37123.html