SCI论文(www.lunwensci.com):
摘要:目的观察全髋、半髋关节置换术对老年股骨颈骨折的效果,并分析其对不良反应发生率的影响。方法选择2015年1月至2018年1月我院收治的患者(老年股骨颈骨折)100例,随机分组,对照组(50例;半髋关节置换术)和研究组(50例;全髋关节置换术),治疗后,比较两组效果。结果治疗后,在疗效、Harris评分及不良反应上,研究组均优于对照组,P<0.05;在手术时间、术中出血量上,研究组均高于对照组,P<0.05;在住院时间上,两组数据差异不大,P<0.05,比较无意义。结论全髋、半髋关节置换术在老年股骨颈骨折的治疗上均有不错的效果,但相对而言,前者的效果更佳,临床价值更高。
关键词:全髋关节置换术;半髋关节置换术;老年股骨颈骨折;不良反应
本文引用格式:苏文.全髋关节置换术和半髋关节置换术对老年股骨颈骨折的效果及不良反应发生率影响分析[J].世界最新医学信息文摘,2019,19(55):103+105.
0引言
股骨颈骨折是常见的骨科疾病,多见于老年人,近年来随着社会的发展,老龄化人口的数量逐年增长,老年股骨颈骨折的发生率也呈现着上升的趋势[1]。本次研究中,我院对老年股骨颈骨折患者行髋关节置换术(全髋关节、半髋关节)治疗,比较两种手术的效果,具体见下。
1资料与方法
1.1一般资料。选择2015年1月至2018年1月我院收治的患者(老年股骨颈骨折)100例,其中,男女比例为43/57例,年龄64-86岁,平均(71.5±6.5)岁,随机分组。
1.1.1纳入标准:①经临床确诊,均为股骨颈骨骨折患者;②单侧股则;③年纪≥64岁;④意识清醒者。
1.1.2排除标准:①不配合研究者;②手术耐受性差者;③精神障碍患者。研究组(50例):男女比例21/29例,年龄64-83岁,平均(71.2±6.2)岁,其中,35例Ⅲ型股骨颈骨折、15例Ⅳ型股骨颈骨折。对照组(50例):男女比例为22/28例,年龄66-86岁,平均(71.7±6.6)岁,其中,34例Ⅲ型股骨颈骨折、16例Ⅳ型股骨颈骨折。一般资料上,100例患者的数据无差异,可比较。
1.2方法。术前,100例患者均行常规身体检查,评估脏器功能状况,给予降压、控糖等药物对症治疗,严密关注其生命体征情况,以确定患者能够接受手术治疗。
1.2.1研究组实施全髋关节置换术:全麻或硬膜外麻醉,患者取健侧卧,消毒铺巾,后外侧切口,逐层切开直到肌肉层,将髋关节充分暴露,取出关节囊,将髋关节外旋、内收,脱位并取出股骨头,然后植入、固定股骨柄生物假体。清除髋臼内软骨,选择合适的人工全髋关节假体,调整人工股骨头和髋臼的位置,让其处于适宜的状态。活动、检查髋关节,若无脱位倾向,放置引流管于假体处,进行缝合。
1.2.2对照组行半髋关节置换术:手术过程和研究组相似,只是对照组只植入人工股骨柄,不安置髋臼。术后干预:按患者实际情况给予相应的抗感染、抗骨质疏松、抗深静脉血栓等治疗,术后3 d后,指导患者对髋关节进行加强训练。
1.3观察项目。①观察记录患者的疗效,总有效率=(优秀+良好)/例数×100%。②观察记录手术情况(手术时间、术中出血量及住院时间)。③采用Harris评分(髋关节功能评分标准)对患者的髋关节功能进行评估。④观察记录不良反应情况。
1.4统计学处理。采用SPSS 17.0软件处理数据,用(±s)表示计量资料(手术情况、Harris评分),采用t检验,采用百分比(%)表示计数资料(有效率、发生率),采用χ2检验,P<0.05,对比有意义。
2结果
2.1疗效。治疗后,在疗效上,研究组优秀、良好、尚可、差的人数分别为30例、17例、2例、1例,对照组优秀、良好、尚可、差的人数分别为14例、21例、9例、6例,前者治疗有效率为94.00%(47/50)明显高于后者为70.00%(35/50),χ2=9.7561,P=0.0018。
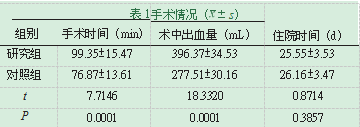
2.2手术情况。在手术时间及术中出血量的比较中,研究组均高于对照组,P<0.05;在住院时间上,两组数据差异不大,P>0.05,比较无意义,具体见表1。
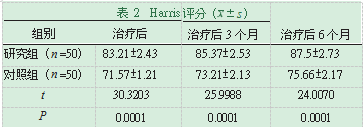
2.3Harris评分。治疗后,在Harris评分上,研究组均优于对照组,P<0.05,见表2。
2.4不良反应。治疗后,在不良反应上,研究组出现感染、骨头坏死、静脉栓塞、假体松动的人数分别1例、0例、0例、2例,对照组出现感染、骨头坏死、静脉栓塞、假体松动的人数分别为4例、2例、2例、3例,前者不良反应发生率为6.00%(3/50)明显低于后者为22.00%(11/50),χ2=5.3156,P=0.0211。
3 讨论
股骨颈骨折属于常见的骨科疾病,主要由于患者骨质疏松又遇到强烈的外力冲击导致,多发于老年人,特别是女性老年人,这可能与女性运动量较少、生理代谢早等因素有关[2]。
在临床上,股骨颈骨折的治疗一般采用髋关节置换术,该方式主要是利用人造关节置换损坏的髋关节,从而保全患者的行动能力,复位骨折部分,降低致残率,具有操作简单,术后并发症少的特点,同时,相对于传统的内固定治疗,人工关节置换术可减少卧床时间、改善髋关节功能,降低股骨头坏死、骨折不愈合的情况,让患者早日康复。
全髋、半髋关节置换术为常见的两种髋关节置换术,两者区别主要为前者在置入人造骨柄时需配合置入髋臼,而后者不需要,两者均较好的疗效。临床上对老年患者行哪种髋关节置换术治疗并无统一结论,但在治疗中,应遵循功能复位、缩短卧床时间、不良反应少的治疗原则。
治疗后,在手术时间及术中出血量上,研究组均高于对照组,P<0.05,这显示半髋关节置换术在上述方面由于全髋关节置换术,但在疗效、不良反应上,研究组均优于对照组,P<0.05;另外,在术后、术后3个月、6个月的随访中,研究组的Harris评分均高于对照组,相对半髋关节置换术,全髋关节置换术的治疗效果更佳,这可能是由于全髋关节置换术配合了髋臼假体,减少了股骨头和髋臼软骨的摩擦,从而改善了关节功能,减少不良反应,提高了治疗效果;在住院时间上,两组数据差异不大,P<0.05,比较无意义。
综上所述,全髋、半髋关节置换术在老年股骨颈骨折的治疗上效果明显,但相对而言,前者的效果更佳,临床价值更高。
参考文献
[1]胡涛.全髋关节置换术与半髋关节置换术治疗老年股骨颈骨折的疗效比较[J].临床骨科杂志,2017,20(1):56-57.
[2]李世峰,关江,赵鹏飞,等.老年股骨颈骨折应用全髋关节置换术与半髋关节置换术的疗效对比[J].河北医药,2016,38(13):2029-2031.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/17158.html