SCI论文(www.lunwensci.com):
摘要:目的观察为急性脑出血老年患者应用CT影像学检查相关临床特征以及诊断价值。方法取本院2014~2018年放射科进行CT影像学检查的老年急性脑出血患者778例为分析对象并设为观察组,同时选同期到本院收治其他非脑出血的老年患者100例设为对照组。两组患者均使用CT影像学诊断并对其检查特征进行归纳总结,了解对老年急性脑出血患者CT检查的特征和临床指导意义。结果观察组患者出现中线移位情况概率显著高于对照组且有统计学意义(P<0.05);老年急性脑出血患者经CT检查后提示病灶所在位置为基底节区、丘脑、小脑、脑叶、脑干,部分则为多发性出血;中心移位情况越明显患者出现死亡概率则明显更高,中线移位和死亡率之间呈正相关联系。结论对老年急性脑出血患者应用CT影像学检查能够了解其中线移位情况以及出血病灶所在位置,这些数据都有利于医生掌握患者病情和发展程度,及时制定对应处理手段,保障患者生命安全。
关键词:老年急性脑出血;CT特征;临床诊断;指导价值
本文引用格式:尼玛吉宗.老年急性脑出血患者的CT特征及临床诊断探讨[J].世界最新医学信息文摘,2019,19(79):156,160.
0引言
在老年人群体中急性脑出血是其中较为常见的多发疾病,其临床主要表现为脑实质内血管破裂出血,并由此导致脑部局部发生出血性受损相关临床症状的疾病类型。导致发生急性脑出血的常见诱发病因主要有脑动脉硬化、高血压两种[1],有超过80%比例以上老年急性脑出血患者均有高血压病史,在情绪激动或者用力过度的环境下爆发脑出血。老年急性脑出血无论是在发病率、致残率以及致死率方面均相对偏高,对老年人的身体健康、正常生活等都造成了严重影响[2]。对老年急性脑出血准确的病灶定位、定性对于治疗方案选择、后续干预调整等均有重要意义,当前对老年急性脑出血患者主要通过CT影像学方式检查,为更系统归纳CT检查对于老年急性脑出血患者的临床诊断价值,对本院近年收治相关患者临床数据梳理后归纳如下。
1资料与方法
1.1一般资料
取本院2014~2018年放射科进行CT影像学检查的老年急性脑出血患者778例为分析对象并设为观察组,患者中男性427例,女性351例;年龄60~84岁,平均(71.5±3.4)岁;患者入院时存在肢体乏力、头晕头痛、恶心呕吐等典型临床症状[3]。同时选同期到本院收治其他非脑出血的老年患者100例设为对照组,患者中男性58例,女性42例;年龄61~85岁,平均(72.3±3.1)岁。两组患者对于本次研究内容全部知情并表示愿意配合研究。两组患者在性别、年龄等数据方面分布情况经统计学软件处理,提示差异无意义(P>0.05),可做对比。
1.2检查方法
所有患者均在入院后的24 h内对其进行颅脑CT影像学检查,在受检过程中患者保持仰卧体位,所用仪器产自美国通用GE的16排32层CT扫描仪。参数设置如下:扫描的层厚在5~10 mm,层距在5~10 mm,基础线段选择患者的眶耳线,从头顶开始,为患者进行临床轴位持续平扫。对于老年急性脑出血患者在检查过程中要密切观察病情,确认是否配合葡萄球菌聚集试验以达到疾病复查效果。
1.3观察指标
记录两组受CT扫描检查患者的中线移位情况。记录老年急性脑出血患者的脑出血病灶所在位置。
1.4统计学方法
建立Excel数据库,纳入研究患者基线资料、研究数据进行分类、编号及统计,将得到的临床数据纳入SPSS 21.0软件处理,计数资料采用2检验,两组独立、正态、方差等资料采用t检验,P<0.05为有统计学差异。
2结果
2.1中线移位情况
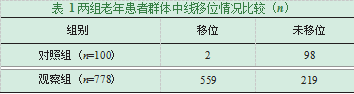
观察组患者出现中线移位情况概率显著高于对照组且有统计学意义(P<0.05),详情见表1。
2.2病灶所在区域
老年急性脑出血患者经CT检查后提示病灶所在位置主要包括基底节区、丘脑、小脑、脑叶、脑干,部分则为多发性出血,例数对应为434例、60例、75例、60例、75例,还有74例患者为多发性出血。
2.3中线移位与死亡率关系
中心移位情况越明显患者出现死亡概率则明显更高,中线移位和死亡率之间呈正相关联系。
3讨论
急性脑出血好发于老年人群体,和脑血管的病变以及硬化存在密切联系,诱发血管发生病变的原因有多种[4],急性脑出血在发病后短时间内会恶化到巅峰,甚至可能在几分钟内完成,当前脑出血导致的病死情况在脑卒中患者群体中所占比例在10%~30%[5]。
在本次研究中可知脑出血病灶最为主要的位置是在基底节,然后则是丘脑、大脑的半球、小脑,最后是脑干[6]。急性脑出血患者在血液溢出血管之后,会迅速形成血肿,其中含有大量血红蛋白,此时应用CT检查会提示存在密度增高性质阴影,CT数值一般在40~60 HU[7]。患者临近脑室发生移位、变形,部分脑沟完全消失,同时还会有部分的对侧脑室呈现扩大变化,中线的结构开始出现转移。不同时期、不同病情程度下脑出血CT扫描检查均有自身的特异性表现,一般在出血后的3~7 d CT扫描特异性最为明显,在这个阶段并无需采取增强扫描处理,而在病发后的16 d这种特异性表现会逐渐减轻,高密度的血肿出现向心性缩小变化,边缘逐渐模糊,在发病后的第4周开始演变成为等密度区或者低密度区,在这个阶段应该进行CT增强扫描,可发现在血肿周围发生了环状强化的变化[8-9]。
综上所述,对老年急性脑出血患者应用CT影像学检查能够了解其中线移位情况以及出血病灶所在位置,这些数据都有利于医生掌握患者病情和发展程度,及时制定对应处理手段,保障患者生命安全。
参考文献
[1]杜忠民.老年男性急性脑出血患者的CT特征及临床预后[J].中华危重症医学杂志(电子版),2017,10(2):119-121.
[2]秦雪.老年急性脑出血患者66例CT特征及临床诊断分析[J].中国医疗器械信息,2017,23(10):19-20.
[3]王鹏,车海江,冯磊,等.血清神经元特异性烯醇化酶对于老年急性脑出血患者的临床意义[J].中国临床保健杂志,2017,20(5):537-539.
[4]Lattanzi S,Cagnetti C,Provinciali L,et al.Neutrophil-to-lymphocyte ratio and neurological deterioration following acute cerebral hemorrhage[J].Oncotarget,2017,8(34):57489-57494.
[5]汤奉琼.影像学特征对预测急性期脑出血血肿扩大的研究进展[J].医学影像学杂志,2018,28(2):322-325.
[6]龚俊.分析16层螺旋CT平扫对急性脑出血临床结局预测的价值[J].世界最新医学信息文摘,2017,17(49):120.
[7]Mcdermott M,Sozener CB.Acute Blood Pressure Management in Acute Ischemic Stroke and Spontaneous Cerebral Hemorrhage[J].Current Treatment Options in Neurology,2018,20(9):39-40.
[8]Junquera L,Gallego L,de Vicente JC,et al.Bilateral parotid basal cell adenoma:an unusual case report and review of the literature[J].Oral Maxillofac Surg,2010,68(12):179,182.
[9]郭瑞.CT定位下微创穿刺血肿清除术治疗老年高血压基底节区脑出血的短期临床疗效[J].中国医疗器械信息,2017,23(17):104-105.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/22074.html