SCI论文(www.lunwensci.com):
摘要:目的解析在我院出生的窒息新生儿的相关因素,提出降低新生儿窒息发生率、提高存活新生儿生存质量应采取的措施。方法收集2013年7月至2017年8月在我院产科分娩的窒息新生儿84例,从新生儿因素、脐带因素、胎盘因素、产妇因素、产时因素这几个方面分别对每个窒息新生儿的窒息因素进行分析,计算出引起我院新生儿窒息的各种因素分别占据的比例。结果4年共分娩新生儿3514例,其中窒息新生儿共84例,窒息发生率2.39%;经分析发现新生儿窒息为综合因素所致,其中胎盘、脐带、产妇因素占首位,发生率为77.38%,胎儿、新生儿因素占第二,发生率为53.40%,母亲因素占第三,发生率为31.38%。结论引起新生儿窒息的因素多种多样,医务人员应该及早发现高危因素,加强产前保健力度,提高产前检查质量,加强产儿科合作及新生儿科人才队伍的建设,可以降低新生儿窒息率,总之,提高新生儿复苏技术是关键。
关键词:新生儿窒息;相关因素;对策
本文引用格式:李梦艳.4年新生儿窒息有关因素浅析[J].世界最新医学信息文摘,2019,19(65):36-37.
引言
新生儿窒息在新生儿疾病中占很大比例,且新生儿对缺氧耐受性差,窒息容易引起心、脑、肺、肾脏等重要脏器的功能损伤,其中又以脑损伤更为常见,严重性也更大,是导致新生儿脑瘫、智力障碍、运动障碍、视力及听力障碍甚至死亡的主要原因之一,严重威胁新生儿的生命健康,据世界卫生组织2005年的统计数字表明,每年400万新生儿死亡中约有100万死于新生儿窒息,占1/4,还有100万以上的新生儿窒息之后引起脑瘫、智力障碍或其他残疾[1-2]。为降低本地区新生儿窒息的发生率,提高窒息新生儿抢救成功率,本文就本院出生新生儿窒息相关因素加以分析,探讨降低新生儿窒息的防治措施。
1资料与方法
1.1病例来源
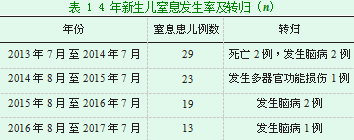
病例来源于2013年7月至2017年8月在我院产科分娩的新生儿3514例,发生新生儿窒息84例,发生率2.39%,其中轻度窒息66例,重度窒息18例。
1.2方法
新生儿窒息诊断标准:有导致窒息的高危因素,出生时有严重呼吸抑制致生后1分钟不能建立有效的自主呼吸,Apgar评分<7分,脐动脉血气分析<7.15,根据Apgar评分将窒息严重程度分为轻度窒息和重度窒息,0~3分为重度,4~7分为轻度,若生后1分钟评8~10分而数分钟后又降到7分及以下者亦属窒息[2]。采用回顾性资料分析方法对新生儿窒息相关因素进行分析。
2结果
2.1新生儿窒息发生率及转归详细情况见表1。
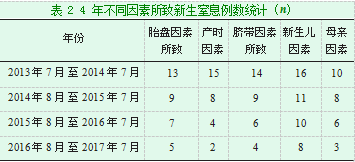
2.2不同因素所致新生窒息例数统计详细情况见表2。
2.3新生儿窒息相关因素分析
胎盘、脐带、产时因素共65例,占77.38%,以产时因素和脐带因素为主要原因;胎儿、新生儿因素占第二,发生率为53.57%(45/84);母亲因素占第三,发生率为32.14%(27/84),其中以新生儿因素和胎盘因素共同所致的窒息新生儿病情重、预后较差,4年构成比相似(注:同一病例多种因素存在)。
3讨论
3.1窒息的相关因素
窒息本质上是母体-胎儿间通过胎盘血流进行的气体交换发生急性障碍,引起胎儿发生严重的缺氧和酸中毒,由此进一步出现呼吸、循环及中枢神经等系统的抑制,是新生儿最常见的症状,是导致多器官功能损害的主要原因之一,也是围生期新生儿死亡的主要原因之一。因此,须分析总结引起窒息的高危因素,及时采取有效干预措施,以减少窒息的发生。
本组资料显示,窒息常是多因素综合的结果,以胎盘、脐带因素占首位,生后窒息常是宫内窒息的延续,大部分窒息新生儿因胎盘早剥、胎盘炎症、脐带绕颈、脐带脱垂、单脐动脉等因素在宫内即处于缺氧状态,产前患儿在宫内即有窒息的相关表现,其中主要及最为直接的表现为胎动的异常,包括胎动次数减少或增加,胎动的活动力度改变等,我地区为相对偏远、经济落后地区,很多来自农村的孕产妇缺乏产前保健的意识,往往孕期不定期产检,无法及早发现孕期存在的高危因素,更缺乏对孕期胎儿胎动的仔细观察,针对此问题,应该加强产前检查保健医务工作人员对孕产妇、尤其是高危孕产妇的管理,让她们认识到孕期保健的重要性,使其能自觉定期进行产检,以便及早发现异常因素,针对问题及时采取解决措施,产时针对高危孕产妇的产程需要特别严密监测,评估好高危因素。
导致窒息的第二位因素是新生儿因素,占53.57%,其中又以早产、低出生体重位居前两位,且发生多器官功能损伤的几率较高,在我院发生重度窒息的新生儿中,很大一部分新生儿存在严重宫内感染,尤其是早产儿,严重的宫内感染导致新生儿生后循环功能障碍,在诸多新生儿窒息因素中,新生儿因素引起的窒息儿,发生死亡、脑损伤的几率比其他因素高。
3.2降低窒息发生率的对策
(1)做好产前保健,仔细筛查评估高危因素,对高危妊娠进行专案管理,加强孕产妇保健知识的宣教,倡导孕产妇,尤其是高危孕产妇定期产检,及时发现高危因素,孕期即积极采取干预措施,如积极控制血压、血糖平稳,及时治疗阴道炎症,降低早产、低出生体重儿的发生率,对于难以避免的早产,应该采取积极措施促进胎肺成熟。
(2)加大医保政策的落实和改进,将产检的费用纳入医保报销范围,另外,对有高危因素的孕妇提前住院待产,所产生的费用由医保补贴,从而大大提高了高危孕产妇的住院率,据统计和观察,在我院出生的窒息新生儿中,发生严重窒息及窒息相关并发症的往往是急诊入院生产的新生儿,如果这部分产妇能定期产检或提前住院,这样就可以加强高危产妇的系统管理和监测,及时根据情况适时选择合适的终止妊娠方法,在一定程度上减少窒息或严重窒息的发生率,近两年来随着医保政策的改革和新医保政策的落实,我院加强了高危孕产妇的监管,新生儿窒息发生率逐年下降。
(3)加强产科、新生儿科、麻醉科医师的合作,新生儿科医师应该每周定期参加产科交班,提前了解产科所住高危孕产妇,与产科医师加强沟通协作,详细掌握高危因素,并提前讨论应对措施,做足新生儿出生时的抢救准备,对于高危因素多、窒息发生率高的新生儿,应该还需要麻醉科医师及新生儿科护士的参与,保证新生儿出生时得到各方面积极的支持,减少严重窒息的发生率,在一定程度上对新生儿出生后的恢复起到重要的作用。
(4)加强对助产人员的窒息复苏知识培训,同时最重要的是提高助产人员分娩技术,减少产时急性缺氧,严格杜绝由助产人员因素导致的窒息。
(5)对儿科及产科医护人员要进行不断的培训、复训、定期考核。院内应建立由产科、儿科医师、助产士及麻醉师组成的院内复苏领导小组,每年定期组织相关最新知识的培训、考核,将此项培训纳入医师年终考核内容,对新进科室人员加大培训和考核力度,确保新生儿出生时得到最规范的复苏技术。
(6)加强政府干预,督促医院产房的标准化、规范化建设,引进如T组合复苏器的应用,这对窒息早产儿远期预后起重要的作用。
(7)尝试开展无痛分娩技术,减少产妇生产时的疼痛,在一定程度上可以减少因产妇因素引起的新生儿窒息。
参考文献
[1]叶鸿瑁.继续深入开展我国的新生儿窒息复苏工作、降低新生儿窒息的病死率和伤残率[J].中华围产医学杂志,2011,14(3):129-131.
[2]徐易弟,陈莹,范艳卿.新生儿窒息的原因分析及预防措施[J].中国妇幼保健,2018,33(14):3219-3221.
[3]金汉珍,黄德珉,官希吉.实用新生儿学[M].3版,北京:人民卫生出版社,2004:401.
[4]吴庆波,王丽.新生儿窒息并发感染性肺炎的病原学分布及其影响因素分析[J].中国医学前沿杂志,2018,10(2):52-55.
[5]邓秀莲.产科相关高危因素致新生儿窒息的临床分析[J].中国医药指南,2017,15(4):24-25.
[6]丁晓静,张玉秀,王孝君,等.围生期高危因素对胎儿窘迫、新生儿窒息的影响[J].中国妇幼保健,2017,32(21):5397-5400.
[7]中国新生儿复苏项目专家组.新生儿复苏指南(2011年北京修订)[J].中国新生儿科杂志,2011,26(4):228.
[8]李玲,何旖.新生儿窒息相关因素分析与对策研究[J].饮食保健,2016,3(13):29-30.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/18594.html