SCI论文(www.lunwensci.com):
摘要:目的探讨如何规范产后出血的识别方法,降低严重产后出血的发生率。方法运用Pdca方法,对本院一例难治性产后出血导致子宫切除严重并发症的案例进行原因分析、并针对可控因素制定一系列措施、进行整改落实。结果整改后2017年与2018年同期相比,产后出血率及严重产后出血发生率均下降,P<0.05,有统计学意义。结论运用标准流程测量产后出血,做到早期识别并早期干预,降低了严重产后出血的发生率,避免难治性产后出血的发生。
关键词:产后出血;严重产后出血;难治性产后出血;Pdca方法;干预
本文引用格式:沈赟,傅臻.规范产后出血识别方法对严重产后出血发生率的影响[J].世界最新医学信息文摘,2019,19(60):21-23.
A Study on Effect of Standardized Identification Method of Postpartum Hemorrhage on the Incidence of Severe Postpartum Hemorrhage
SHEN Yun,FU Zhen
(Maternal and Child Health Care Center,Jiangsu Shengze Hospital,Suzhou Jiangsu 215228)
ABSTRACT:Objective To explore how to reduce the incidence of severe postpartum hemorrhage by standardized identification method of postpartum hemorrhage.Methods PDCA method was used to analyze the causes of a patient with severe complication of hysterectomy caused by refractory postpartum hemorrhage who were treated in Jiangsu Shengze Hospital.Then a series of measures were formulated aiming at controllable factors and then rectified and implemented according PDCA method.Results Compared with the same period in 2017,the incidences of both postpartum hemorrhage and severe postpartum hemorrhage decreased in 2018 after rectification.The difference was statistically significant(P<0.05).Conclusion Identification and intervention of postpartum hemorrhage as soon as possible by measuring blood loss with standardized procedure can reduce the incidence of severe postpartum hemorrhage and avoid the occurrence of refractory postpartum hemorrhage.
KEY WORDS:Postpartum hemorrhage;Severe postpartum hemorrhage;Refractory postpartum hemorrhage;PDCA method;Intervention
0引言
产后出血是指胎儿娩出后24 h内阴道分娩者出血量≥500 mL、剖宫产分娩者出血量≥1000 mL;严重产后出血是指胎儿娩出后24h内出血量≥1000 mL;难治性产后出血是指经宫缩剂、持续性子宫按摩或按压等保守措施无法止血,需要外科手术、介入治疗甚至切除子宫的严重产后出血[1]。产后出血是分娩的严重并发症,居我国产妇死亡原因首位[2]。绝大多数产后出血所导致的孕产妇死亡是可避免或创造条件可避免的,其关键在于早期诊断和正确处理[3],而出血量的准确评估,有助于产后出血的诊断,从而更早且有效地进行干预。
2017年我院发生了一例难治性产后出血导致DIC最后切除子宫,通过本案例的思考,原因分析主要是出血开始时使用目测法,对出血总量存在明显低估;当出现症状时再处理产后出血已经为时已晚,甚至已经出现DIC早期症状,不得不切除子宫。痛定思痛后2018年我们运用PDCA方法,进行了持续质量改进。
1方法
1.1组建本项目的护理研究小组,由产房护士长担任组长,科室质控、骨干成员等共6个人组成,制定计划,收集资料,进行开题报告。
1.2采用鱼骨图的原因分析法进行分析问题,主要有以下原因:①使用目测法,导致低估了实际出血量②产后出血的救治流程不完善,没有很规范救治流程图③助产士对产后出血观察不到位,持续少量出血未重视④没有统一的测量标准⑤产妇高危因素不清楚,缺乏产前规范的检查⑥工作繁忙而人员相对紧张时关注度不够。
1.3针对可控因素,确认要因。使用目测法,没有统一的测量标准;产后出血的救治流程不完善,产后观察不到位。
1.4确立目标。通过规范产后出血的识别方法,准确测量产后出血,做到早期诊断、早期干预,降低严重产后出血的发生率,避免由产后出血导致的严重并发症的发生。
1.5制定整改措施
1.5.1经过讨论,一致同意取消目测法估计产后出血量,采用容积法+称重法。称重法只要在相对严格的操作流程下,孕产妇产后出血使用称重法评估出血量的准确性时可以保证的[4]。对此制定了测量的标准流程,具体步骤:按接产规范进行铺台,娩出胎儿断脐后待羊水流尽,胎盘娩出前给予铺干净小垫单一张,并放置积血盘→协助胎盘娩出后进行宫颈内口探查,检查软产道有无损伤、血肿等→检查完成后,取下积血盆,重新铺干净大垫单一块→阴塞有尾纱布一块,进行伤口止血缝合,缝合结束后取出有尾纱布,按压宫腔积血→重新铺干净小垫单一块,进行外阴消毒→弃去第一块和最后一块垫单,取其余垫单进行称重→计算失血量=(湿重—干重)/1.05,再加上积血盘内血液量,所得出血数值,进行产时记录。
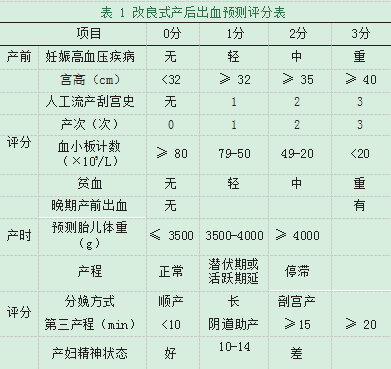
1.5.2运用改良后产后出血预测评分表[5],根据产后出血的高危因素进行量化评分,再根据量化评分结果进行规范防治,预防和控制产后出血的发生。当总分≥5分时产后出血机会增加,当总分>7分时属于高危产妇,需要密切观察随时做好应对措施[6]。
1.5.3根据最新指南,制定产后出血抢救流程,并且张贴在墙,对照流程进行产后出血的抢救,便于操作和执行。当产后出血到达400 mL的警戒线时助产士汇报医生,建立两条可靠的静脉通道,严密监测生命体征、尿量、检查血常规、凝血功能、交叉配血,积极寻找原因并处理;当出血量在500-1500 mL时达到二级急救处理,抗休克治疗及各种对症处理,如宫缩乏力给予按摩子宫、使用宫缩剂、宫腔填塞、子宫缝合术及其他血管结扎,如出现凝血功能障碍时补充凝血因子、新鲜冰冻血浆、冷沉淀、凝血酶原复合物、血小板等;当出血量达到1500 mL时除了继续抗休克和病因治疗外,呼吸管理、容量管理、DIC的治疗,使用血管活性药物、纠正酸中毒、应用抗生素,必要时子宫动脉栓塞或子宫切除术,重要脏器功能保护:心、肝、肺、肾等一系列规范有序的救治措施。
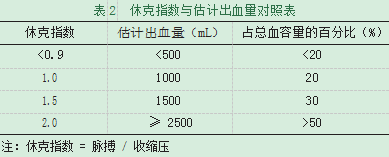
1.5.4加强助产士相关知识的培训学习,包括产后出血的早期识别、接产时产后出血量的测量流程、休克指数与估计出血量的对照及产后出血抢救流程的学习。
1.5.5进行实战型的情景应急演练,由科主任组织产科医生和助产士一起进行产后出血的情景演练,规范了产后出血救治,提高了医护抢救配合的默契度,在遇到来势凶猛的急性大出血时能有条不紊地应对,避免盲目慌乱。
1.5.6护士长加强对科内人员的培训考核及现场监督力度,并与绩效挂钩。
1.5.7把产后出血率列为产房的敏感质量指标,统计每月产后出血率并在质控会议上进行分析讨论,提出持续整改的意见。
1.6措施落实。在实施过程中也发现一些问题,如发现对产后出血风险的高危产妇,评估不到位,未做到提醒医生及早干预;产后出血的护理记录只在分娩记录中体现,不能一目了然地反映当时的出血情况,针对这一问题增加产后出血的护理记录单,详细记录产后出血情况及采取的治疗护理措施;对少数分娩于院外的产妇,产时出血无法测量,采用结合休克指数法评估出血量等,科室小组成员边找原因边落实整改,通过大家有的放矢、持续不断地整改,产后出血率呈现下降的良好态势[7]。
2结果
选取2017年1-9月808例阴道分娩产妇,年龄24-37岁,年龄均值为(30.5±2.4)岁;2018年1-9月743例阴道分娩的产妇,年龄25-37岁,年龄均值为(31.4±2.5)岁。两组间临床常规资料差异未有统计学意义(P>0.05)。使用SPSS 21.00软件对数据进行统计,计量资料采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
3讨论
3.1目前国内外文献报道产后出血发病率为5%-10%,由于临床估计的产后出血量比实际出血量低30%-50%(采用目测法),因此产后出血的实际发病率更高[8]。目测法完全结合医务人员临床实践经验去进行的,过程简单,但是缺点是极为显著的,即目测量值要远远低于实际出血量[9]。目测法存在安全隐患,因为诊断产后出血的关键在于对失血量有正确的测量和估计,错误低估将丧失抢救时机。
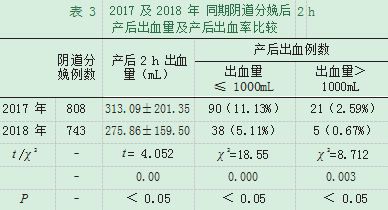
3.2表3是开展此项目后,2017年与2018年的同期相比,产后出血率在不断下降,2018年严重产后出血比2017年也明显下降,P<0.05,且均未发生严重并发症,说明持续质量改进取得了显著的成效。
3.3产后出血由于原因不同,临床表现也不尽相同,有时表现来势凶猛,有时表现为持续少量出血,后者更容易低估或不能准确评估产后出血量,必将导致诊治的延误和错误,而我院的这个案例也是属于此种类型。因此对于这种细水长流式的出血,我们观察时不能掉以轻心,要收集每一块垫布用称重法累计精确地计算出血量,当出血达到400 mL警戒线时及时汇报医生进行干预。
3.4严重产后出血的诊断不能只依靠出血量来判断,还要根据出血的速度和性状来判断[10],因此一方面提高医护人员对产后出血高危因素的认知程度,提高预测能力,另一方面加强应急演练,提高对产后出血的应急抢救能力,从而保证孕产妇的安全。
3.5当遇到分娩在院外的产妇有时送达时出现生命体征的改变,并且无法用称重法测量产后出血,此时采用休克指数法测定产后出血量更为准确,而且能够监测隐性出血,作为抢救产后失血性休克扩容的一项客观指标,具有明显优势。
3.6根据《关于实施苏州市健康市民“531”行动计划的通知》的文件精神,以及我院五大救治中心建设要求部署,目前我院已通过苏州市危重孕产妇救治中心的验收。产后出血是产科临床常见的严重并发症之一,它不仅影响产妇健康,有时甚至会危及生命,产后出血量的正确测量是产妇抢救成功的关键[11]。
参考文献
[1]刘兴会,杨慧霞.产后出血预防和处理措施评价[J].中华围产医学杂志,2013,16:449-451.
[2]谢幸,苟文丽.妇产科学[M].第8版.北京:人民卫生出版杜,2013:211-215.
[3]董悦.中华医学会妇产科学分会产科学组总结及工作展望[A].中华医学会.第八次全国妇产科学学术会议论文汇编[C].中华医学会:中华医学会,2004:2.
[4]尹倩,钟梅.再谈产后出血患者出血量的计算[J].中华产科急救电子杂志,2015,4(2):98-100.
[5]李正俭,黄伟嫦,陈慧.改良式产后出血预测评分表临床应用效果研究[J].中华护理教育2013.10(3):120.
[6]邓华艳,洪涛,贺英英,等.产后出血预测评分表在预防初产妇产后出血中的应用[J].护理研究(上旬版),2014,28(1):77-78.
[7]Le Bas A,Chandraharan E,Addei A,et al.Use of the"obstetric shock index"as an adjunct in identifying significant blood loss in patients with massive postpartum hemorrhage[J].Int J Gynaecol Obstet,2014,124(3):253-255.
[8]丰有吉,沈铿,马丁.妇产科学[M].第3版.北京:人民卫生出版社.2015:103-109.
[9]李舰.称重法测量产后出血的临床应用价值分析[J].临床医药文献杂志,2018,5(21):72.
[10] 刘宁,孙慧,尤金兰,等.目测法评估产后出血量的偏差调查[J].当代护士(下旬刊),2018,25(6):48-50.
[11] 江丽琴,周静,黄伟政.称重法、容积法、面积法、休克指数法测定产后出血量比较研究[J].中国医药导报,2014,11(1):58-61.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/17932.html