【摘要】目的:探究不同输血方法对上消化道大出血患者输血情况的影响。方法:选取2018年6月—2022年10月甘肃省武威肿瘤医院收治的90例上消化道大出血患者作为研究对象,按照随机数表法分为对照组和观察组,每组各45例。对照组采用积极输血治疗,观察组采用限制输血治疗。比较两组临床疗效、凝血功能、血液流变学、不良反应情况。结果:治疗后,两组治疗总有效率比较,观察组高于对照组,差异有统计学意义(P<0.05);治疗后,观察组各项凝血功能及血液流变学指标水平改善幅度均优于对照组,差异有统计学意义(P<0.05);观察组不良反应发生率较对照组低,差异有统计学意义(P<0.05)。结论:上消化道大出血患者采用限制输血比采用积极输血效果更佳,可实现快速止血,调节血液流变学,改善凝血功能,降低再出血和不良反应的风险,促进预后恢复。此外,通过限制输血,可以有效减少血液资源的使用。
【关键词】上消化道大出血,限制输血,积极输血,凝血功能,血液流变学指标
近年来,消化道出血发病率呈逐年上升趋势,该病发病的原因在于患者全身性疾病的累及或消化道疾病的影响,且受到消化道自身因素的影响,如肿瘤、机械性损伤、炎症、血管疾病等,均会增加消化道出血发生风险,如果患者失血量达到全身血容量的30%以上,就会发生休克甚至死亡,严重威胁患者的生命安全[1-2]。目前,输血治疗现已成为治疗消化道出血的有效手段,对改善患者预后具有重要作用。一般情况下,患者在治疗过程中需要的输血量应根据患者体内的血红蛋白(Hb)水平来确定。因此,在临床实践中,主要是通过主动输血或限制输血两种方式实现上消化道出血的治疗。然而,由于个体血液成分的差异和不同的预后风险,对该疾病治疗的有效性和预后仍有不同意见[3-4]。鉴于此,本研究选取2018年6月—2022年10月甘肃省武威肿瘤医院收治的90例上消化道大出血患者,探究不同输血方法对上消化道大出血患者输血情况的影响,现报告如下。
1资料与方法
1.1一般资料
选取2018年6月—2022年10月甘肃省武威肿瘤医院收治的90例上消化道大出血患者作为研究对象,按照随机数表法分为对照组和观察组,每组各45例。其中观察组男24例,女21例;年龄24~68岁,平均年龄(48.87±2.46)岁;体重63~79 kg,平均体重(72.59±2.61)kg;病因:消化道溃疡性13例,肝硬化19例,消化道静脉曲张5例,非静脉曲张8例。对照组男23例,女22例;年龄25~69岁,平均年龄(49.09±2.63)岁;体重62~80 kg,平均体重(73.05±2.07)kg;出血原因:消化道溃疡性15例,肝硬化17例,消化道静脉曲张6例,非静脉曲张7例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。纳入标准:(1)符合临床上消化道出血诊断标准;(2)年龄≥18岁,首次发病;(3)均在我院行输血治疗,符合输血指征;(4)发病时间≤12 h;(5)病例资料完善。排除标准:(1)伴长期慢性出血,(2)外周血管病变,(3)少量胃肠道出血,(4)近期接受过手术治疗,(5)伴有凝血功能异常或免疫性疾病,(6)患严重精神障碍且无法沟通,(7)伴有其他系统严重感染性疾病,依从性差,中途退出。患者均已签署知情同意书,且该研究已经医学伦理委员会批准。
1.2方法
两组均密切监测其生命体征、出血量,并接受留置胃导管、洗胃和止血等对症治疗。其中对照组选用积极输血治疗:测量出本组Hb<90 g/L时,立即输注与机体出血量同等量的血浆、红细胞悬浮液等血液制品,直到患者的Hb含量增加到90~110 g/L。然后,以4 000 mL/d的速率给患者静脉注射晶体补液,血浆和红细胞悬液的输注量占估计失血量的100%。观察组采用限制输血治疗:同样测量本组患者体内Hb含量,当其<70 g/L时,方输注血浆、红细胞悬浮液等血液制品,输注量应严格控制在失血量的30%~50%,Hb保持70~90 g/L后给予适量的晶体液体输注。
1.3观察指标及评价标准
(1)两组临床疗效比较:出血症状彻底消失,各项生命体征指标趋于正常,消化内镜检查结果提示无异常即为显效;出血症状明显缓解,各项生命体征指标有所好转,消化内镜检查结果提示有所改善即为有效;出血症状、各项生命体征指标均无好转,甚至加剧即为无效。总有效率=(总例数-无效例数)/总例数×100%。
(2)两组凝血功能指标比较:采集两组患者治疗前后静脉血,3 000 r/min,离心10 min,半径10 cm获取上层血清,分别采用自动血凝仪(日本希森美康CS-2400型)检测两组患者凝血功能指标[活化部分凝血活酶时间(APTT)、凝血酶原时间(PT)、凝血酶时间(TT)、纤维蛋白原(FIB)]水平值变化情况。
(3)两组血液流变学指标比较:以晨起空腹为时机,抽取患者治疗前后肘静脉血。选用自动血流变仪(普利生LBY-N7500B型)检测红细胞体积、血浆粘度、全血粘度等血液流变学指标。
(4)两组不良反应发生率比较:分别观察并记录下两组治疗后出现的不良事件。
1.4统计学处理
采用SPSS 22.0软件进行统计分析。计量资料以均数±标准差(x-±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2结果
2.1两组临床疗效比较
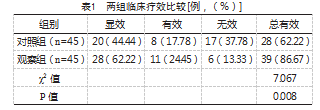
观察组治疗总有效率较对照组高,差异有统计学意义(P<0.05),见表1。
2.2两组治疗前后凝血功能指标比较
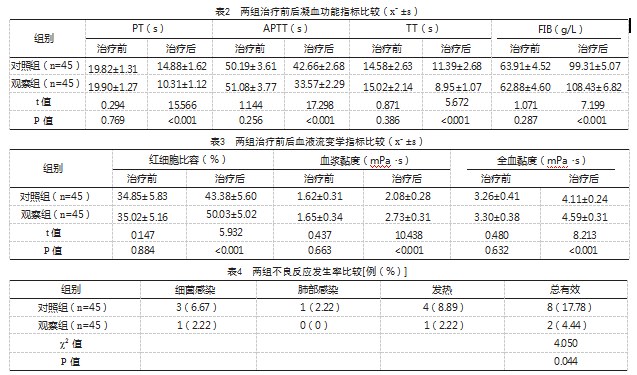
治疗后,两组凝血功能指标比较,观察组各项凝血功能指标水平改善幅度优于对照组,差异有统计学意义(P<0.05),见表2。
2.3两组治疗前后血液流变学指标比较
治疗后,观察组各项血液流变学指标水平改善幅度优于对照组,差异有统计学意义(P<0.05),见表3。
2.4两组不良反应发生率比较
观察组不良反应发生率较对照组低,差异有统计学意义(P<0.05),见表4。
3讨论
消化道大出血具有病情急、病情危重等特点,数小时内消化道出血量达到1 000mL以上或循环血容量的20%为大出血。其病因很多,常见的有消化性溃疡、急性胃黏膜损伤、食管癌、食管胃底静脉曲张及胃癌等,死亡率可高达35%,50%的患者会有再出血的可能。同时,由于其起病急、凶兆不详、病因不明、变化迅速,当患者出现明显的上消化道出血时,可在短时间内导致血压下降、凝血功能障碍,如不及时治疗,极易导致外周循环衰竭,甚至休克死亡[5-6]。输血疗法可通过注入各式血制品补充大出血患者缺失的血容量,可有效纠正休克状态,改善机体血液循环的衰弱现象,恢复机体正常凝血功能,防止异常失血引起更严重的失血性休克,从而减少并发症,降低病死率[7]。因此,为了有效纠正患者的失血,实施输血治疗是一项非常有效的应急措施。然而,临床研究表明,输血治疗虽可迅速补充机体缺失的血容量,恢复血液灌注,调节缺氧状态,但其引起的不良事件也不容小觑。因此,研究如何科学有效地为患者输血具有积极意义[8-9]。
积极输血是既往临床上所选用的治疗手段,其将Hb浓度<90 g/L视作输血的时机,有利于患者在出血早期获得充足的血液补充,进而实现对症状的有效控制。然而,随着近年来有关研究的持续深入,不少学者发现过早的大量输血可能难以确保关键脏器的灌注,且有引发体内输血功能障碍的风险,患者血压升高,血管收缩功能障碍,止血时间延长,易引起输血不良反应。大部分患者在采取积极输血治疗后普遍无上消化道活动性出血现象,然而尽管患者血压获得有效控制,仍存在上消化道活跃性出血复发风险[10-11]。近年来,随着医学研究的不断探索,限制输血模式限制了输血量,只有在患者Hb浓度<70 g/L时才能开始输血,既维持了机体的基本血液需求,又减少了血液资源的浪费,对纠正贫血、出血性外周循环障碍、休克等无不良反应,甚至可以在短时间内实现止血,从而最大限度地降低了死亡率。其改善血液循环、纠正贫血症状的效果不亚于积极输血模式[12]。本研究结果发现,在治疗总有效率以及凝血功能、血液流变学指标改善方面,观察组均优于对照组。提示了限制输血治疗上消化道大出血的效果优于积极输血,可以更有效纠正凝血功能和血液流变指标,减少不良事件发生。分析其原因为,上消化道出血发生时,患者体内体液分布会出现异常改变,且随着失血量的增加,可能导致毛细血管静脉端压的异常降低,并促进组织液以及细胞外液向血管的输送,进而引起血液浓度降低,导致体内红细胞体积减少,从而导致早期活动性出血获得彻底控制前,大量低温血制品会对凝血因子以及血小板活性造成不同程度的抑制[13]。
限制性输血与开放性输血的差异主要涵盖输血时机与血液补充剂量两个方面。前者往往是在Hb水平较低时启动治疗,保证了患者可获得足够的氧供与血供,同时有效避免了非必要的输血,进而有利于患者自我修复以及机体调节能力的激活,最终获得较理想的止血效果,同时改善了机体凝血功能[14]。另有研究[15]发现,当人体失血量不足1 000mL时,组织间液转移至毛细血管内部的速度显著增加,从而在24~48 h内自动恢复失血量,无需输血。当大出血患者的血容量突然减少时,体内的间质液会迅速转移到血管中,以补充缺失的血容量,理论上这段时间不需要进一步输血,输血不当可能会给患者带来不良后果。但当患者失血超过1 000 mL时,仅靠转移间质液不能完全补偿。因此,应根据患者的Hb和血压水平确定是否需要输血治疗,并根据检查指标调整患者所需输血量,以确保能及时有效地补充患者的血容量,避免因过度输血导致等不良事件的再次发生[16]。此外,限制输血可改善凝血指数,降低PT、APTT及TT水平,提高机体纤维蛋白原值,有效促使大出血患者身体进行自我纠正,恢复体内血液正常循环,纠正因上消化道大量出血产生的休克症状。另限制输血可有效控制输血量,避免因过量输血而造成凝血功能障碍,避免凝血因子过度稀释,降低了由于凝血功能降低而导致的再出血风险,随着现代医用血液消费量的增加,我国医用血液资源相对匮乏,而限制输血可以更好地达到开源节流的目的,从源头上减少用血,缓解血源短缺,也可以降低疾病传播的风险。
综上所述,上消化道大出血患者采用限制输血比采用积极输血效果更佳,可实现快速止血,调节血液流变学,改善凝血功能,降低再出血和不良反应的风险,促进预后恢复。此外,通过限制输血,可以有效减少血液资源的使用。
参考文献
[1]但汉容.646例上消化道出血临床特征分析[J].临床消化病杂志,2021,33(6):442-444.
[2]杜小芳,何旭.不同年龄上消化道出血的临床特征及其危险因素比较分析[J].内蒙古医学院学报,2021,43(1):62-64,81.
[3]张峥勤,邱昌凤,李敏.消化道大出血中成分输血的应用效果观察[J].贵州医药,2020,44(12):1971-1972.
[4]黄伟,齐峰,高莉莉,等.限制性输血与开放性输血对急性上消化道出血患者凝血功能,血液流变学及预后的影响[J].现代生物医学进展,2020,20(22):4382-4386.
[5]王*军.急性上消化道出血的诊断与治疗新进展[J].中国中西医结合急救杂志,2021,28(1):125-127.
[6]杨丽.急性上消化道大出血介入治疗现状[J].四川大学学报:医学版,2022,53(3):361-366.
[7]田雪,孔玉洁,练正秋,等.急性上消化道出血患者输血策略的研究进展[J].中国输血杂志,2020,33(5):539-542.
[8]雒智军,聂虎.冠心病合并消化道出血的输血策略研究进展[J].成都医学院学报,2019,14(3):407-410.
[9]杜垚强,徐怡琳,杨叶晓青,等.上消化道出血患者TEG评估及输血预测模型分析[J].中国输血杂志,2021,34(11):1202-1206.
[10]马啸龙,巴维,杨楠,等.限制性输血与开放性输血对多节段腰椎管狭窄手术患者的影响[J].北京医学,2021,43(8):800-803.
[11]殷茵,陈恒,许晓红.产后大出血患者不同输血治疗方案的相关研究[J].长春中医药大学学报,2020,36(4):745-748.
[12]邓海艳,李娟,张冰.双管双输法在急性上消化道出血患者血容量补充中的应用效果观察[J].临床急诊杂志,2020,21(1):87-91.
[13]汪伟,温巧生.凝血功能指标与肝硬化患者肝储备功能及上消化道大出血的关系[J].医学研究生学报,2022,35(4):388-393.
[14]方静,胡继军,马春梅,等.急性上消化道出血患者不同输血策略的输血疗效评估[J].临床血液学杂志:输血与检验,2019,32(8):641-644.
[15]李书云,郭庆涛,李明明,等.凝血功能指标与肝硬化患者肝脏储备功能及上消化道出血的关系分析[J].湖南师范大学学报(医学版),2021,18(4):86-89.
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/82670.html