[摘要]目的研究液基薄层细胞学(Thinprep-Cytologic Test,TCT)检测联合人乳头瘤病者(Human Papillomavi⁃rus,HPV)检测对宫颈癌的诊断价值。方法选取2022年1月—2023年10月淄博市妇幼保健院新院区检验科的100例疑似宫颈癌前病变患者为研究对象,均实施HPV检测、TCT以及联合检测,以阴道镜下取宫颈活检病理诊断结果为金标准,分析上述单一及联合检测的阳性率以及诊断价值。结果100例受检者中,HPV检查阳性检出率为20.00%,TCT阳性检出率为27.00%,TCT+HPV阳性检出率为35.00%;TCT+HPV的准确度(96.00%)、灵敏度(91.89%)高于TCT和HPV,差异有统计学意义(χ2=8.000、15.457、7.974、18.231,P均<0.05)。结论TCT+HPV具有较高的特异度、灵敏度及准确度,在宫颈癌诊断中具有积极意义。
[关键词]液基薄层细胞学检测,人乳头瘤病毒检测,宫颈癌,联合诊断,阳性率,灵敏度,准确度
宫颈癌是临床常见恶性肿瘤之一,发病率较高,数据研究结果显示其发病率仅次于乳腺癌[1]。近年来,疾病发作率逐渐呈年轻化趋势发展,对患者健康、生活以及生命安全等均产生不同程度的消极影响。宫颈癌的主要发病原因与高危HPV的持续感染之间存在直接相关关系[2]。宫颈上皮内瘤变(Ⅰ级、Ⅱ级、Ⅲ级)发展为原位癌一般需要10~20年左右。研究表示,宫颈上皮内瘤变的分级越高,其发展为浸润性宫颈癌的概率越大[3]。因此,临床应重视疾病的早期诊断及治疗。有效诊断是临床治疗的前提,目前,临床常用的筛查宫颈病变技术是超薄液基细胞筛查。然而,单独使用液基薄层细胞学(Thinprep-Cytologic Test,TCT)检测联合人乳头瘤病毒(Human Papillomavirus,HPV)基因检测准确性相对较低,容易误诊或漏诊[4]。基于此,本文以2022年1月—2023年10月淄博市妇幼保健院新院区检验科共计100例疑似宫颈癌前病变患者为例,对HPV检测、TCT以及联合检测的诊断价值进行对比,现报道如下。
1资料与方法
1.1一般资料
选取本院检验科的100例疑似宫颈癌前病变患者为研究对象,金标准为阴道镜下取宫颈活检病理,对HPV检测、TCT以及联合检测进行对比。100例患者年龄20~60岁,平均(40.17±2.31)岁;已婚62例,未婚38例;受教育程度:小学及以下、初中、高中及以上分别为10例、18例、72例。本研究通过淄博市妇幼保健院伦理委员会批准。
1.2纳入与排除标准
纳入标准:疑似宫颈癌前病变患者;签署书面知情同意书;病史资料齐全,且有明确病理组织结果;有性生活史,非经期;能够与医护人员进行正常沟通。
排除标准:感觉、精神或认知障碍者;取材3 d内有性交、阴道用药史者;急性生殖系统感染性疾病者;对本次研究的依从性较低者;重要脏器功能障碍者;子宫切除术史者;合并全身肿瘤或盆腹腔包块者;盆腔照射史及宫颈治疗史者;对本次诊断措施存在禁忌证者;妊娠期女性;自身免疫性疾病者;病史资料不完整者。
1.3方法
TCT检查前需注意时间选择在非月经期,24 h内无性行为,近3 d无阴道冲洗或放药。使用专用取样刷对宫颈病变可疑区域取样。将收集器的可拆卸刷头放置在存储溶液中,选择新柏式2000全自动制膜机,进行程序化处理。在检查过程中,将液体细胞塑料取样刷置于患者宫颈内,顺时针旋转5~8圈,从宫颈外开口和宫颈管处收集脱落细胞。然后将这些细胞储存在液体细胞中,并将标本切片。首先,用95%的酒精固定标本,然后进行巴氏消毒。以细胞学诊断分类标准(2001年国际癌症协会推荐)分级标准作为评价标准,对染色结果进行评价。
HPV检查:采用最新的检测技术—基因芯片法,将一次性取样器插入宫颈管,顺时针旋转取样5~8次。提取的宫颈分泌物然后储存在一种特殊的保存溶液中,用于高风险人乳头瘤病毒的遗传获取。对疑似患者经阴道镜观察宫颈,进行组织病理学检查,对异常部位进行组织活检,区分活检性质。HPV值不超过1为阴性,超过1为阳性。
阴道镜下取宫颈活检病理(作为金标准):用阴道镜检查宫颈,将可疑部位送病理化验。使用窥器暴露阴道、宫颈,在宫颈约20 cm处放置阴道镜,做醋酸白试验、碘试验,放大组织后确定可疑病变组织部位,并用活检钳取适量组织送病理化验。
1.4观察指标
计算不同诊断措施的宫颈癌阳性检出率;TCT、HPV检测及联合检测诊断价值:准确度=(真阳性例数+真阴性例数)/总例数×100%,灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%,特异度=真阴性例数/(真阴性例数+假阳性例数)×100%。
1.5统计方法
采用SPSS 26.0统计学软件分析数据,诊断效能值为计数资料,用例数(n)和率(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2结果
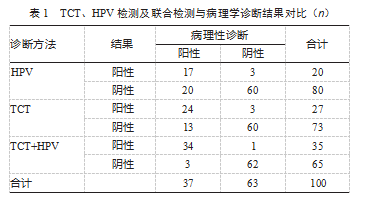
2.1 TCT、HPV检测及联合检测与病理学诊断结果对比
100例受检者中,HPV检查阳性检出率为20.00%,TCT为27.00%,TCT+HPV为35.00%。病理学诊断结果显示宫颈活检异常患者37例。见表1。
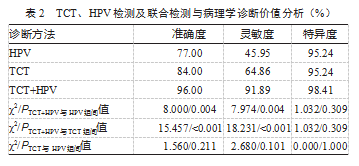
2.2 TCT、HPV检测及联合检测诊断效能对比
TCT+HPV准确度、灵敏度高于HPV、TCT,差异有统计学意义(P均<0.05);TCT、HPV检测及联合检测的特异度对比,差异无统计学意义(P>0.05)。见表2。
3讨论
近年来,在多种因素影响下,宫颈癌发病率呈上升趋势[5]。目前,临床上关于疾病诊断金标准为病理检查,尽管对疾病检出具有积极意义,但作为一种侵入性检查,会对患者机体健康产生消极影响,在一定程度上限制其广泛应用[6]。以往疾病筛查目标的实施是实现疾病的早期诊断,目前,已经转向高级别宫颈上皮内瘤变的早期诊断,并实施有效治疗[7]。
宫颈癌与癌前病变之间存在直接相关关系,早期发现癌前病变,对疾病预防及控制具有积极意义,是疾病防治的主要措施[8]。随着TCT检测技术的发展,其诊断价值逐渐显现,在临床的应用更加广泛,在一定程度上降低了细胞学筛查的假阴性率[9-10]。对样品进行系统的处理可以实现对宫颈脱落细胞的采集和制作,在实际操作过程中,需严格按照工艺流程进行,最大限度地降低相关因素的影响,提升诊断准确率[11]。除此之外,相关研究结果显示,TCT诊断性生活规律成年女性的阳性率约为6.2%~7.7%[12]。
本研究发现,100例受检者中,HPV检查阳性检出率为20.00%。临床研究结果显示,TCT阳性率与宫颈病变程度之间存在直接相关关系,宫颈癌的TCT阳性率较高。通过该分析可以看出,TCT筛查对宫颈病变严重程度的分析有积极意义,但TCT筛查宫颈癌前病变存在局限性,提示临床上关于其筛查癌前病变的准确性需进一步进行分析,表明取样过程中黏液、血液过多、涂片染色深、鳞状细胞丢失是导致其筛查局限性的主要因素之一[13]。除此之外,检查过程中,一小部分使用免疫抑制剂干扰细胞学筛查结果,影响疾病准确诊断,增加漏诊及误诊率[14]。因此,需重视对相关工作人员专业知识提升,选择经验丰富的细胞学检测人员,为后续治疗提供科学依据[15]。除此之外,已有研究证实,持续感染高危HPV是疾病发生发展的必要因素[16]。目前,可以将其作为疾病高危人群筛查的首选措施之一,利用化学发光放大,将试管法改进为96孔板法,捕获抗体信号,成本更低,适用于大样本筛选。
早期发现宫颈癌前病变可以指导疾病的早期治疗,对疾病治疗及预后均具促进作用。临床常用的检查方法包括TCT和HPV检测,但通过本文分析可以看出,上述实施措施单一检查效果不理想,准确率较低[17]。TCT联合HPV检测后,阳性率显著提升,因此,可以将其作为筛查高危人群宫颈病变的初步方法,并作为首选方法广泛推广,为宫颈病变早期诊断提供重要参考依据,提高宫颈病变检出率。本文中,HPV检查的准确度、灵敏度、特异度分别为77.00%、45.95%、95.24%,TCT+HPV分别为96.00%、91.89%、98.41%。姚小艳等[18]研究中表示,HPV联合TCT诊断宫颈病变准确度为63.35%、特异度为64.05%、灵敏度为97.35%,HPV诊断分别为58.38%、46.49%、61.06%。该研究与本文一致性较高。
综上所述,TCT+HPV检测的诊断价值较高,可以对患者病情状况进行分析。
[参考文献]
[1]叶蕾,石海燕,姚晔丽,等.TCT和高危型HPV检测在子宫颈原位腺癌诊断中的临床价值[J].中华妇产科杂志,2021,56(3):212-215.
[2]李营营,孟爽,厉英,等.高危型人乳头瘤病毒-DNA检测联合液基薄层细胞学检查宫颈病变的临床应用[J].上海预防医学,2023,35(1):47-50.
[3]李婷婷,王翠峰.高危型人乳头瘤病毒联合宫颈液基薄层细胞学检测在宫颈上皮内瘤变筛查中的应用价值[J].中国全科医学,2021,24(9):1106-1110.
[4]黑江荣,解雁飞,张利平.人乳头瘤状病毒检测与分型在宫颈癌筛查及治疗中的意义[J].中国肿瘤临床与康复,2021,28(11):1326-1329.
[5]杨磊,刘德佩,王芳芳.高危型人乳头瘤病毒分型和液基薄层细胞学检查在宫颈癌前病变和宫颈癌筛查中的应用价值[J].临床与病理杂志,2023,43(6):1150-1156.
[6]金小坤.HPV试剂盒与宫颈液基薄层细胞学检查法在宫颈癌和癌前病变早期筛查中的应用效果比较[J].
[7]李帆,郝崔培.HPV分型检查配合TCT检测在宫颈病变早期筛查效果[J].中国计划生育学杂志,2021,29(5):1069-1071,1076.
[8]张桂萍.TCT、高危HPV分型检测联合阴道镜检查在宫颈癌筛查中的应用价值分析[J].中华养生保健,2023,41(1):158-161.
[9]杨耀湘,梁颜笑,王小拍.不同年龄段女性液基薄层细胞学、高危型人乳头瘤病毒分型检测及DNA倍体分析在宫颈癌筛查中的作用[J].中外医疗,2021,40(27):5-8,12.
[10]廖荣誉,林永恩,吴有春,等.TCT联合HPV基因分型检测在筛查宫颈癌病变中的临床意义[J].中国医药科学,2021,11(13):130-133.
[11]沈诚,罗秀霞.东莞地区女性健康体检者HPV感染率、亚型分布特点及TCT筛查结果分析[J].海南医学,2023,34(20):2981-2985.
[12]吴艳,王瑾,解浩然,等.高危型HPV分型、TCT、P16/Ki-67双染在宫颈癌筛查中的价值[J].中国计划生育学杂志,2022,30(12):2875-2879.
[13]顾雨佳,陈妍雯,孙桂芹.高危型HPVE6/E7mRNA、TCT单独检测和分子细胞联合检测在宫颈病变筛查中的应用[J].浙江临床医学,2023,25(7):1061-1063.
[14]郭星,陈惠荣.液基薄层细胞学联合人乳头状瘤病毒-脱氧核糖核酸诊断宫颈病变的临床价值探讨[J].中国基层医药,2022,29(7):1079-1082.
[15]龙玉惠,杨娇娥.人乳头瘤病毒DNA分型检测宫颈液基薄层细胞学检查及阴道镜活检组织病理学检查在宫颈癌筛查中的应用价值[J].中国妇幼保健,2021,36(10):2419-2421.
[16]张茗,金东玲,李广慧,等.人乳头瘤病毒E6/E7mRNA检测在小于30岁宫颈癌筛查中的临床分析[J].中国医师进修杂志,2022,45(11):1046-1049.
[17]李娜,张改花,李娇,等.HPVL1壳蛋白联合HR-HPV分型、TCT检测对宫颈癌前病变及宫颈癌的诊断价值分析[J].中国妇产科临床杂志,2022,23(1):12-14.
[18]姚小艳,周芳芳,马为为.HPV基因分型联合TCT筛查宫颈病变的价值分析[J].河北医学,2021,27(2):222-227.
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/79301.html