SCI论文(www.lunwensci.com)
摘要:目的 探讨活化部分凝血活酶时间( APTT ) 、凝血酶时间( TT ) 水平与感染性休克合并急性肾损伤患者治疗效果的相关性。 方法 回顾性分析 2019 年 4 月至 2022 年 4 月泰州市姜堰中医院收治的 60 例感染性休克合并急性肾损伤患者的临床资料,将其作为肾 损伤组, 将肾损伤组患者按治疗后 28 d 生存情况分为存活组( 42 例) 及死亡组( 18 例) ; 另回顾性分析同期收治的单纯感染性休克患 者 50 例,将其作为感染组。比较肾损伤组和感染组患者入重症加强护理病房( ICU )后即刻血压值 [ 收缩压( SBP )和舒张压( DBP ) ] 及患者急性生理功能和慢性健康状况评分系统Ⅱ( APACHE Ⅱ)评分、序贯器官衰竭评分( SOFA ) 、超敏 -C 反应蛋白(hs-CRP )、 降钙素原( PCT )、 APTT 、TT 水平;比较存活组和死亡组患者 hs-CRP 、PCT 、APTT 、TT 水平;通过受试者工作特征曲线( ROC ) 分析 hs-CRP 、PCT 、APTT 、TT 对感染性休克合并急性肾损伤预后的诊断价值。结果 肾损伤组患者 SBP 、DBP 水平均低于感染组, APACHE Ⅱ评分、 SOFA 均高于感染组;肾损伤组患者血清 PCT 、hs-CRP 水平均高于感染组, APTT 、TT 均长于感染组;死亡组患者血 清 PCT 、hs-CRP 水平均高于存活组, APTT 、TT 均长于存活组; APTT 、TT 、PCT 、hs-CRP 的 ROC 曲线下面积( AUC )依次降低,凝 血指标 APTT 和 TT 的诊断价值高于炎症指标 PCT 、hs-CRP (均 P<0.05 )。 结论 感染性休克合并急性肾损伤患者炎症因子和凝血功能 异常明显,且与患者治疗效果密切相关,凝血功能指标检测对患者预后具有重要的预测价值。
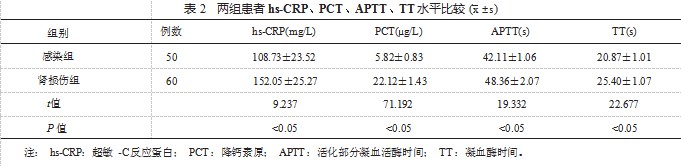
关键词:活化部分凝血活酶时间,凝血酶时间,感染性休克,急性肾损伤
感染性休克亦称脓毒症休克,是重症加强护理病房 ( ICU)常见的重症疾病之一,是指严重感染导致的低血 压持续存在,经充分的液体复苏难以纠正的急性循环衰 竭,易累及多器官功能障碍,其中急性肾损伤是感染性休 克患者较为严重的并发症之一,可能是肾脏缺血及血流不 稳定所致,是致患者死亡的主要原因。严重感染时机体 会产生大量炎症介质,从而损害血管内皮,激活凝血系 统,凝血功能持续激活,或微血栓形成,均会加重肾脏损 伤 [1] 。超敏 -C 反应蛋白(hs-CRP)、降钙素原(PCT)为 临床常见的感染标志物,是反映机体炎症状态的敏感标 志物,其升高幅度与感染的程度呈正相关;活化部分凝血 活酶时间(APTT)是筛查机体内源性凝血因子的主要指 标,凝血酶时间(TT)是筛查机体外源性凝血因子的主要 指标,两者可评价机体凝血功能,对预测疾病程度具有 重要意义 [2-3]。但凝血功能在预测疾病治疗效果方面,临 床缺乏报道。基于此,本研究旨在分析 APTT、TT 与感 染性休克合并急性肾损伤患者治疗效果的关系,现报道 如下。
1 资料与方法
1.1 一般资料 回顾性分析 2019 年 4 月至 2022 年 4 月 泰州市姜堰中医院收治的 60 例感染性休克合并急性肾损 伤患者的临床资料,将其作为肾损伤组;另回顾性分析 同期收治的单纯感染性休克患者 50 例,将其作为感染 组。感染组患者中男性 26 例,女性 24 例;年龄 35~68 岁,平均(53.08±2.64 )岁;感染性休克病因:肺部感 染 18 例,腹部感染 15 例,尿路感染 6 例,其他感染 11 例;合并症:高血压 24 例,糖尿病 18 例,心血管疾病6 例,无合并症 8 例。肾损伤组患者中男性 32 例,女性28 例;年龄 35~68 岁,平均(52.39±2.57 )岁; 感染性 休克病因:肺部感染 24 例,腹部感染 18 例,尿路感染5 例,其他感染 13 例;合并症:高血压 28 例,糖尿病22 例,心血管疾病 5 例,无合并症 10 例。对比两组患者 一般资料,差异无统计学意义(P>0.05),可实施组间对比。纳入标准:所有患者均符合《中国急诊感染性休克 临床实践指南》[4] 中感染性休克的诊断标准;肾损伤组患 者同时符合 48 h 内血肌酐(Scr)上升≥26.5 µmol/L;或 连续 6 h 尿量 <0.5 mL/ (kg ·h) [5] ;血培养结果显示有致 病菌;感染前无肾脏疾病者等。排除标准:伴严重创伤、 急性心脑血管疾病等危急重症者;伴有恶性肿瘤、严重 出血事件者;伴原发性血液系统疾病者;近期服用影响 凝血功能药物者等。本研究经院内医学伦理委员会审核 批准。
1.2 治疗方法 参照《中国急诊感染性休克临床实践指 南》[4] 和《KDIGO 急性肾损伤临床实践指南》 [5] 中的相关治疗标准对感染性休克与急性肾损伤患者进行治疗,包括 抗感染、容量复苏、器官支持、营养支持、调节水与电解 质紊乱等,应用血管活性药物,并给予患者连续性肾脏替 代治疗等,并观察 28 d。
1.3 观察指标 ①比较两组患者入 ICU 后即刻血压值及患 者急性生理功能和慢性健康状况评分系统Ⅱ(APACHE Ⅱ) 评分 [6] 、序贯器官衰竭评分(SOFA ) [7] ,采用医用全自 动上臂式电子血压计(深圳星脉医疗仪器有限公司,型 号:DBP - 01 )测定血压,包括收缩压( SBP )和舒张压 ( DBP );APACHE Ⅱ总分 71 分,15 分以上为重症,分值越 高表明患者病情越严重,预后越差; SOFA 总分 0~24 分, 分值越高表明器官衰竭越严重。②比较两组患者 hs-CRP 、 PCT、APTT、TT 水平,采集两组患者入院后静脉血 6 mL , 分成两份,其中一份以 3 000 r/min 离心 10 min,分离血 清,采用酶联免疫吸附实验法测定血清 hs-CRP 水平(酶 联免疫试剂盒由上海酶联生物科技有限公司提供),采用 电化学发光法检测血清 PCT 水平(化学发光法试剂盒由 南京信帆生物技术有限公司提供),由同一批检验人员严 格按照说明书操作步骤进行;另一份血样置入枸橼酸钠 抗凝管内,以 3 000 r/min 离心 5 min,分离血浆,采用 全自动血凝仪(日本希森美康,型号:CA1500 型)测定 APTT、TT 水平。③将肾损伤组患者按治疗后 28 d 生存情 况分为存活组及死亡组(包括患者 28 d 院内死亡及不可 逆性器官衰竭自动出院患者),其中存活组 42 例,死亡 组 18 例。比较两组患者血清 hs-CRP、PCT 及血浆 APTT 、 TT 水平。④采用受试者工作特征( ROC )曲线, 分析 hs-CRP、PCT、APTT、TT 对感染性休克合并急性肾损伤预 后的诊断价值。
1.4 统计学方法 采用 SPSS 20.0 统计学软件分析数据, 计数资料以 [ 例(%)] 表示,采用 χ2 检验;计量资料均 首先进行正态性和方差齐性检验,若检验符合正态分布 且方差齐则以 ( x ±s) 表示,两组间比较行 t 检验;通过 ROC 曲线分析 hs-CRP、PCT、APTT、TT 对感染性休克合并 急性肾损伤预后的诊断价值。以P<0.05 为差异有统计学 意义。
2 结果
2.1 两组患者血压、APACHE Ⅱ评分、SOFA 比较 肾损 伤组患者 SBP、DBP 水平均低于感染组,APACHE Ⅱ评分、 SOFA 均高于感染组,差异均有统计学意义(均 P<0.05 ), 见表 1.
2.2 两组患者 hs-CRP、PCT、APTT、TT 水平比较 肾损 伤组患者血清 hs-CRP、PCT 水平均高于感染组,APTT、TT 均长于感染组,差异均有统计学意义(均 P<0 .05 ),见 表 2.
2.3 存活组及死亡组患者 hs-CRP、PCT、APTT、TT 水 平比较 死亡组患者血清 hs-CRP、PCT 水平均高于存活 组,APTT、TT 均长于存活组,差异均有统计学意义(均 P<0.05),见表 3.
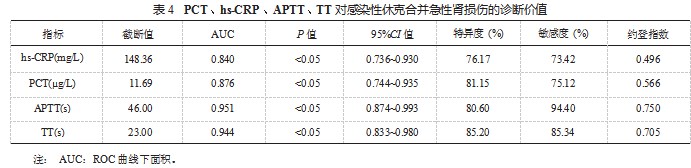
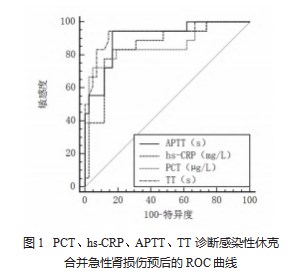
2.4 PCT、hs-CRP、APTT、TT 对感染性休克合并急性肾 损伤的诊断价值 APTT、TT、PCT、hs-CRP 诊断感染性休 克合并急性肾损伤的 ROC 曲线下面积(AUC)依次降低, 凝血指标 APTT、TT 的诊断价值均高于炎症指标 PCT、 hs -CRP,差异均有统计学意义(均 P<0 .05 ),见表 4、 图 1.
3 讨论
目前,有关感染性休克并发急性肾损伤的具体发病机 制尚未完全明确,多认为感染性休克发生、发展过程中存在的全身炎症反应失调、容量不足等因素会导致机体血流动 力学不稳定,造成肾脏灌注不足,致使肾小管缺血、缺氧 坏死,因而增加急性肾损伤的发生风险。也有研究认为, 免疫机制、凝血功能紊乱及炎症级联反应间复杂的相互作 用会引起内皮细胞功能受损,形成局部微血栓,导致微血 管功能异常,这种复杂的相互作用在感染性休克合并急性 肾损伤的发生和进展中也同样发挥了重要的作用 [8]。
当感染性休克患者合并急性肾损伤后,血流动力学不 稳,肾脏缺血等因素,极易诱发血管收缩,并会加重肾脏 缺血,促使机体血压降低;同时全身血流动力学不稳,全 身血管阻力增加,进而会降低血压水平。APACHE Ⅱ评 分、 SOFA 是评估患者预后的常用指标,APACHE Ⅱ用于 预测病死率,变量包括体温、心率、呼吸、氧合程度、器 官功能等,SOFA 用于评估器官功能障碍的严重程度,变 量包括心血管、肾、肝、凝血功能等;APACHE Ⅱ评分和 SOFA 分值过高可提示患者肾脏生理功能下降,肾脏相应 结构发生改变,肾基膜增厚,诱使肾小管上皮细胞发生萎 缩,最终导致肾功能损害,且分值越高,患者肾功能损害 程度越严重,预后越差 [9] 。本研究结果显示,肾损伤组患 者 SBP、DBP 水平均低于感染组, APACHE Ⅱ评分、 SOFA 均高于感染组,表明感染性休克合并急性肾损伤患者身体 血压低,健康状态差,器官衰竭程度明显,因此及时对该 类患者进行诊治具有重要意义。
炎症系统与凝血系统病理变化是感染性休克发生的重 要组成部分,两者错综复杂且相互作用,炎症细胞和炎症 因子可激活凝血级联反应,抑制体内抗凝机制及纤溶系统 活性,从而影响机体的凝血功能,而凝血系统异常生成的 纤维蛋白单体也可以促进炎症细胞的趋化、增殖和分泌, 并不断堆积在血管内皮细胞,导致血管内皮功能损伤,两 者共同促进疾病的发生和发展 [10] 。hs-CRP 属于急性时相 蛋白之一,在组织受到损伤或体内出现感染时,肝细胞会 大量合成 hs-CRP,帮助清除损伤、坏死、凋亡的组织细 胞与病原体;PCT 是降钙素的前肽物质,当机体发生感 染时,其水平会显著升高,能够反映机体炎症反应活跃程 度, 其水平越高, 患者发生急性肾损伤的概率也越高 [11] 。 hs-CRP、PCT 是反映机体炎症程度的重要指标, 因感染性 休克主要是因病原菌侵入而形成,患者普遍存在较高的炎 症状态,而且当病情加重时,会累及脏器器官,使机体炎 症程度加剧。
APTT 是一种反映机体内源性凝血系统的重要指标, 可有效筛选出机体第一阶段凝血因子的活性,如Ⅷ、Ⅸ、 Ⅺ等凝血因子,当机体 APTT 延长,表明机体凝血因子缺 陷,内源性凝血功能异常;TT 是指当血浆内添加凝血酶 原后血液凝固所需时间,可准确反映机体凝血、抗凝及纤维蛋白溶解功能,当血浆内纤维蛋白原降低,或其结构异 常,纤溶蛋白溶解系统亢进等,均会使 TT 延长 [12] 。因此 感染性休克发生、发展过程中,凝血系统持续被激活,微 血栓形成,纤溶减少等,从而造成器官衰竭,诱发急性肾 损伤。本研究结果表明, 肾损伤组患者血清 PCT、hs-CRP 水平均高于感染组,APTT、TT 均长于感染组,死亡组患 者血清 PCT、hs-CRP 水平均高于感染组,APTT、TT 均 长于存活组。表明当感染性休克患者合并急性肾损伤后, 炎症因子表达明显升高,凝血系统异常,而且炎症反应越 严重,凝血功能越差,患者肾脏损害程度越严重,预后 越差。
本研究进一步进行 ROC 曲线分析, 结果显示, APTT、 TT、PCT、hs-CRP 诊断感染性休克合并急性肾损伤的AUC 依次降低,表明凝血功能指标对脓毒症并发急性肾损伤的 诊断价值较炎症因子的诊断价值高,且其中 APTT 的约登 指数最高,诊断价值最好。分析其原因为,炎症因子易受 多种因素影响,比如药物、检测时间、合并症等,其诊断 稳定性较低;而凝血功能稳定性相对较高,在感染性休克 发生发展中,凝血系统持续激活,从而导致急性肾损伤时 其水平会明显升高, 因此采用凝血指标检测更具价值 [13] 。 此外, PCT 诊断价值高于hs-CRP,可能与 PCT 受到病毒感 染、自身免疫等的影响不大,其水平基本处于正常范围, 而某些非感染因素也可引起 hs-CRP 升高,因此 PCT 对于 检测感染性休克合并急性肾损伤具有更高的敏感度与特异 度 [14] 。APTT 的诊断价值高于 TT,其可能与 TT 的主要作 用是体现凝血共同途径中生成的凝血酶使纤维蛋白原转变 为纤维蛋白的时间,其水平会受到血样本放置时间的延长 而呈现出上升趋势有关,与杨晓雪等 [15] 的研究结果基本 一致。
综上,感染性休克合并急性肾损伤患者炎症因子和凝 血功能异常明显,且与患者治疗效果密切相关,凝血功能 对预测患者预后有重要意义。但因该研究样本量少,研究 属回顾性分析,使研究结果存在偏倚,故需要未来扩大样 本量、设计前瞻性随机对照试验, 以此明确 APTT、TT 感 染性休克合并急性肾损伤的诊断与预测价值。
参考文献
[1] 邝泽建, 吴泽君, 韩飞, 等 . 补体以及APTT 对脓毒症合并急性肾损伤患者病情的预测作用分析 [J]. 临床急诊杂志 , 2021. 22(12): 791-795.
[2] 支德源 , 林瑾 , 张萌 , 等 . 脓毒性休克并发急性肾损伤的危险因素研究 [J]. 临床和实验医学杂志 , 2020. 19(20) :2196-2199.
[3] 张春芳 , 王慧娟 . 脓毒症继发急性肾损伤过程中的凝血变化 [J].标记免疫分析与临床 , 2022. 29(1): 15- 18.
[4] 中国医师协会急诊医师分会 . 中国急诊感染性休克临床实践指南 [J]. 中华急诊医学杂志 , 2016. 25(3): 274-287.
[5] 于小勇 , 徐新丽 . 造影剂相关急性肾损伤 [J]. 中国中西医结合肾病杂志 , 2020. 21(3): 217.
[6] 韩莉 , 康焰 . 急性生理功能和慢性健康状况评分系统Ⅱ和Ⅳ对192 例重度急性胰腺炎死亡风险预测的比较 [J]. 中华消化杂志 ,2016. 36(3): 177- 181.
[7] 姚乐 , 赵浩 , 张洁 , 等 . 急性生理和慢性健康状况评分Ⅱ和序贯器官衰竭评估评分对急诊重症监护病房脓毒症患者的预后评估 价值 [J]. 中国临床医生杂志 , 2018. 46(3): 276-278.
[8] 康凌垲 , 李小悦 , 张倩 . 脓毒症相关急性肾损伤发病机制和新型生物标志物研究进展 [J]. 实用医学杂志 , 2021. 37(6): 705- 708.
[9] 王海波 , 徐丽娟 , 李克鹏 , 等 . KDIGO 标准 APACHE Ⅱ与 SOFA评分对脓毒症急性肾损伤患者的预后评估 [J]. 中国急救医学 ,2013. 33(6): 499-502.
[10] 吴彦立, 周文杰, 李晓玲, 等 . 血清Nod 样蛋白受体3、白介素- 18水平与脓毒症急性肾损伤患者病情严重程度的相关性 [J]. 实用 医学杂志 , 2022. 38(4): 484-488.
[11] 田晶晶 , 徐一笑 , 周舟 , 等 . 脓毒性休克患者早期炎症因子水平对急性肾损伤发生及预后的预测研究 [J]. 实用休克杂志 , 2020.4(5): 265-269.
[12] 储腊萍 , 俞娅芬 , 郭黎晨 , 等 . 补体及凝血指标对脓毒症并发 急性肾损伤的预测价值 [J]. 中华内科杂志 , 2020. 59(11): 854- 859.
[13] 于佳 , 陈淘江 , 王冬梅 , 等 . 炎症因子、凝血指标和内皮细胞损伤标记物在恶性血液病脓毒症早期诊断中的应用 [J]. 肿瘤预防 与治疗 , 2019. 32(8): 688-693.
[14] 韦广莹 , 卢荣恒 , 李晶 . 血清超敏 -C 反应蛋白、血清样淀粉酶A 与降钙素原对脓毒症患者的预测价值[J/CD]. 中华危重症医 学杂志 ( 电子版), 2015. 8(4): 235-240.
[15] 杨晓雪 , 王志强 , 方冬青 . 血清 APTT、TT 水平与感染性休克合 并急性肾损伤患者治疗效果的关系 [J]. 山东医药 , 2022. 62(11): 74-76.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/55836.html