【摘要】 目的:比较宫内节育器放置术后生殖道不同感染类型患者炎性因子水平。方法: 回顾性分析 2020 年 1 月至 2021 年 1 月该 中心收治的 80 例行宫内节育器放置术女性的临床资料。将 40 例宫内节育器放置术后发生生殖道感染患者设为发生组, 40 例宫内节育器放 置术后未发生生殖道感染者设为未发生组。比较两组及术后生殖道不同感染类型患者宫腔液促炎因子 [γ- 干扰素(IFN- γ) 、肿瘤坏死 因子 - α(TNF- α)、白细胞介素(IL) -1β] 水平和抗炎因子(IL-4、IL-10、IL-13) 水平。 结果: 术后, 两组 IFN- γ、TNF- α、IL- 1β、IL-4、IL-10、IL-13 水平均高于术前,且发生组高于未发生组,差异有统计学意义(P<0.05); 盆腔炎患者术后 IFN- γ、TNF- α、 IL-1β、IL-4、IL-10、IL-13 水平均高于细菌性阴道病和宫颈炎患者,但细菌性阴道病患者与宫颈炎患者以上指标水平比较,差异均无统 计学意义(P>0.05)。 结论: 宫内节育器放置术后发生生殖道感染患者宫腔液中促炎因子和抗炎因子水平均高于未发生生殖道感染者,且 盆腔炎患者促炎因子与抗炎因子水平均高于细菌性阴道病和宫颈炎患者。
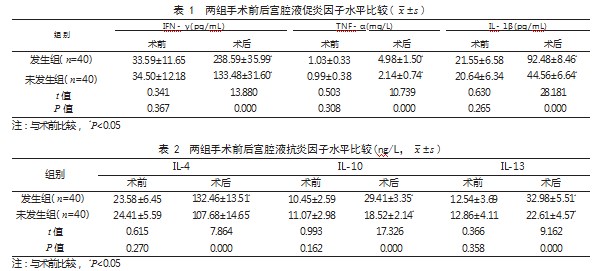
【关键词】 宫内节育器放置术;生殖道感染;宫腔液;炎性因子;盆腔炎;细菌性阴道病;宫颈炎
Comparison of inflammatory factor levels in patients with different types of reproductive tract infection after intrauterine device placement
LI Dong
(Luolong District Maternal and Child Health Care and Family Planning Service Center, Luoyang 471000 Henan, China)
【 Abstract 】Objective: To compare inflammatory factor levels in patients with different types of reproductive tract infection after intrauterine device placement. Methods: The clinical data of 80 women with intrauterine device placement who were admitted to the center from January 2020 to January 2021 were retrospectively analyzed. Among these patients, 40 patients with reproductive tract infection after intrauterine device placement were set as occurrence group, while 40 patients without reproductive tract infection after intrauterine device placement were set as non- occurrence group. The proinflammatory factor levels in the intrauterine fluid [γ-interferon (IFN-γ), tumor necrosis factor α (TNF-α), interleukin- 1β (IL- 1β)] and the anti-inflammatory factor levels [interleukin-4 (IL-4), IL- 10. IL- 13] were compared between the two groups and those with different types of reproductive tract infection. Results: After the surgery, the levels of IFN-γ, TNF-α, IL- 1β, IL-4. IL- 10 and IL- 13 in the two groups were higher than those before the surgery; those of the occurrence group were higher than those of the non-occurrence group; and the differences were statistically significant (P<0.05). The postoperative levels of IFN-γ, TNF-α, IL- 1β, IL-4. IL- 10. and IL- 13 in the patients with pelvic inflammatory disease were higher than those in the patients with bacterial vaginosis and cervicitis; however, there were no statistically significant differences between the two groups (P>0.05). Conclusions: The levels of pro-inflammatory factors and anti-inflammatory factors in the uterine fluid of the patients with reproductive tract infection after intrauterine device placement are higher than those of the patients without genital tract infection. Further, the levels of pro-inflammatory factors and anti-inflammatory factors in the patients with pelvic inflammatory disease are higher than those in the patients with bacterial vaginosis and cervicitis.
【Key words】 Intrauterine device placement; Reproductive tract infection; Uterine fluid; Inflammatory factor; Pelvic inflammatory disease; Bacterial vaginosis; Cervicitis
宫内节育器放置术是临床常用的女性节育术 式,经过多年的临床实践,已证实其具有良好的效 果 [1] 。但宫内节育器放置术后可能引发并发症,尤 其以生殖道感染较为常见 [2]。已知宫腔液炎性因子 水平与生殖道感染的发生密切相关 [3]。本文比较宫内节育器放置术后生殖道不同感染类型患者炎性因 子水平。

1 资料与方法
1.1 一般资料 回顾性分析 2020 年 1 月至 2021 年 1 月本中心收治的行宫内节育器放置术的 80 例 女性的临床资料。纳入标准:已婚已育; 符合宫内 节育器放置术指征; 术后配合随访调查。排除标准: 合并心、肝、 肾等慢性基础疾病; 合并 HPV 感染;认知功能障碍; 伴精神病史。患者对本研究内容了 解并自愿签署知情同意书。将 40 例宫内节育器放 置术后发生生殖道感染的患者设为发生组, 40 例 宫内节育器放置术后未发生生殖道感染者设为未发 生组。发生组: 年龄 22~42 岁, 平均(31 .45±6.49) 岁; 产次 1~3 次, 平均(1.51±0.46) 次。未发生 组: 年龄 23~42 岁, 平均(30.97±6.35) 岁; 产次 1~3 次, 平均(1 .48±0.48)次。 两组一般资料比较, 差异无统计学意义(P>0.05),有可比性。
1.2 方法 患者取膀胱截石位,采用 3 mL 无菌生 理盐水冲洗阴道壁,留置 30 s 后回吸宫腔液。以 3000 r/min(离心半径 10 cm)离心 10 min,收集上 清液。采用酶联免疫吸附法检测促炎因子和抗炎因 子水平。经相关实验室检查明确生殖道感染类型为 细菌性阴道病 15 例,宫颈炎 17 例,盆腔炎 8 例。 1.3 观察指标 (1)比较两组术前及术后 3 个月 宫腔液促炎因子水平, 包括 γ- 干扰素(IFN- γ)、 肿 瘤 坏 死 因 子 - α(TNF- α) 、 白 细 胞 介 素 (IL) -1β。(2)比较两组术前及术后 3 个月宫 腔液抗炎因子水平, 包括 IL-4、IL-10、IL-13.(3) 比较生殖道不同感染类型患者术后 3 个月宫腔液促 炎因子及抗炎因子水平。
1.4 统计学方法 采用 SPSS 22.0 统计学软件处理 数据,计量资料以( ±s )表示,采用 t 检验,计 数资料以率(%)表示,采用 χ2 检验,以 P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术前后宫腔液促炎因子水平比较 术 前, 两 组 IFN- γ、TNF- α、IL-1β 水 平 比 较, 差异均无统计学意义(P>0.05); 术 后, 两 组 IFN- γ、TNF- α、IL-1β 水平均高于术前, 且发 生组高于未发生组, 差异有统计学意义(P<0.05)。 见表 1.
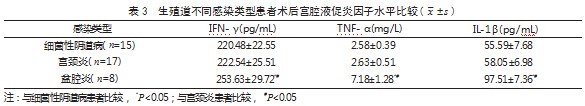
2.2 两组手术前后宫腔液抗炎因子水平比较 术 前, 两组 IL-4、IL-10、IL-13 水平比较, 差异均 无统计学意义(P>0.05); 术后, 两组 IL-4、IL- 10、IL-13 水平均高于术前,且发生组高于未发生 组,差异有统计学意义(P<0.05)。见表 2.
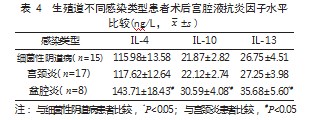
2.3 生殖道不同感染类型患者术后宫腔液促炎因 子水平比较 盆腔炎患者术后 IFN- γ、TNF- α、 IL-1β 水平均高于细菌性阴道病和宫颈炎患者, 差 异有统计学意义(P<0.05) ;但细菌性阴道病患者 与宫颈炎患者以上指标水平比较,差异均无统计学 意义(P>0.05)。见表 3.
2.4 生殖道不同感染类型患者术后宫腔液抗炎因 子水平 盆腔炎患者术后 IL-4、IL-10、IL-13 水 平均高于细菌性阴道病和宫颈炎患者,差异有 统计学意义(P<0.05) ;但细菌性阴道病与宫颈 炎患者以上指标水平比较,差异均无统计学意义 ( P>0.05)。见表 4.
3 讨论
如何预防和控制宫内节育器放置术后并发症一 直是临床关注的重点课题之一 [4]。宫内节育器术后 生殖道感染的类型主要有细菌性阴道病、宫颈炎和 盆腔炎等 [5] 。炎性因子主要可分为促炎因子与抗炎因 子, 在机体炎症反应过程中均具有重要作用 [6] 。两种 炎性因子可作为临床判断机体炎症反应严重程度的指 标,对生殖道感染的预防与控制具有重要意义 [7-8]。
本研究结果显示, 术后, 两组 IFN- γ、TNF- α、 IL-1β、IL-4、IL-10 和 IL-13 水 平 均 高 于 术 前, 且发生组高于未发生组。这是由于宫内节育器属于 宫腔内异物,会干扰人体内的免疫反应,破坏细菌 与宿主之间的免疫平衡 [9]。而个体间免疫调节能力 存在差异,部分个体可快速适应异物,产生新的免 疫平衡,故其体内虽然炎性因子水平有所升高,但 并未发生生殖道感染;对于自身免疫能力较弱的患 者,细菌在体内繁殖迅速,且繁殖时间长,导致患 者发生生殖道感染,且炎性因子水平高于未发生生 殖道感染患者 [10-11] 。本研究结果还显示,术后 3 个 月, 盆腔炎患者 IFN- γ、TNF- α、IL-1β、IL-4、 IL-10 和 IL-13 水平均高于细菌性阴道病和宫颈炎 患者;但细菌性阴道病患者与宫颈炎患者以上指标 水平比较,差异均无统计学意义。分析原因为宫内 节育器放置术可引发女性生殖道菌群功能失调,病 原体首先在阴道、宫颈处大量繁殖, 引起炎症反应, 由于阴道与宫颈位置接近,导致病原体相互转移, 故细菌性阴道病和宫颈炎患者的各项炎性因子水平 无显著差别 [12-13] ;但若炎症没有被及时控制,病原 体会沿外阴、阴道、宫颈黏膜、子宫内膜、输卵管 黏膜蔓延至卵巢及腹腔, 引发更严重的炎症反应, 故盆腔炎患者的各项炎性因子水平高于细菌性阴道 病和宫颈炎患者 [14-15] 。由此可见,临床可将炎性因 子水平监测作为辅助诊断生殖道感染的指标依据, 并根据病原学培养和药敏试验结果,选择合适的抗 菌药物进行针对性治疗 [16]。
综上所述,宫内节育器放置术后发生生殖道感 染患者宫腔液中促炎因子和抗炎因子水平均高于未 发生生殖道感染者,且盆腔炎患者促炎因子与抗炎 因子水平均高于细菌性阴道病和宫颈炎患者。
参考文献
[1] 马丽娜,孟志贤 . 女性置宫内节育器后发生生殖道感染的临床特征及影响因素分析 [J]. 华南国防医学杂志, 2020. 34 (11):773-776.
[2] 邢桂珍 . 不同类型宫内节育器的有效性及安全性分析 [J]. 中国妇幼保健,2020.35(22):4323-4325.
[3] Gehani M,Pal M,Arya A, et al. Potential for Improving Intrauterine Device (IUD) Service Delivery Quality: Results from a Secondary Data Analysis[J]. Gates Open Res, 2020. 4(3):1473.
[4] 章超,杨林青,韩辉,等 . 宫内节育器对宫颈高危人乳头瘤病毒感染清除的影响 [J]. 现代妇产科进展,2020.29(11):851-853.
[5] Omran EA,Youssef NES,Abdelfattah AH, et al. Copper IUD increases virulence of non-albicans Candida species isolated from women with vulvovaginal candidiasis[J]. Eur J Contracept Reprod Health Care,2020.25(2):120-125.
[6] 熊莉芳,谢琴,李景环,等 . 剖宫产妇女术中放置宫内节育器及时避孕的可行性及其危险因素分析 [J]. 中国医学创新, 2019.16(17):117-120.
[7] 耿茹 . 微信延续性护理对子宫内膜息肉切除术后应用孕激素左炔诺孕酮宫内节育器患者的影响研究 [J]. 中国药物与临床, 2019.19(11):1924-1926.
[8] 周健,杨月华,孙志明,等 . 不同时期放置宫铜 200 宫内节育器副反应的 Meta 分析 [J]. 国际生殖健康 / 计划生育杂志, 2018.37(6):467-473.
[9] 元凤霞 . 宫内节育器与生殖道感染的关系研究 [J]. 继续医学教育,2022.36(3):129-132.
[10] 张曦辉 . 浅析宫内节育器与生殖道感染及盆腔炎 [J]. 临床医药文献电子杂志,2020.7(39):23.
[11] 金雪静,王力杰,蔡平生 . 368 例宫内节育器妇女阴道微生态状况的研究分析 [J]. 现代实用医学,2016.28(7):915-916.
[12] 李丽平 . 放置宫内节育器对生殖道微生态的影响[J]. 健康必读,2019(32):236.
[13] Esposito CP. Intrauterine Devices in the Context of Gonococcal Infection,Chlamydial Infection,and Pelvic Inflammatory Disease: Not Mutually Exclusive[J]. J Midwifery Womens Health, 2020.65(4):562-566.
[14] 刘晓丽,任景芳 . 宫内节育器放置术后生殖道感染患者局部炎性应激状态的变化观察 [J]. 中国性科学,2018.27(6):71-74.
[15] 范海琴 . 宫内节育器植入对盆腔炎的影响[J]. 中国药物与临床,2021.21(9):1523-1525.
[16] 吕晓兰,丁燕玲,陈玉 . 放置宫内节育器对生殖道微生态的影响 [J]. 中外女性健康研究,2018(5):35-36.
本次研究将我院于 2016 年 6 月至 2017 ... 详细>>
如何设计有效的环境治理政策, 是学术界和政策... 详细>>
