SCI论文(www.lunwensci.com):
摘要:目的对骨折复位固定手术治疗盆骨骨折合并髋臼骨折的临床效果进行探讨。方法研究对象筛选以纳入标准和排除标准作为前提,抽选时间段位2017年1月份到2019年1月份,共选取盆骨骨折合并髋臼骨折患者160例,临床上予以骨折复位固定手术,观察患者手术开展情况以及术后恢复情况,比较两组患者术前术后功能指标。结果160例患者均顺利完成手术,骨折平均愈合时间为(2.91±0.12)个月。盆骨骨折复位优良率为87.5%,髋臼骨折复位满意度为96.9%。与术前相比,术后患者关节功能恢复优良率显著提高,数据差异较大且P<0.05,有统计学意义。术后异位骨化发生率为16.3%。无骨折不愈合、股骨头坏死等并发症发生。结论对盆骨骨折合并髋臼骨折患者实施骨折复位固定手术治疗,可有效改善患者关节功能,安全性高。
关键词:骨折复位固定手术;盆骨骨折;髋臼骨折;临床效果
本文引用格式:张超,唐丽.骨折复位固定手术治疗盆骨骨折合并髋臼骨折的临床效果[J].世界最新医学信息文摘,2019,19(68):123,125.
0引言
髋关节是机体重要的承重关节,解剖位置以及结构组成复杂。外界高能量暴力作用可导致患者髋臼骨折以及盆骨骨折[1-2]。对于盆骨骨折合并髋臼骨折患者,病情危急,手术治疗难度较大,治疗不及时可导致患者出现创伤性关节炎[3]。我院就骨折复位固定手术在盆骨骨折合并髋臼骨折中的治疗效果进行探讨,详细报道如下。
1资料与方法
1.1一般资料
研究对象筛选以纳入标准和排除标准作为前提,抽选时间段位2017年1月份到2019年1月份,共选取盆骨骨折合并髋臼骨折患者160例。男/女为87例和73例。年龄分布区间为40~65岁,平均(51.21±0.21)岁。其中交通事故致伤患者76例、高空坠落致伤患者61例、重物砸伤患者23例。其中52例患者伴有失血性休克、38例患者伴有脑外伤、31例患者伴有四肢以及脊柱骨折、20例患者伴有腹部闭合性损伤、12例患者伴有坐骨以及骶骨神经损伤、10例患者伴有泌尿系统损伤。盆骨骨折经Tile分型显示,64例患者为B1型、30例患者为B2.1型、29例患者为B2.2型、18例患者为C1.1型、11例患者为C1.2型、8例患者为C3型。髋臼骨折经Judet-Letournel分型显示,42例患者为横行骨折、25例患者为前柱骨折、28例患者为横行+后壁骨折、27例患者为前柱+后半横行骨折、29例患者为双柱骨折、9例患者为T型骨折。患者均具备手术适应证,且知情和同意参与此次研究。
1.2方法
患者入院后予以早期急救复苏,并予以患者24 h心电监护,密切监测患者血压水平。对失血性休克患者予以补液、血容量补充以及抗休克治疗。对盆骨骨折处予以初步固定以及止血。对存在其余组织、脏器损伤患者予以对症治疗,密切监测患者指标水平,评估患者伤情,并确定手术开展时间。
术前对盆骨骨折合并髋臼骨折脱位患者予以股骨髁上骨牵引,尽量使其复位。对患者常规进行影像学检查,针对前柱骨折、髋臼前臂骨折以及横行+后壁骨折患者,经髂腹股沟做一切口至髋臼、骶髂关节前,应用骨盆重建钢板2块固定骶髂关节上下平面,并取2枚螺钉予以固定,之后予以前侧剥离,显露髋臼骨折,依据患者骨折情况予以复位,取重建钢板1~2块进一步固定。耻骨支骨折、耻骨联合分离患者经髂腹股沟做一切口至中线,并应用钢板予以固定。后柱骨折+骨盆后环骨折以及髋臼后壁骨折患者,经K-L入路显露髋臼、髂嵴后外侧做一弧形切口,显露骶髂关节后部,应用重建钢板予以固定。髂骨翼以及耻骨支干骨折、耻骨联合分离+后柱后壁或者横行以及双柱骨折患者实施前后入路,于髂腹股沟做一切口至骶髂关节前,确保切口到达髂臼前柱以及耻骨联合处,经K-L入路复位髋臼后部骨折。术后对患者予以抗生素预防感染,并做好引流工作,预防血肿。术后定期对患者进行检查。
1.3观察指标
(1)采用Matta以及Tornetta标准评估患者盆骨骨折复位情况,应用X线检查记录患者前后位、入口位、出口位骨折移位情况,最大移位距离在4 mm以下则计为优,最大移位距离为5~10 mm则计为良,最大移位距离为10~20 mm则计为可,最大移位距离在20 mm以上则计为差。
(2)采用Matta标准对患者髋臼骨折复位情况进行评估,应用X线检查记录患者骨折最大移位距离,移位距离为0~1 mm则计为解剖复位,移位距离为2~3 mm则计为复位满意,移位距离在3 mm以上则为复位不理想。
(3)应用Majeed标准评估患者关节功能,评估内容包括疼痛、坐立、工作能力、步态、行走距离等,分值在85分以上则为优,分值为70~84分则为良,分值为55~69分则为可,分值在55分以下则为差。
(4)评估患者术后异位骨化的发生情况,记录发生率。
1.4统计学方法
数据处理均由SPSS 19.0进行计算,采用2以及t检验依次对计数资料以及计量资料进行检验,表示形式依次为率(%)、均数±标准差(±s),以P<0.05作为统计学意义的成立标准。
2结果
2.1患者手术情况分析
160例患者均顺利完成手术,骨折愈合时间为2~5个月,平均为(2.91±0.12)个月。盆骨骨折复位显示,有98例患者为优、有42例患者为良、有13例患者为可、有7例患者为差,优良率为87.5%(140/160)。髋臼骨折复位显示,有123例患者为解剖复位、有32例患者为复位满意、有5例患者为复位不理想,复位满意度为96.9%(155/160)。
2.2患者关节功能分析
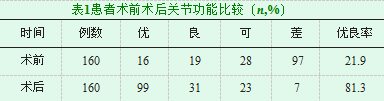
与术前相比,术后患者关节功能恢复优良率显著提高,数据差异较大且P<0.05,有统计学意义,见表1。
2.3患者异位骨化情况分析
有26例患者术后发生异位骨化,发生率为16.3%。经非手术治疗后均愈合。随访显示,患者均无骨折不愈合、股骨头坏死等并发症发生。
3讨论
对髋臼骨折合并盆骨骨折患者,在临床上需要重视损伤控制原则,在稳定患者生命体征后再予以手术治疗,而手术治疗时机延误也可导致骨折解剖复位难度增加[4-5]。研究认为,髋臼骨折合并盆骨骨折患者的手术时机以骨折后4~6 d最为理想[6]。
我院术前对患者予以牵引、消肿,再择期予以手术。针对不稳定盆骨骨折合并髋臼骨折患者,临床经验认为,应先对患者骨盆骨折后环予以复位固定,再固定髋臼骨折,确保骨折关节面恢复平整,之后再对前环予以固定。对于复杂性骨盆髋臼患者,术中需要尽量对每一部分的解剖复位予以恢复,确保骨折部位均复位理想[7-8]。结果显示,160例患者均顺利完成手术,骨折平均愈合时间为(2.91±0.12)个月。盆骨骨折复位优良率为87.5%,髋臼骨折复位满意度为96.9%。与术前相比,术后患者关节功能恢复优良率显著提高,数据差异较大且P<0.05,有统计学意义。术后异位骨化发生率为16.3%。无骨折不愈合、股骨头坏死等并发症发生。
综上所述,对盆骨骨折合并髋臼骨折患者实施复位固定手术,可有效改善患者关节功能,预后理想,安全性高,值得推荐。
参考文献
[1]王玉召,曹鎏,王铀,等.56例骨盆及髋臼骨折手术治疗分析[J].医药前沿,2017,7(4):183-184.
[2]张士伟.不稳定骨盆骨折合并髋臼骨折治疗方法及效果评价[J].中国继续医学教育,2017,9(12):131-132.
[3]袁小洪.不稳定骨盆或髋臼骨折合并四肢骨折的骨科损伤控制治疗效果观察[J].中国实用医药,2018,13(5):53-54.
[4]贺胜.浅析骨盆骨折合并髋臼骨折复位固定手术的治疗效果[J].中国继续医学教育,2017,9(12):148-149.
[5]Cai L,Lou Y,Guo X,et al.Surgical treatment of unstable pelvic fractures with concomitant acetabular fractures[J].International Orthopaedics,2017,41(9):1803-1811.
[6]刘一江.盆骨骨折合并髋臼骨折复位固定手术的治疗效果[J].中外医学研究,2017,15(6):132-133.
[7]Saoud AMF,Sallam AM,Morsey AM.Biological fixation of pelvic ring and acetabular fractures:a pilot study with anatomical validation[J].Current Orthopaedic Practice,2017,28(3):1.
[8]周炳康,郭庆功,杨广杰,等.不稳定骨盆骨折合并髋臼骨折手术治疗效果探讨[J].湖北科技学院学报(医学版),2017,31(3):216-218.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/19521.html