SCI论文(www.lunwensci.com):
摘要:为了了解当地居民睡眠质量现状及其影响因素,课题组于2021年7月到8月,采用单纯随机抽样的方法对300多名雅安雨城区当地居民进行调查,用匹兹堡睡眠质量指数(PSQI)进行评估睡眠质量。采用二分类logistic回归对当地居民睡眠质量影响因素进行讨论。结果表明:297名当地居民的PSQI平均得分为5.38±2.96,31.6%居民存在睡眠不良问题。回归结果显示,年龄、工作压力和颈后疼痛是影响居民睡眠的关键因素。结论:当地居民睡眠质量较差,睡眠障碍与多种因素存在关联,应采取针对性措施改善当地居民的睡眠质量。
关键词:睡眠质量,PSQI,Logistics,回归
近年,睡眠质量成为人们越来越关注的公共卫生问题。睡眠是与觉醒状态交替出现的一种生理状态,睡眠能够帮助人们恢复体力,构建认知能能力,调节消化等等,它是人们赖以生存的必备生理需求。睡眠时间不足会对生殖健康、心血管健康和免疫系统健康,以及学习和认知功能有严重不利的影响。长期睡眠过少易导致入睡困难、睡眠质量下降和睡眠时间减少,记忆功能下降、注意功能下降、计划功能下降从而导致白天困倦,工作能力下降,在停止工作时容易出现日间嗜睡现象,也易导致大脑边缘系统及其周围的植物神经功能紊乱,具体表现为免疫力下降、心血管疾病、糖尿病、内分泌失调、抑郁症、肠胃问题、加速老化、性功能衰退等[2]。研究表明,好的睡眠质量会帮助我们大脑开启清洗模式,清除相关毒素,预防老年痴呆;利于我们控制血压血糖,降低心脑血管发病风险,减少猝死风险等[3]。健康睡眠包括:生理状况的复原、调节生理的内分泌系统、调节生理时钟记忆系统。健康的睡眠让我们在清醒的时刻保持最佳的状况。人们若能掌握科学健康睡眠的要素,则能有效地提高睡眠质量,以更充沛的精力投入工作。健康睡眠,是现代生活对人们提出的新要求。因此,提供正确的策略和措施,对症下药,是我们提高居民睡眠质量改善居民日间功能的重要环节。基于上述研究本课题组在雅安市雨城区对当地居民进行调研,调查当地居民睡眠质量并进行多元Logistics回归分析睡眠质量的影响因素,为帮助提高居民睡眠质量提供可行的科学依据。
一、资料及方法
(一)调研对象
雅安市雨城区当地居民,纳入标准:(1)在雅安市雨城区当地居住1年及以上;(2)经问卷发放员沟通,愿意参加本课题组调研的居民;(3)受试者口齿清晰,意思表达明确清楚,神智正常,沟通功能良好;(4)患有严重疾病和(或)意识功能障碍的不进行。
(二)抽样方法
本研究于2021年7月到8月进行。采用单纯随机抽样的方法,以线上和线下问卷填写以及现场询问相结合的形式进行调查,发放问卷320份回收301份,(回收率为94.0%),剔除数据残缺、填写不合格问卷,获取有效问卷297份。
(三)研究工具和方法
本课题组在四川雅安市雨城区对当地城乡居民采用问卷调查法收集资料,调查问卷内容包括:(1)一般人口学特征资料:年龄、性别、文化程度、生活区域、婚姻状况、职业;(2)多元Logistics回归分析自变量:身体状况维度、生活状况维度;(3)PSQI量表,可用于一般人群睡眠质量的评估。本次调研使用刘贤臣等人修订翻译的版本,该量表评估调查对象近1个月的睡眠质量,该量表包括19个自评条目和5个他评条目,第19个自评条目和5个他评条目不计分[4]。该量表由7个成分组成18个条目,每个成分按0~3分分等级计分,累积各成分得分为PSQI总分,总分范围为0~21分,得分越高,表示睡眠质量越差,总分≥7分则说明有睡眠障碍[4]受试者有无睡眠障碍作为多元Logistics回归分析的因变量。被试者完成该问卷需要5~10分钟。
(四)统计学处理
用EpiData录入数据建立数据库,使用Rstudio语言建立PSQI计算公式,使用Excel进行数据处理和筛选剔除,使用SPSS22.0进行数据结果分析。使用卡方检验比较不同因素对当地居民是否患有睡眠障碍影响的差异。把不患睡眠障碍的居民进行多分类logistic回归分析,探究影响当地居民睡眠质量的主要因素。
二、结果
(一)雅安市雨城区当地居民睡眠现状
1.一般人口学特征。本次研究调查297名当地居民。其中,小于18岁22人(7.4%),18到44岁194人(65.3%),45到59岁52人(17.5%),60岁以上29人(9.8%);男性138人(46.5%),女性159人(53.5%);未婚者所占比例最多,为67.3%;文化程度为大专及以上人群最多,为64.0%;生活区域以城市居多,65.3%。职业为学生所占最多,为60.9%。
2.当地居民睡眠影响因素。调查的297名居民中,PSQI总分均值为(5.38±2.96),其中31.6%人有睡眠障碍。45~59年龄组和60岁以上的居民的睡眠障碍检出率更高;患1种慢性病和不患慢性病的居民比患2种及以上慢性病的居民睡眠障碍检出率更低;居民的工作压力越大睡眠障碍检出率越高;生活压力越大的居民睡眠障碍检出率也是越高;自评健康状况越健康的居民睡眠障碍检出率越低;没有颈后疼痛症状的居民睡眠障碍检出率高于有颈后疼痛症状的居民。差异均具有统计性(P<0.05)。
(二)雅安市雨城区居民睡眠障碍的影响因素分析
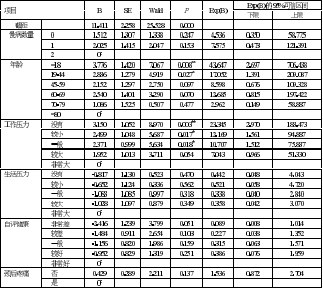
以是否患有睡眠障碍作为多元logistic回归分析因变量,不患睡眠障碍赋值为0,患睡眠障碍赋值为1;χ2检验中P<0.05的变量为多元logistic回归分析的自变量。结果表明,以80岁的居民作为对照组,18岁居民发生睡眠障碍比对照组小43.647倍;没有工作压力的居民发生睡眠障碍可能性比工作压力非常大的居民小23.345倍。由此可见,年龄越小,工作压力越小的居民越不容易出现睡眠障碍,详见表1。
表 1 当地居民睡眠质量影响因素的 logistic 回归分析
三、讨论
本次调研发现,297名当地居民约31.6%的人患有睡眠障碍。其中45岁以上的居民发现患有睡眠障碍的几率较高。这与前人研究得出的结论,年龄是普遍的影响睡眠质量的关键因素之一相同。随着年龄的增长,人体各个机能在慢慢下降,身体的很多疾病也就随之而来(心血管疾病,泌尿系统疾病),增加觉醒机会影响夜间睡眠,增加睡眠障碍的发生率[5]。随着年龄的增长,人体体力和精力都会下降,各个器官功能减退,疾病发生率不断增加我们应注意年龄对身体带来的的机能退化和损害。
此外,患慢病数量少的居民患睡眠障碍几率低。因慢性疾病给患者带来的精神压力和身体不适,导致入睡困难,睡眠时间不足,易觉醒等一系列影响,进而增大睡眠障碍的发生率;部分心血管、肾脏慢性疾病所需药物部分含有利尿剂,使患者夜间小便次数增加或夜间尿量增加,进而影响睡眠[7]。
工作压力没有和较小的居民发生睡眠障碍的可能性比工作压力非常大的人群低23.345倍和12.169倍,换言之工作压力大的居民更容易患睡眠障碍。可能因为工作压力大的居民比一般人口面临更多的经济、社会适应、融合等方面的压力。边缘系统—下丘脑—垂体—肾上腺轴(LHPA轴),是一个直接作用和反馈互动的复杂集合,包括下丘脑,脑垂体,以及肾上腺,这三者之间的互动构成了HPA轴。Johnson等人研究表明,过大压力,会导致LHPA轴过度兴奋,使糖皮质激素中的皮质醇(氢化可的松)水平增高,而高频脑电活动的强弱又与皮质醇水平的高低相关,脑电过度活动使人处于清醒状态,最终导致睡眠障碍[8]。
自评健康状况较好的居民睡眠质量明显优于自评健康状况较差的居民,可能因为自评健康状况较好的人意志力比较坚定,对自我认识更加清楚,不易受外界的干扰,所以进行填写问卷时各项睡眠时间更加准确,最后分析出来的结果也会更好[9]。
局限性讨论:(1)本课题组在调查过程中采用的是问卷调查法,大多采用的时询问的方式,不论是调查员询问还是受试者回答或者填写问卷过程中都具有一定的主观性。(2)本课题组问卷涉及的前瞻性调查问题数量偏少,不能进一步探讨前瞻性的一些因素对我们居民睡眠质量的影响。(3)本研究样本量偏小,存在一定误差。
综上所述,我们的身体状态、生活习性等因素与睡眠质量息息相关。居民的健康睡眠意识相对较弱,因此我们应加强对居民睡眠健康的关注,增加相关健康讲座,加大在社区、学校、单位等机构宣传力度;呼吁全民能够时够量地有效锻炼,倡导睡眠改变健康的方针,使居民拥有良好的心态,从而改善睡眠质量,解决睡眠障碍的问题。
参考文献:
[1]Reyes S,Algarin C,Bunout D,et al.Sleep/wake patterns and physical performance in older adults[J].Aging Clinical and Experimental Research,2013,25(2):175-181.
[2]Leblanc MF,Desjardins S,DesgagnéA.Sleep cognitions associated with anxiety and depression in the elderly.Clin Interv Aging.2015 Mar 16;10:575-82.doi:10.2147/CIA.S77384.PMID:25834414;PMCID:PMC4365736.
[3]姚锡娟等.老人院老年人睡眠质量的现状..中国老年学杂志32.024(2012):5571-5572.
[4]刘贤臣,and唐茂芹.匹兹堡睡眠质量指数的信度和效度研究.中华精神科杂志29.002(1996):103-107.
[5]Ng M,Fleming T,Robinson M,et al.Global,regional,and National prevalence of overweight and obesity in children and adults during 1980-2013:a systematic analysis for the Global Burden of Disease Study 2013[J].Lancet,2014,384(9945):766-781.
[6]赵英凯,杨肖迪,岳梦佳,等.长春市某三甲医院离退休老年人睡眠质量及其影响因素[J]中国老年学杂志,2018,38(6):1495-1497.
[7]蔡圆,薛雅卿,李咪咪,等.老年人睡眠质量状况及影响因素分析[J].现代预防医学,2020,47(17):3174-3178.
[8]Johnson DA,Lisabeth L,Lewis TT,Sims M,Hickson DA,Samdarshi T,Taylor H,Diez Roux AV.The Contribution of Psychosocial Stressors to Sleep among African Americans in the Jackson Heart Study.Sleep.2016 Jul 1;39(7):1411-9.doi:10.5665/sleep.5974.PMID:27166234;PMCID:PMC4909623.
[9]Magee CA,Caputi P,Iverson DC.Relationships between self-rated health,quality of life and sleep duration in middle aged and elderly Australians.Sleep Med.2011 Apr;12(4):346-50.doi:10.1016/j.sleep.2010.09.013.PMID:21388876.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/jingjilunwen/41085.html



