SCI论文(www.lunwensci.com):
摘要:目的 分析孕34-38周孕妇阴道、直肠拭子无乳链球菌培养阳性及其药敏试验结果、妊娠结局,为孕妇及胎儿安全分娩作准备。方法 对2017年1月1日至2018年12月31日的653例孕34—38周的孕妇进行阴道、直肠拭子无乳链球菌培养,阳性者根据药敏试验结果临产时 进行治疗干预。并取其中同期孕34-38周孕妇阴道、直肠拭子无乳链球菌培养阴性的60例作对照组,回顾性分析治疗干预后阳性者与阴性对 照组的产妇引起早产、胎儿宫内生长受限、产后出血、胎膜早破、产褥感染等结果。结果653例孕34-38周孕妇阴道、直肠拭子无乳链球菌 培养阳性31例,阳性率为4.75%。31例无乳链球菌对青霉素、氨羊西林、头泡类、万古霉素敏感100%。临产后经治疗干预,阳性病例组与 阴性对照组的早产、胎儿宫内生长受限、产后出血、胎膜早破、产褥感染等情况进行比较分析,早产、胎儿宫内生长受限、产后出血、胎膜早 破、产褥感染等无差异,户>0.05。结论孕34—38周孕妇阴道、直肠拭子无乳链球菌培养阳性者对青霉素、氨羊西林、头泡类、万古霉素敏 感性100%,且通过青霉素治疗有效。因此做好晚孕期孕妇阴道、直肠拭子无乳链球菌培养与药敏十分必要,可以有效控制孕妇带菌状态下分娩, 以减少产妇、新生儿不良结局。
关键词:孕34-38周孕妇阴道;直肠拭子培养;药敏;无乳链球菌
本文引用格式:杜坚,张保生.孕34-38周孕妇阴道、直肠拭子无乳链球菌培养阳性病例分析[J].世界最新医学信息文摘,2019,19(30):227.
0引言
随着人们对孕妇感染无乳链球菌可导致早产、胎膜早破、感 染、新生儿死亡等危害的认识,我院在近三年来对我院产检的 孕34-38周孕妇进行阴道、直肠拭子培养与药敏试验,结果在 2017年1月至2018年12月31日的653例孕34-38周孕妇的 阴道、直肠拭子中培养无乳链球菌,感染率4.75%,现对这些阴培 养阳性者及其药敏、临床资料进行统计分析,报道如下。
1资料与方法
1.1临床资料
收集我院妇产科门诊孕34—38周产前检查的孕妇653例, 年龄19岁至38岁,平均27.34 ±5.79岁。孕妇孕34-38周门 诊检查时由产科医生用无菌棉拭子取阴道壁与直肠分泌物置于 无菌试管内,立即送检验科接种在血平皿、巧克力平皿、麦康凯 平皿并涂片革兰氏染色菌检。平皿37T培养箱中培养24—48 小时后,观察菌生长情况,并对分离到的致病菌进行鉴定和药敏 试验。
取653例孕妇阴道、直肠拭子培养存在感染的31例病例为 观察组,再随机取其中阴道分泌物细菌培养阴性的60例作对 照组,回顾性分析经治疗干预后的阳性者与阴性对照组产后引 起早产、胎儿宫内生长受限、产后出血、胎膜早破、产褥感染等 结果
。
1.2试剂及仪器
血琼指平皿、巧克力平皿、麦康凯平皿、采用K-B药敏试验、 细菌培养和分离鉴定,按《全国临床检验操作规程》操作⑴。
2结果
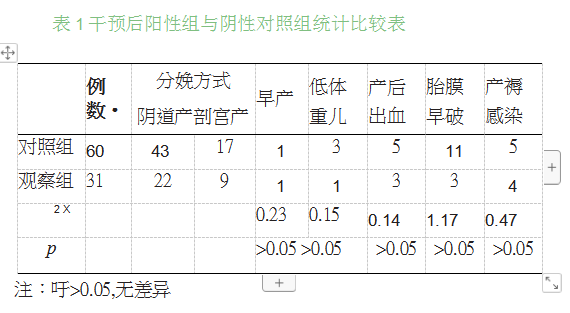
653例孕34-38周孕妇阴道、直肠拭子中共培养出无乳链球 菌31例,阳性率为4.75%,31例无乳链球菌对青霉素、氨节西林、 头泡类、万古霉素敏感100%。经干预后阳性组与阴性对照组早 产、胎儿宫内生长受限、产后出血、胎膜早破、产褥感染等情况比 较无差异,P>0.05
o
3讨论
无乳链球菌因能引起牛乳房炎而被畜医界重视⑵,后来发现 B族无乳链球菌引起产后心内膜炎的死亡而被证实无乳链球菌 是人类的致病菌⑶,之后又发现可引起新生儿败血症、肺炎、脑 膜炎,甚至死亡,在感染后存活的新生儿还有可能存在严重的神 经系统后遗症
[4]o本资料提示晚孕阴道、肛门无乳链球菌感染率 4.75%,低于的闫津津报导的大于10%
[5],也低于李东【6】的感染 率,可能与检测样本量小有关。但仍提示晚期妊娠孕妇存在很 多无乳链球菌感染,应引起社会、政府的重视,考虑纳入常规孕 产检项目。医院也应在重视三病检测的同时,不可忽视晚期孕 妇的阴道分泌物细菌培养,从而减少产妇及新生儿的病率风险。
3.1例无乳链球菌感染者药敏对青霉素、氨节西林、头泡类、 万古霉素敏感100%,所以首选青霉素治疗【刀与报导一致。对于 感染无乳链球菌的31例孕妇进行青霉素治疗干预后,与同期无 感染的孕产妇比较,早产、胎儿宫内生长受限、产后出血、胎膜早 破、产褥感染等P>0.05,无差异性。同时说明对孕妇晚期阴道分 泌物细菌培养药敏的重要性与必要性。
受于医院条件,本组病例缺少无乳链球菌感染对新生儿如败 血症、肺炎等的临床资料统计。
参考文献
[1] 唐兴敏,汪期明.孕妇泌尿生殖道无乳链球菌感染的耐药性分析皿中 国妇幼保健,2017,32(11):2425-2427.
[2] 叶应妩,王毓三,申子瑜.全国临床检验操作规程[M].南京,东南大学 出版社,2016,11,(3)-
[3] 胡丽春,邹洁洁,陈海燕.晚期孕妇生殖道感染无乳链球菌感染与新生 儿感染的相关性研究皿.中国微生态学杂志,2014,260:836-838.
[4] 李相会,吴红丽,孙健,等.荧光PCR法和显色培养法检测孕妇生殖道 无乳链球菌感染阳性率比较[J].中国妇幼保健,2017,32(12):2779-2781.
[5] 闰津津,王子璇.孕35-37周妇女无乳链球菌携带状况及不同方法检出 情况分析[J].中国药物经济学,2017,12(6).
[6] 李东,张树琛,等.孕晩期定植无乳链球菌的三种筛查方法[J].中华医 院感染学杂志,201.27(4):899-902.
n 宋小华,应群华,楼秀敏.妊娠晩期孕妇无乳链球菌感染与耐药性变迁 分析
\J\.中国卫生检验杂志,2017(09):132-134.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/5321.html