SCI论文(www.lunwensci.com):
【摘要】 目的:分析腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的影响因素。方法:回顾性分析 2017年 1 月至 2019年 3月在该院行腹腔镜结直肠癌根治术的 320 例患者的临床资料,采用 Logistic 回归分析腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的影响因素。结果:320 例腹腔镜结直肠癌根治术后患者中,26 例发生动力性肠梗阻,占比 8.13%;发生动力性肠梗阻患者的肿瘤直径、肿瘤分期、合并慢性病、术前放化疗和既往腹部手术史占比与未发生动力性肠梗阻患者比较,差异均无统计学意义(P>0.05);发生动力性肠梗阻患者中,男性、年龄≥ 60 岁、手术时间≥ 3 h、术前肠梗阻、左半结肠癌、术后腹腔感染占比均高于未发生动力性肠梗阻患者,差异有统计学意义(P<0.05);Logistic 回归分析结果显示,男性、年龄≥ 60 岁、左半结肠癌、手术时间≥ 3 h、术前肠梗阻和术后腹腔感染均为腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的独立危险因素(P<0.05)。结论:男性、年龄≥ 60 岁、左半结肠癌、手术时间≥ 3 h、术前肠梗阻和术后腹腔感染均为腹腔镜结直肠癌根治术后发生动力性肠梗阻的独立危险因素。
【关键词】 结直肠癌根治术;腹腔镜;术后;动力性肠梗阻;影响因素
0 引言
临床常采用以手术为主的综合治疗方式治疗大肠癌,随腹腔镜技术的发展,腹腔镜结直肠癌根治术后患者因需卧床休息,活动减少,易发生肠粘连, 进而诱发肠梗阻 [1-2]。本文分析腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的影响因素。
1 资料与方法
1.1 一般资料 回顾性分析 2017 年 1 月至 2019 年 3 月在本院行腹腔镜结直肠癌根治术的 320 例患者的临床资料。纳入标准:符合《中国结直肠癌诊疗规范》中的诊断标准 [3];经病理学检查确诊;无远处转移;择期行腹腔镜结直肠癌根治术;术后预计生存期 >6 个月;临床资料完整。排除标准:年龄≥ 80 岁;合并其他严重疾病;合并可引起肠梗阻的消化系统疾病。患者及其家属对本研究内容了解并自愿签署知情同意书。其中男 186 例,女 134 例;年龄 35~72 岁,平均(63.62±4.17)岁;直肠癌 84 例,结肠癌 236 例。
1.2 方法 (1)自行设计调查问卷,问卷内容包括性别、年龄、合并慢性病(糖尿病、高血压、冠心病、慢性阻塞性肺疾病等)情况、术前放化疗情况、术前肠梗阻情况、肿瘤直径、肿瘤部位、肿瘤分期、既往腹部手术史、手术时间、术后腹腔感染情况。(2)动力性肠梗阻判定标准:①术后电解质正常,出现腹胀、呕吐症状,需留置胃管;②腹部膨隆,听诊肠鸣音明显减弱或消失;③胃管引流量 >500 mL/d;④ X 线检查显示肠管扩张、广泛积气,出现液气平面。
1.3 观察指标 (1)腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的情况。(2)腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的单因素分析。(3)腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的多因素 Logistic 回归分析。
1.4 统计学方法 应用 SPSS 22.0 软件进行统计学分析,计数资料以率(%)表示,采用 χ2 检验,多因素分析采用 Logistic 回归分析,以 P<0.05 为差异有统计学意义。
2 结果
2.1 腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的情况 接受腹腔镜结直肠癌根治术的 320 例患者中,26 例术后发生动力性肠梗阻,占比8.13%。
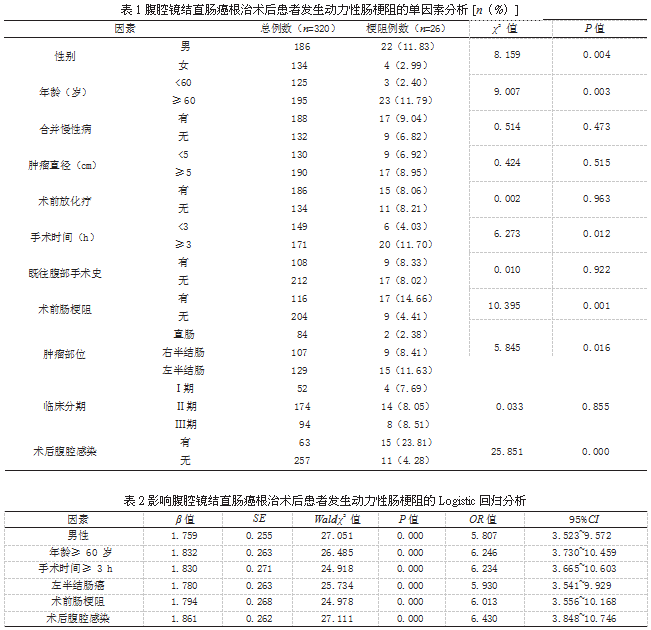
2.2 腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的单因素分析 发生动力性肠梗阻患者的肿瘤直径、肿瘤分期、合并慢性病情况、术前放化疗情况和既往腹部手术史情况与术后未发生动力性肠梗阻患者比较,差异均无统计学意义(P>0.05);发生动力性肠梗阻患者中,男性、年龄≥ 60 岁、手术时间≥ 3 h、术前肠梗阻、左半结肠癌和术后腹腔感染占比均高于未发生动力性肠梗阻患者,差异有统计学意义(P<0.05)。见表 1。
2.3 腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的多因素分析 Logistic 回归分析结果显示,男性、年龄≥ 60 岁、左半结肠癌、手术时间≥ 3 h、术前肠梗阻和术后腹腔感染均为腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的独立危险因素(P<0.05)。见表 2。
3 讨论
本研究结果显示,接受腹腔镜结直肠癌根治术的 320 例患者中,26 例术后发生动力性肠梗阻, 占比 8.13%,这一结果与文献报道相吻合 [4]。提示腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的风险较高。本研究结果同时显示,发生动力性肠梗阻患者的肿瘤直径、肿瘤分期、合并慢性病情况、术前放化疗情况和既往腹部手术史与术后未发生动力性肠梗阻患者比较,差异均无统计学意义。分析原因为术后动力性肠梗阻在一定程度上属于外科应激反应,与炎症刺激有很大关系,故与患者本身肿瘤疾病的相关性不显著 [5-6]。
本研究结果同时显示,Logistic 回归分析结果显示,男性、年龄≥ 60 岁、左半结肠癌、手术时间≥ 3 h、术前肠梗阻、术后腹腔感染均为腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的独立危险因素。分析原因如下:(1)女性患者术中通过阴道引导分离直肠前壁,可避免或减少腹下神经损伤,而男性患者在术中易损伤腹下神经、精索等部位,导致术后发生动力性肠梗阻的风险更高 [7-8]。(2)年龄≥ 60 岁的患者体质和免疫功能均相对较差,术后康复较慢,更易发生并发症 [9]。(3)左半结肠切除术易损伤肠壁外支,导致肠壁外支所支配的残余吻合肠段发生运动障碍,诱发动力性肠梗阻。(4)手术时间越长,伤口暴露时间越久,外界对肠道的刺激就越大,术后肠梗阻的发生风险也随之增加;且随手术时间延长,麻醉时间和麻醉药的用量也增加,肠道麻痹时间也延长,导致术后肠壁肌肉运动发生不同程度的紊乱,易诱发肠梗阻 [10-11]。(5)术前合并肠梗阻会导致梗阻上方积聚大量的排泄物,肠管异常扩张,增加感染风险,阻碍肠壁静脉的正常流动,导致肠壁静脉水肿,渗出液增多, 抑制肠道的收缩运动,增加术后发生动力性肠梗阻的风险 [12]。(6)术后合并腹腔感染的患者,其肠腔内炎症是引发肠梗阻的重要危险因素。
综上所述,男性、年龄≥ 60 岁、左半结肠癌、手术时间≥ 3 h、术前肠梗阻、术后腹腔感染均为腹腔镜结直肠癌根治术后患者发生动力性肠梗阻的独立危险因素。
参考文献
[1]刘彤,李楠,翟超,等 . 中转开腹时机对腹腔镜结直肠癌根治术预后的影响 [J]. 中华消化外科杂志,2019,18(5):484-488.
[2]王志凯,张超,白军伟,等 . 全腔镜下吻合新技术在腹腔镜右半结肠癌根治术中的应用 [J]. 中华胃肠外科杂志,2018,21(3):352-353.
[3]国家卫生计生委医政医管局,中华医学会肿瘤学分会 . 中国结直肠癌诊疗规范(2015 版)[J]. 中华胃肠外科杂志,2015, 18(10):961-973.
[4]顾晋,高庆坤 . 直肠癌手术相关并发症发生原因及对策分析 [J]. 中华胃肠外科杂志,2017,20(7):740-743.
[5]宋娟娟,宋予军 . 预见性护理对腹腔镜下结直肠癌手术患者术后并发症的影响 [J]. 腹腔镜外科杂志,2019,24(6):409.
[6]左学良,蔡娟,王俊峰,等 . 直肠癌术后早期肠梗阻 21 例临床分析 [J]. 皖南医学院学报,2017,36(6):539-541.
[7]蔡巧英, 徐江南, 李丽军, 等 . 腹腔镜与开腹结直肠癌根治术后粘连性肠梗阻发生情况比较 [J]. 浙江医学,2017,39(18):1588-1589.
[8]马俊,王华,吴雪松,等 . 结直肠癌根治术后并发症及相关影响因素分析 [J]. 中国综合临床,2016,32(9):815-819.
[9]刘作良, 谢雪虹, 田洪鹏, 等 . 腹腔镜直肠癌根治术后并发症影响因素分析 [J]. 中国普外基础与临床杂志,2018,25(12):1482-1486.
[10]严正蓉,雷玲,杨华,等 . 腹腔镜结直肠癌根治术术后动力性肠梗阻的相关因素分析 [J]. 中国医药导报,2018,15(29): 88-91.
[11]刘彩彦,王萍丽 . 影响大肠癌腹腔镜根治术患者并发肠梗阻的相关因素分析 [J]. 山西医药杂志,2020,49(20):2754-2756.
[12]任彩琴,李静,李娟 . 结直肠癌根治术后肠梗阻的发生和危险因素分析 [J]. 实用癌症杂志,2019,34(11):1816-1819.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/33177.html