SCI论文(www.lunwensci.com):
【摘要】 目的:观察失眠认知行为疗法对酒精依赖患者睡眠质量及情绪的影响。方法:选取 70 例酒精依赖患者为研究对象,按照随机数字表法分成对照组和观察组各 35 例。对照组予以常规疗法,观察组在对照组基础上予以失眠认知行为疗法。比较两组睡眠质量评分、焦虑自评量表(SAS)评分、抑郁自评量表(SDS)评分和复饮率。结果:观察组睡眠质量评分、SAS 评分、SDS 评分和复饮率均低于对照组, 差异有统计学意义(P<0.05)。结论:在常规疗法基础上采用失眠认知行为疗法可降低酒精依赖患者的睡眠质量评分、SAS 评分、SDS 评 分和复饮率,优于单纯常规疗法效果。
【关键词】 酒精依赖;失眠认知行为疗法;复饮率;SAS 评分;SDS 评分;睡眠质量
Effects of cognitive behavioral therapy for insomnia on sleep quality and emotions of patients with alcohol dependence
LI Yang
(The Sixth Department of Jiamusi Mental Patient Welfare Institute, Jiamusi 154007 Heilongjiang, China)
【 Abstract 】 Objective: To explore effects of cognitive behavioral therapy for insomnia on sleep quality and emotions of patients with alcohol dependence. Methods: 70 patients with alcohol dependence were selected as the research objects, and were divided into control group and observation group according to the random number table method, 35 cases in each group. The control group was given conventional therapy, while the observation group was given cognitive behavioral therapy for insomnia on the basis of that of the control group. The sleep quality score, the self-rating anxiety scale (SAS) score, the self-rating depression scale (SDS) score and the re-drinking rate were compared between the two groups. Results: The sleep quality score, SAS score, SDS score and re-drinking rate of the observation group was lower than that of the observation group, and the difference was statistically significant (P<0.05). Conclusions: On the basis of the conventional therapy, the cognitive behavioral therapy for insomnia can reduce the sleep quality score, SAS score, SDS score and re-drinking rate of the patients with alcohol dependence. Moreover, it is superior to single conventional therapy.
【Key words】 Alcohol dependence; Cognitive behavioral therapy for insomnia; Re-drinking rate; SAS score; SDS score; Sleep quality
酒精依赖为常见精神障碍,主要是指长期大量饮酒导致心理或躯体方面对酒精的强烈渴求与耐受性 [1]。酒精依赖已成为仅次于心血管疾病、肿瘤的第三大公共卫生问题 [2]。目前临床尚无有效的治疗手段根治该病,受诸多因素的影响,患者戒酒后仍会复饮 [3]。本文观察失眠认知行为疗法对酒精依赖患者睡眠质量及情绪的影响。
1资料与方法
1.1 一般资料 选取 2019 年 9 月至 2020 年 6 月本院收治的 70 例酒精依赖患者为研究对象。纳入标准:符合《疾病和有关健康问题的国际统计分类(ICD-10)》中相关诊断标准 [4];无戒断症状;未服用抗抑郁药、抗癫痫药和心境稳定剂等药物。排除标准:有自杀、自伤及冲动伤人行为者;合并认知功能障碍者;合并严重肝肾功能障碍者。按照随机数字表法分成对照组和观察组各 35 例。对照组: 男 30 例,女 5 例;年龄 29~48 岁,平均(38.14± 4.47)岁;受教育年限9~16 年,平均(12.05±2.19) 年;开始饮酒年龄 20~35 岁,平均(26.85±4.76) 岁。观察组:男 32 例, 女 3 例;年龄 30~47 岁, 平均(38.25±4.90)岁;受教育年限 9~16 年,平均(12.11±2.27)年;开始饮酒年龄 21~34 岁,平均(26.97±4.45)岁。两组一般资料比较,差异无 统计学意义(P>0.05),有可比性。
1.2 方法 对照组采用常规疗法。患者入院后给予氯硝西泮注射液(江苏朗欧药业有限公司,国药准字H20046744,1 mL ∶ 1 mg)1 ml 与250 mL 0.9% 氯化钠注射液混合后静脉滴注治疗,1 次 /d,持续治疗 3~5 d;同时给予复合维生素 B片[ 远大医药(中国)有限公司,国药准字 H42021596] 口服治疗,3 片/ 次,3 次 /d;给予 2~4 mg 氯硝西泮片(江苏恩华药业股份有限公司,国药准字 H10930004, 2 mg)口服治疗,每晚 1 次。停氯硝西泮注射液后
口服用药维持,对患者进行为期 1 周的观察,无戒断症状后维持药物治疗:氯硝西泮片 2~4 mg,每晚 1 次;复合维生素 B,3 次 /d,3 粒 / 次。
观察组在对照组基础上采用失眠认知行为疗法。
(1)病情评估:获得患者信任,建立密切的互动关系,综合评估患者病情,了解其失眠类型,如早醒、入睡困难等,初步判断失眠严重程度,同时评估患者焦虑、抑郁情绪。
(2)睡眠卫生教育:嘱患者每日定时起床,制定每周或每日规律运动计划; 入睡前 3 h 避免剧烈运动;限制兴奋性饮料的摄入, 如茶、咖啡等;禁止使用成瘾性物质促睡眠,如酒精性饮料;白天禁止闭目养神或打盹休息。(3) 刺激控制法:告知患者出现睡意后方可上床,禁止在卧室内或床上做与睡眠无关的事情,醒后 15 min 需起床离开卧室,禁止做兴奋性活动,睡意再次出现返回卧室或床上。
(4)睡眠限制:对患者卧床时间进行限制,储备睡眠驱动力;平均总睡眠时间与在床时间保持一致。
(5)放松训练:评估患者的情绪状态,引导患者通过渐进式肌肉放松法和生物反馈放松训练法等减轻与失眠有关的不良情绪; 嘱咐患者每日入睡前进行 15~20 min 的放松训练; 对患者、家属开展戒酒、睡眠相关知识健康教育。两组均持续治疗 4 周。
1.3观察指标
(1)比较两组治疗前后睡眠状态, 采用匹兹堡睡眠质量量表(PSQI)评估,包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物及日间功能障碍等 7 个因子,选取入睡时间(0~3 分)、睡眠效率(0~3 分)、睡眠障碍(0~3 分)3 个因子进行评估,评分越高表明睡眠质量越差。
(2)比较两组治疗前后负性情绪评分,采用焦虑自评量表(SAS)和抑郁自评量表(SDS)评估, 均包含 20 个条目,每个条目 1~4 分,标准分总分为 100 分,SAS 以 50 分为分界值,SDS 以 53 分为分界值,分值越高表示焦虑或抑郁越严重。
(3) 治疗后随访 6 个月,比较两组复饮率。
1.4统计学方法 应用 SPSS 20.0 软件进行统计学分析,计量资料以(x—±s)表示,采用 t 检验,计数资料以率(%)表示,采用 χ2 检验,以 P<0.05 为差异有统计学意义。
2结果
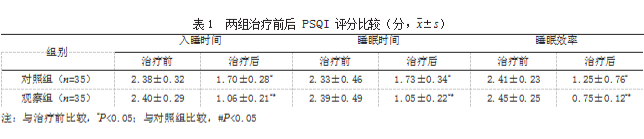
2.1两组治疗前后 PSQI 评分比较 治疗前,两组 PSQI 各因子评分比较,差异均无统计学意义(P>0.05);治疗后,两组 PSQI 各因子评分均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05)。见表 1。
2.2两组治疗前后 SAS、SDS 评分比较 治疗前, 两组 SAS、SDS 评分比较,差异均无统计学意义(P>0.05);治疗后,两组 SAS、SDS 评分均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05)。见表 2。

2.3两组复饮率比较 观察组复饮率为 28.57%(10/35),低于对照组的 54.29%(19/35),差异有统计学意义(χ2=4.769,P=0.029)。
3讨论
酒精依赖是因反复或持续性饮酒所致的对酒精渴求的特殊心理状态,以及减轻或停饮后出现的心理、躯体的特殊反应 [5]。已知酒精依赖的发生与生物学因素、心理因素、社会因素等有关,由于患者心理防御机制不健全,故戒酒后易复饮 [6]。酒精依赖引起的失眠主要表现为睡眠质量差、入睡时间延长及睡眠总时间缩短,而失眠又会使患者产生一系列不良情绪。目前临床常采用药物与非药物干预的方式治疗酒精依赖,前者大多会引起记忆受损、次日头晕或认知障碍,且长期使用患者易产生依赖性 [7]。已知失眠认知行为疗法治疗酒精依赖患者效果理想,不仅能减轻患者负面情绪和心理障碍,还可改善睡眠质量,使患者保持良好的精神状态,避免复饮 [8]。失眠认知行为疗法是一种非药物干预方法,主要通过纠正患者对睡眠的不良行为及错误认知,使之形成科学的睡眠观念,规范自身的睡眠行为,从而提高睡眠效率,减轻对睡眠的焦虑与担心, 最终改善睡眠质量 [9]。
本研究结果显示,治疗后,观察组睡眠质量评分、SDS 评分、SAS 评分和复饮率均低于对照组, 这一结果与文献报道相吻合 [10]。分析原因为:
(1) 在药物治疗的基础上配合失眠认知行为疗法可弥补各自的不足,在逐渐改善睡眠质量的同时纠正对睡眠错误的认知,使患者养成规律、良好的睡眠习惯。
(2)药物配合失眠认知行为疗法具有协同作用, 可改善患者心理健康状况,提高生命质量,在生理水平上保持睡眠节律的稳定性,缩短入睡时间,并在行为水平上规范睡眠行为,使患者觉醒时间及次
数减少。
(3)失眠认知行为疗法能改善患者对自身疾病的认知,增加对饮酒危害性的了解,还能减轻患者的心理压力,释放、调节紧张情绪,使患者保持心理平衡状态,重新建立功能良好的社会适应能力,最终摆脱对酒的依赖 [11]。
综上所述,在常规疗法基础上采用失眠认知行为疗法可降低酒精依赖患者的睡眠质量评分、负性情绪评分和复饮率,优于单纯常规疗法效果。
参考文献
[1]黄弋冰,汪咏梅,徐莲英,等 . 认知 - 行为干预对戒断期酒依赖患者康复效果的影响 [J]. 华北理工大学学报(医学版), 2020,22(6):494-499.
[2]许艳秋,张佐涛 . 整合人际互动团体心理治疗对酒依赖患者饮酒模式的影响 [J]. 国际精神病学杂志,2020,47(5): 952-954.
[3]黎超荣,李晓燕,郑琴 . 认知疗法戒酒效果随机对照试验与疗效评价 [J]. 世界复合医学,2020,6(6):77-79.
[4]董景五. 疾病和有关健康问题的国际统计分类 [M]. 2 版. 北京: 人民卫生出版社,2008:218.
[5]张丽,徐莎,李雪艳 . 酒依赖患者家属的心理状态、生活质量及社会支持 [J]. 中国健康心理学杂志,2020,28(8): 1148-1151.
[6]罗小清,李亚竹,唐蕊 . 探讨团体认知行为治疗对酒依赖患者的疗效 [J]. 中国药物依赖性杂志,2020,29(1):41-46.
[7]梁震韬,杨宇,谭宇康,等 . 团体心理治疗对酒依赖患者饮酒动机和酒渴求的影响 [J]. 深圳中西医结合杂志,2018,28
(10):16-17.
[8]蔡晖,姜静,王淑芳 . 团体认知行为治疗对酒依赖患者认知功能的效果 [J]. 宁夏医学杂志,2019,41(10):956-958.
[9]梁雅林,程兵 . 住院森田疗法对酒精性肝病患者酒精依赖、认知行为的影响 [J]. 中国健康心理学杂志,2019,27(11): 1691-1695.
[10]潘小平 . 综合方法治疗酒依赖患者降低复饮率及延长复饮时间的效果分析 [J]. 世界复合医学,2019,5(8):4-6.
[11]徐佳兵,杨岭,周旭辉 . 伴攻击行为酒精依赖者认知功能与P300 的相关性研究 [J]. 中国药物依赖性杂志,2018,27(6): 416-420.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/32975.html