SCI论文(www.lunwensci.com):
摘要:目的探讨胆管内黏液性乳头状瘤(IPMN-B)的诊断及治疗。方法回顾性分析我科2013年至2017年收治的四例IPMN-B患者的临床资料。结果2例发生恶变,其中1例行根治手术,1例行胆总管T管引流术;另2例行PTCD。结论IPMN-B是一类临床上较为罕见的胆管内肿瘤,为良恶交界性,术前诊断主要依靠CT、MRI、ERCP等影像学手段,首选手术切除的治疗方式,患者预后相对较好。对于无法耐受手术者行PTCD并冲洗引流对提高患者生存质量至关重要。
关键词:胆管内黏液性乳头状瘤;胆管炎;黏蛋白;经皮肝穿刺胆道引流
本文引用格式:吴杰,周荣.胆管内黏液性乳头状瘤诊治体会[J].世界最新医学信息文摘,2019,19(104):138-139.
0引言
胆管内黏液性乳头状瘤(IPMN-B)是一种较为少见的良恶性交界性肿瘤,可生长在胆道任何部位,主要表现为向胆管内外生性生长的乳头状肿瘤并分泌大量黏液导致胆管阻塞,表现为腹痛、高热、黄疸三联征[1]。本文结合我科2013年至2017年收治的4例IPMN-B,进一步探讨其诊治。
1资料与方法
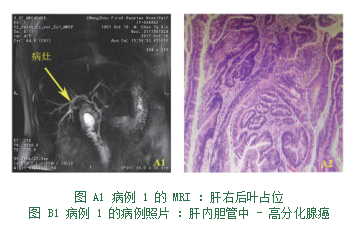
病例1,男,66岁,因“尿黄伴恶心一周”入院。肝功能示:ALT 133 u/L,AST 66u/L,TBil 104.4 ummol/L,Dbil84.3 ummol/L,肿瘤标志物示:CA19-9>1000 U/mL,CEA 9.88 ng/mL。MRI示:肝右后叶胆管占位(图A1)。手术见胆管内粘液,肝右后叶胆管有一大小约1.0×0.6 cm菜花状乳头状肿瘤,病理示:肝内胆管腺癌,中-高分化(图B1)。行肝右后叶切除+肝门部淋巴结清扫+胆总管T管引流术。
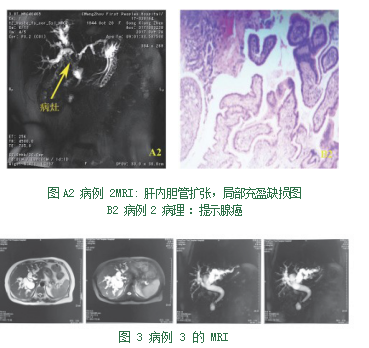
病例2,女,73岁,因“中上腹痛伴发热一周”入院。15年前在外院行胆囊切除+胆总管-十二指肠内引流术。血常规示:WBC 14.81×109/L,N%84.50%。肝功能示:ALT 123 u/L,AST 117 u/L,TBil 76.6 ummol/L,DBil 63.0 ummol/L。肿瘤标志物示:CA19-9:48.89 U/mL,CA50:34.36 U/mL。MRI示:肝内胆管扩张,局部充盈缺损(图A2)。手术探查见胆总管与十二指肠行侧-侧吻合,胆总管明显扩张,内含大量黏液,胆管内容物病理示腺癌(图B2),家属鉴于手术风险选择行胆总管T管引流术。
病例3,女,75岁,因“间歇性上腹痛三月余”入院。11年前因“急性重症坏死性胰腺炎”行“腹腔坏死组织清创术+胆囊切除术+胆总管探查T管引流术”。MRI示:肝门部囊性占位,肝内外胆管扩张,胰腺假性囊肿(图3)。
入院即行ERCP,术中切开十二指肠乳头见大量黏液,造影肝门部胆管充盈缺损,其上胆管扩张,内有大量黏液,置鼻胆管一根。病理示:黏液及炎性渗出,个别上皮伴不典型增生。由于ENBD引流无效,再行两次ERCP+胆道支架置入术,患者黄疸加深,第14天发生感染性休克,遂行经皮肝穿刺胆道引流术(PTCD),在右肝管内置8.5F引流管一根,“糜蛋白酶”冲洗,病情稳定后再行瘤体内PTCD并冲洗。
病例4,男,60岁,因“腹痛伴高热1天”入院。20余年前行胆囊切除术,10年前行胆总管切开取石+T管引流术,2年前行“肝左外叶肿瘤活检术+胆总管T管引流术”,术后病理示:(肝左外叶)符合胆管源性黏液性腺瘤。血常规示:WBC 14.95×109/L,N%83.90%。B超示:肝内外胆管扩张伴积气。血压80/50 mmHg,体温39.5℃。诊断急性胆管炎伴感染性休克,遂急诊行PTCD并冲洗引流。出院后每日冲洗PTCD引流管,随访至今无胆管炎发作,无肿瘤播散。
2讨论
IPMN-B临床上较为少见,有学者根据IPMN-B瘤体表现及胆管扩张形态,将IPMN-B分为四型:①典型IPMN-B:胆管壁可见病灶,病灶上下游胆管广泛扩张;②囊性IPMN-B:胆管局限性扩张并可见单发或多发病灶;③无肿块型IPMN-B:胆管广泛扩张,未见病灶;④侵袭型IPMN-B:胆管局限性扩张并见锯齿状或乳头状病灶凸向胆管腔内,侵犯胆管浆膜层[2]。其病因目前尚不是十分清楚,有学者认为可能与基因表达的差异性有关[3],也有可能与乙肝病毒、华支睾吸虫[4-5]的感染或肝内胆管结石的发生有一定的关系。IPMN-B因大量胶冻样黏液分泌,不同程度的阻塞了胆管,可引起腹痛、发热、黄疸等胆管炎症状。典型的胆管内乳头状肿瘤超声表现为胆管内菜花状、乳头状肿物,伴肝内外胆管不同程度扩张。当肿瘤分泌较多黏液阻塞某段胆管时,黏液不能排出,造成该部分胆管呈囊柱状扩张,是IPMN-B典型特征之一[6]。IPMN-B的CT平扫表现为肝内外胆管扩张,胆总管扩张无突然中断,胆囊扩大,胆汁密度增高(15-20 Hu);动脉期平均强化程度<20 Hu,门静脉期平均强化程度<15 Hu[7]。在MRI检查中,T2WI可见肿瘤信号高于结石,并低于胆汁和黏液,DWI上肿瘤均表现为高信号[8]。病例1中,起初行CT检查未见明显病灶,后行MRI检查发现肝右后叶可疑病灶。因此,对于IPMN-B的病人同时行CT及MRI检查,可提高该疾病的诊断率。
IPMN-B分泌大量黏液引起胆管炎,且会恶变,一经诊断,均需治疗。术前可行CT、MRI、ERCP等检查,确定病变位置、范围。手术原则为根治性切除产生黏液的病灶,清除胆管内胶冻样物、通畅引流。术中应快速冰冻病理至胆管切缘阴性,同时清扫肝门淋巴结[9]。对于无法手术患者,建议行胆总管T管引流或PTCD术,主动冲洗,通畅引流。未彻底切除病灶患者不建议行胆肠内引流术,如病例2,黏液可阻塞胆肠吻合口。
3结论
总之,IPMN-B是一类临床上较为罕见的胆管内肿瘤,常以胆管炎症状首发,CT、MRI联合ERCP可提高检出率,手术切除为首选治疗方式,患者预后较好,姑息性的T管或PTCD引流加主动冲洗有利于改善患者生活质量,同时患者亦能较长时间的带瘤生存。
参考文献
[1]Rocha F G,Lee H,Katabi N,et al.Intraductal papillary neoplasm of the bile duct:a biliary equivalent to intraductal papillary mucinous neoplasm of the pancreas?[J].Hepatology,2012,56(4):1352-1360.
[2]应世红,赵艺蕾,滕晓东,等.胆管导管内乳头状黏液性肿瘤的影像表现和形态分型[J].中华放射学杂志,2015,49(1):42-46.
[3]Ohtsuka M,Shimizu H,Kato A,et al.Intraductal papillary neoplasms of the bile duct[J].Int J Hepatol,2014,(10):459091.
[4]Kim K M,Lee J K,Shin J U,et al.Clinicopathologic features of intraductal papillary neoplasm of the bile duct according to histologic subtype[J].Am J Gastroenterol,2012,107(1):118-125.
[5]Yang J,Wang W,Yan L.The clinicopathological features of intraductal papillary neoplasms of the bile duct in a Chinese population[J].Dig Liver Dis,2012,44(3):251-256.
[6]Lim J H,Yoon K H,Kim S H,et al.Intraductal papillary mucinous tumor of the bile ducts[J].Radiographics,2004,24(1):53-66,66-67.
[7]宋凤祥,周建军,施裕新,等.胆管内乳头状肿瘤的动态增强CT表现[J].中华放射学杂志,2013,47(5):430-435.
[8]应世红,赵艺蕾,滕晓东,等.胆管导管内乳头状黏液性肿瘤的影像表现和形态分型[J].中华放射学杂志,2015,49(1):42-46.
[9]王鹏飞,陈永亮,王宏光.胆管内乳头状粘液瘤诊治[J].肝胆外科杂志(5):325-328.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/25673.html