SCI论文(www.lunwensci.com):
摘要:目的探究脊髓损伤患者间歇性导尿法在尿路感染防治工作中的价值。方法依照入院顺序,对2016年4月至2019年4月这一时间区间来康复科和骨科就诊的82例因脊髓损伤而导致排尿功能障碍的患者实施随机分组,对照组41例,行留置导尿法,观察组41例,行间歇性导尿法。以治疗14d与治疗28d为观察节点,调查分析两组尿路感染发生率、镜检白细胞个数进行对比,应用SPSS20.0软件进行统计分析。结果观察组治疗14d的尿路感染发生率为39.02%,对照组为70.73%,两组尿路感染发生率比较,差异具有统计学意义(P<0.05);观察组治疗28d的尿路感染发生率为24.39%,对照组为87.80%,两组尿路感染发生率比较,差异具有统计学意义(P<0.05);同样,治疗14d、28d时观察组尿液镜检白细胞个数明显低于对照组,其差异具有统计学意义(P<0.05);对治疗14d发生感染的患者对比其治疗28d的尿液白细胞计数,观察组尿液镜检白细胞计数明显减少,对照组则未减少,差异具有统计学意义(P<0.05)。结论对因脊髓损伤导致排尿功能障碍的患者采用间歇性导尿的治疗方法,可有效降低尿路感染的发生率;对于已经发生的尿路感染,间歇性导尿也有一定的治疗作用。
关键词:间歇性导尿法;脊髓损伤;尿路感染;对照研究
本文引用格式:郑俊爱.脊髓损伤患者间歇性导尿防治尿路感染的对照研究[J].世界最新医学信息文摘,2019,19(94):101-102.
0引言
脊髓损伤患者常常由于脊髓损伤引起的功能障碍导致一系列并发症的出现,如肠道功能障碍、排尿功能障碍、皮肤营养障碍等,严重降低了患者的生活质量。其中排尿功能障碍若得不到重视与及时的治疗,极有可能引发尿路感染,也是导致脊髓损伤患者晚期死亡的首位原因[1]。目前临床中针对因脊髓损伤导致的排尿功能障碍多采用留置导尿的方法,但长时间的留置导尿往往会增加脊髓损伤患者尿路感染的风险。近年来,间歇性导尿术以其简单、有效的特点得到了广大医患的青睐。笔者研究了2016年4月至2019年4月这一时间段,本院康复科和骨科就诊的82例因脊髓损伤导致排尿功能障碍患者,对比留置导尿和间歇性导尿对尿路感染的情况,探究间歇性导尿法在尿路感染防治工作中的价值。
1资料及方法
1.1临床资料
选取2016年4月至2019年4月康复科和骨科收治的因脊髓损伤导致排尿功能障碍的患者82例。纳入标准:①符合美国脊髓损伤学会关于脊髓损伤的诊断标准;②存在无法自主排尿、尿潴留、自主排尿不充分情况者;③患者在自愿、知情的情况下签署了同意书。排除标准:①生命体征不稳定或无法配合治疗者;②有膀胱、尿路严重损伤或感染者;③尿道内压疮、尿道梗阻或肿瘤者;④有显著出血倾向者。
依照入院顺序,随机分为对照组、观察组各41例,两组患者在性别、年龄方面的差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法
1.2.1对照组
对照组采用留置导尿法。具体操作:选择一次性橡胶导尿管及抗返流尿袋,置管时严格遵循无菌操作,动作轻柔,深度适宜;按照导尿包厂家说明每周更换1次导尿管,每周更换2次抗返流尿袋,每日用温开水清洗会阴部,鼓励患者多饮水,约2-3 h放1次尿,每次尿量不能>400 mL;保持导尿管引流通畅,治疗14 d和28 d之后留取中段尿液做尿液检查。
2.1.1观察组
观察组行间歇性导尿法。具体操作:治疗前为患者完善各项检查,若病情稳定、无大量输液(<500 mL)、无严重的泌尿系感染、能规律饮水的患者,一般受伤后8-35 d即可行间歇性导尿。为患者制定饮水计划并严格执行,每日饮水量应限制在1500-2000 mL,每次饮水量不超过400 mL;睡前3 h避免饮水;避免短时间内过度饮水。每日导尿次数不大于6次,每次导尿量<最大安全容量。导尿前半小时先行诱导排尿,根据残余尿量调整间歇性导尿时间及次数:(1)残余尿量达300 mL,每6 h导尿1次;(2)残余尿量达200 mL,每8 h导尿1次;(3)残余尿量达100-200 mL,每日导尿1-2次。膀胱容量不少于200 mL,连续7d残余尿量少于100 mL,无泌尿系统病理变化可停止导尿。
2.2临床观察指标
(1)统计对照组、观察组在治疗14 d与治疗28 d的尿路感染发生率。
(2)在治疗14 d与治疗28 d分别取患者的中段尿进行尿液检查,统计镜检白细胞计数。
1.4统计学分析
使用SPSS 20.0软件进行数据的统计分析,计量资料采用独立样本t检验,计数资料采用2检验,P<0.05为差异具有统计学意义。
2结果
2.1尿路感染发生率对比
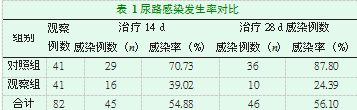
两组行不同导尿方式治疗14 d与治疗28 d后,观察组治疗14 d与28 d的尿路感染发生率均明显低于对照组,差异具有统计学意义(P<0.05),见表1。
2.2尿液镜检白细胞计数对比
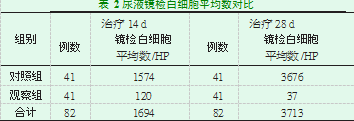
两组患者行不同导尿方式治疗14 d与治疗28 d后,观察组镜检白细胞计数明显少于对照组,差异具有统计学意义(P<0.05),见表2。
两组在治疗14d后出现尿路感染的患者,28d后观察组镜检白细胞计数发现,观察组尿路感染患者的白细胞数明显减少,而对照组尿路感染患者白细胞数则没有减少,差异具有统计学意义(P<0.05),见表3。
3讨论
脊髓在遭受损伤后,人体的初级排尿中枢便会与大脑皮层失去功能上的联系,不能发挥括约肌与逼尿肌的正常功能,最终出现尿潴留,需要通过留置导尿管的方式来进行尿液的引流。并且随着导尿管留置天数的不断增加,尿路感染的发病率也会随之上升。同时反复的尿路感染还会造成不可逆的肾功能不全,因此尿路感染及并发症的防治对患者的身心健康均有着十分重要的意义[3]。而间歇性导尿不仅可以降低尿路感染的风险,对尿路感染有一定治疗作用,还可使膀胱规律性充盈与排空,接近正常生理状态,增加膀胱的顺应性,有望恢复膀胱的可控制性排尿;另外通过间歇性导尿法,还能使残余尿量减少,降低尿潴留的情况,同时也可避免膀胱内压过高而引发逆行感染[4]。还有在间歇性导尿期间,需要辅以一定程度的膀胱功能训练,使膀胱容量增大,保持其充盈,为之后的自行排尿创造良好的条件[5-7]。
本次研究显示,两组行不同导尿方式治疗14 d与治疗28 d后,观察组治疗14 d与28 d的尿路感染发生率均明显低于对照组(P<0.05);同时就尿液镜检白细胞结果来讲,发现间歇性导尿患者不仅白细胞计数低于留置导尿患者,而且对于已经发生尿路感染的患者,坚持间歇性导尿可以明显减低白细胞计数。
综上所述,对因脊髓损伤导致排尿功能障碍患者采用间歇性导尿的治疗方法,可有效降低尿路感染的发生率,并对尿路感染有一定治疗作用,建议早发现、早治疗,实现全程、早期的实施间歇性导尿法,同时配合膀胱功能训练,能有效地减少残余尿量,防治尿路感染,促进患者膀胱功能尽早改善、恢复[8]。
参考文献
[1]吴世凤.间歇导尿对尿路感染影响的研究[J].齐鲁护理杂志,2016,22(20):42-43.
[2]邓强,罗忠纯,杨雪,等.间歇性导尿降低尿失禁患者尿路感染率的疗效观察[J].中国民康医学,2017,29(20):6-7,10.
[3]胡琼丹,汪澄.间歇性导尿在脑卒中合并神经源性膀胱患者膀胱功能恢复及降低尿路感染中的应用[J].安徽医药,2017,21(12):2314-2317.
[4]刘美芬,刘良乐,林丹,等.脊髓损伤后行无菌间歇性导尿术防治尿路感染的随机对照研究[J].中华医院感染学杂志,2016,26(22):5182-5184.
[5]范天君.脊髓损伤住院患者康复期尿路感染危险因素的临床研究[J].世界最新医学信息文摘,2018,18(80):266-266.
[6]何杏辉,杨丽莎,陈秀英.间歇导尿在降低脊髓损伤排尿障碍患者尿路感染的效果观察[J].岭南急诊医学杂志,2017,22(2):196-197.
[7]温楠.间歇导尿对预防脊髓损伤患者尿路感染的研究[J].中国城乡企业卫生,2017(5):78-79.
[8]刘美芬,林丹,汤呈宣,等.间歇性导尿术与膀胱冲洗法防治脊髓损伤后尿路感染的对照研究[J].浙江实用医学,2016(4):248-250.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/23874.html