SCI论文(www.lunwensci.com):
摘要:目的探讨颅脑损伤去骨瓣术后并交通性脑积水的临床治疗措施。方法研究以本院收治的78例颅脑损伤去骨瓣术后并交通性脑积水患者作为研究对象,病例收治时间为2016年7月至2017年3月,按照入院的先后顺序将患者均分成观察组和对照组,其中观察组患者分期进行颅骨修补术和脑积水分流术,对照组患者则同期进行颅骨修补术和脑积水分流术,对比两组患者的临床治疗效果。结果观察组患者的治疗有效率为89.74%(35例),对照组的治疗有效率为69.23%(27例),两组治疗有效率对比差异有统计学意义(P<0.05);观察组患者治疗后GOS评分为(4.55±0.37)分,GCS评分为(12.27±2.11)分,其数据高于对照组(P<0.05);观察组患者术后并发症发生率为7.69%(3例),对照组患者术后并发症发生率为28.21%(11例),两组并发症比较,差异存在统计学意义(P<0.05)。结论颅脑损伤去骨瓣术后并交通性脑积水可分期进行颅骨修补术和脑积水分流术,以有效改善患者临床症状,治疗效果较为显著,且术后并发症更少。
关键词:颅脑损伤去骨瓣术;交通性脑积水;颅骨修补术;脑积水分流术
本文引用格式:邬继栋.探讨颅脑损伤去骨瓣术后并交通性脑积水的临床治疗[J].世界最新医学信息文摘,2019,19(70):127,135.
0引言
交通性脑积水是颅脑损伤后常见的一种并发症,该疾病也是导致患者死亡和致残的一个重要因素[1]。一般颅脑损伤患者在行颅脑损伤去骨瓣术后,由于预后疗效较差而出现了交通性脑积水,这将导致患者颅脑损伤进一步加重、颅内压异常,需要积极采取治疗措施[2-4]。文章选取了2016年7月至2017年3月本院收治的78例颅脑损伤去骨瓣术后并交通性脑积水患者作为研究对象,对颅脑损伤去骨瓣术后并交通性脑积水的临床治疗措施进行讨论分析。
1资料与方法
1.1一般资料
研究以本院收治的78例颅脑损伤去骨瓣术后并交通性脑积水患者作为研究对象,病例收治时间为2016年7月至2017年3月,按照入院的先后顺序将患者分成观察组和对照组,每组39例患者。观察组患者年龄在23-57岁,平均年龄(35.5±1.2)岁,其中男性患者22例,女性患者17例;对照组患者年龄在21-58岁,平均年龄(34.8±1.8)岁,其中男性患者24例,女性患者15例。所有患者均在本院接受颅脑损伤去骨瓣术后出现交通性脑积水,患者家属同意本次研究,两组患者一般资料对比无统计学差异(P>0.05),可以进行比较。
1.2方法
观察组患者分期进行颅骨修补术和脑积水分流术,一期手术后1个月,再进行二期手术,操作方式如下:腰大池—腹腔分流术:指导患者取适合体位,给予腰椎穿刺,并在距离穿刺点5 cm左右位置打开一个切口,针头保持斜面向上而后穿刺,进针深度为4-5 cm,有落空感后,退出针芯,可见脑脊液流出。旋转并拔出针头,而后将分流管套入到穿刺针套当中,插入深度约10-13 cm,见脑脊液流出后,再加深进针深度5 cm,拔出穿刺针。于穿刺点水平线上的髂嵴前内侧位置作一个3 cm左右的切口,腰穿分流管经皮下通道进入该切口,直至腹直肌旁5 cm切口位置,加深腹腔端分流管置入深度约20 cm,使用分流阀门经皮下通道联合髂嵴处和腹腔切口,而后固定,分别缝合切口。
颅骨修补术:依据CT检查结果先择适合的手术入路,建立静脉通路,给予气管插管全麻,使用钛合金网颅骨,经电脑塑形后,置于骨窗位置,使用攻钛钉进行固定,常规置引流管,术后给予抗感染治疗,并在术后1-2 d左右拔除引流管。
对照组患者则同期进行颅骨修补术和脑积水分流术,在脑脊液持续引流,颅内压下降,脑组织膨处部位吸收,接近骨窗缘后,给予颅骨修补术。
1.3观察指标
对比两组患者的治疗效果,疗效评价标准如下:临床症状消失,骨窗恢复良好,颅内压正常,患者体征恢复为显效;临床症状改善,患者部分体征恢复为有效;与上述描述均不符合为无效,有效率=(显效例数+有效例数)/39×100%。对比两组患者的GOS(格拉斯哥预后分级)、GCS(格拉斯哥昏迷指数)评分,统计两组患者的并发症。
1.4统计学分析
研究使用SPSS20.0进行统计学处理,其中计数资料以(%)表示,使用2检验,计量资料以(±s)表示,使用t值检验,P<0.05代表研究存在统计学意义。
2结果
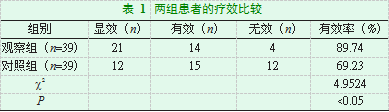
2.1两组患者的疗效比较
观察组患者的治疗有效率为89.74%(35例),对照组的治疗有效率为69.23%(27例),两组治疗有效率对比,差异有统计学意义(P<0.05)。见表1。
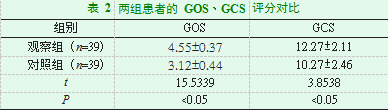
2.2两组患者的GOS、GCS评分比较
观察组患者治疗后GOS评分为(4.55±0.37)分,GCS评分为(12.27±2.11)分,其数据高于对照组(P<0.05)。见表2。
2.3两组患者的术后并发症对比
观察组患者术后并发症发生率为7.69%(3例),对照组患者术后并发症发生率为28.21%(11例),两组并发症比较,差异存在统计学意义(P<0.05)。
3讨论
颅脑损伤去骨瓣术后早期,患者脑硬膜和纤维组织还不完整,分离操作难度大,容易引起分离组织损伤,从而进一步加重脑积水,导致皮下积液和术后感染等症状。因而,临床中普遍建议分期进行颅骨修补术和脑积水分流术[5]。首先,脑积水分流术可以改善颅内高压症状,并有效引流积液,预防脑疝,避免皮肤和脑硬膜出现粘连,更加有利于后期的组织分离操作,减少死腔的发生风险,为颅骨修补术的实施提供良好的组织条件[6,7]。
而同期进行颅骨修补术和脑积水分流术治疗,其进行颅骨修补术的组织条件比较差,而且短期内对患者造成的损伤较大,因而更加容易引起并发症,也不利于患者病情的归转[8]。从本次研究结果来看:分期进行颅骨修补术和脑积水分流术对患者的治疗效果更为显著,可以有效改善预后疗效和昏迷症状,降低其术后并发症。
综上所述,颅脑损伤去骨瓣术后并交通性脑积水可分期进行颅骨修补术和脑积水分流术,以有效改善患者临床症状,治疗效果较为显著,且术后并发症更少。
参考文献
[1]宋纯玉,潘强,王泉相,等.不同手术方法治疗颅脑损伤去骨瓣减压术后脑积水疗效分析[J].中国临床神经外科杂志,2014,19(3):170-172.
[2]王佳,葛明.儿童颅后窝肿瘤合并非交通性脑积水的治疗策略[J].中国微侵袭神经外科杂志,2019,24(1):42-45.
[3]陈宏尊,庞元龙.两种手术方式治疗颅脑损伤减压术后交通性脑积水对比研究[J].中国实用神经疾病杂志,2018,21(20):2222-2225.
[4]宋志军,陈晓雷,唐运林,等.脑室镜与腹腔镜在交通性脑积水脑室-腹腔分流中的联合应用[J].中华外科杂志,2015,53(10):772-775.
[5]刘洛同,霍坤良,明扬,等.第三脑室底造瘘术在儿童交通性脑积水的应用[J].中华神经外科杂志,2014,30(4):387-389.
[6]刘华,漆松涛,彭玉平,等.神经内镜下第三脑室底造瘘术治疗交通性脑积水[J].中华神经外科杂志,2013,29(4):387-389.
[7]张绍林,王占祥,陈玉英.交通性脑积水纤维化发生机制及抗纤维化研究现状[J].中华实验外科杂志,2011,28(11):2022-2023.
[8]祁海军.颅骨骨膜修补硬脑膜缺损98例的临床疗效观察[J].世界最新医学信息文摘,2015,15(22):86-87.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/20319.html