SCI论文(www.lunwensci.com):
摘要:目的研究分析非布司他治疗慢性肾脏病伴高尿酸血症的临床价值研究。方法随机抽取2017年9月至2018年9月我院接收并实施治疗的慢性肾病伴高尿酸血症患者72例,按入院时间先后顺序分为研究组(n=36)与参照组(n=36),分别给予非布司他治疗与别嘌醇治疗。对两组治疗后临床疗效进行比较分析。结果经两组比较显示研究组临床疗效明显优于参照组(P<0.05)。结论在慢性肾病伴高尿酸血症患者中应用非布司他治疗疗效显著,其可有效降低患者血尿酸水平,促进机体康复,因此可于临床中广泛运用。
关键词:非布司他;慢性肾脏病伴高尿酸血症;血尿酸水平
本文引用格式:孜乃提·图尔荪,西来甫克孜·木合塔尔,陈晓欢.非布司他治疗慢性肾脏病伴高尿酸血症的临床价值研究[J].世界最新医学信息文摘,2019,19(64):154+160.
0引言
肾脏为人体尿酸排泄重要器官,若机体内部肾小球滤过率呈下降趋势可诱发高尿酸血症疾病[1]。以往认为尿酸水平变化仅与神经减退存在关联,经现代医学研究显示高尿酸血症可促进慢性肾病发展,故实施降低尿酸治疗可延缓慢性肾病进一步发展。本研究主要探讨分析非布司他治疗慢性肾脏病伴高尿酸血症的临床价值研究,现将报告如下。
1资料与方法
1.1一般资料。随机抽取2017年9月至2018年9月我院接收并实施治疗的慢性肾病伴高尿酸血症患者72例,按入院时间先后顺序分为研究组(n=36)与参照组(n=36),研究组男17例,女19例;年龄36-77岁,平均年龄(56.50±20.50)岁;参照组男15例,女21例;年龄37-77岁,平均年龄(57.50±20.50)岁;在统计学中比较分析两组一般资料显示并无明显差异(P>0.05),具有统计学比较价值。
1.2方法。参照组施以别嘌醇(生产厂家:江苏红豆杉药业有限公司,国药准字:H20066701)治疗,治疗初期服用剂量:
0.3 g/次,服用频率:1次/d,治疗后期服用剂量:0.2 g/次,服用频率:1次/d;研究组施以非布司他(生产厂家:杭州朱养心药业有限公司,国药准字:H20130009)治疗,治疗初期服用剂量:20 mg/次,服用频率:1次/d,治疗后期服用剂量:40 mg/次,服用频率:1次/d;两组患者均间隔1月检查肝功能、血常规及血尿酸指标等,并观察疗效。
1.3观察指标。对两组治疗后临床疗效进行比较分析。临床疗效评定标准:显效、好转、无效,其中经临床治疗后患者临床症状得到最大程度缓解,血尿酸水平在140-350μmol/L之间为显效;经治疗后患者临床症状有所改善,血尿酸水平呈降低趋势且>350μmol/L<420μmol/L为好转;经治疗后患者临床症状无明显变化,血尿酸水平无变化或呈上升趋势且>420μmol/L为无效。有效率=(显效+好转)/总例数×100%。
1.4统计学分析。将数据纳入SPSS 21.0统计软件中进行分析,计数资料比较采用χ比较,以率(%)表示,若(P<0.05)则差异显著,有统计学意义。
2 结果
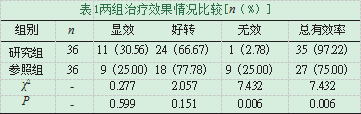
两组治疗效果情况。研究组总有效率97.22%;参照组总有效率75.00%;经组间比较显示研究组临床疗效明显优于参照组(P<0.05),具有统计学比较价值,详见表1。
3 讨论
高尿酸血症作为慢性肾脏病常见并发症,同时也是促使慢性肾脏病患者患心血管疾病的危险因素之一。相关研究显示,人体血尿酸水平每升高1.0 mg/dL,可将肾功能衰减几率提高至14%[2]。目前临床对高尿酸血症作为促进慢性肾脏疾病发展危险因素依旧存在不同意见,但大部分血症认为对高尿酸血症予以治疗可对慢性肾脏病进展进行延缓。抑制尿酸合成与促进尿酸排泄属于慢性肾脏病伴高尿酸血症主要治疗方式,但慢性肾脏疾病患者大多肾功能不全,故实使用促进尿酸排泄药物会进一步损害肾脏功能,临床应用价值不高[3-4]。别嘌醇作为抑制尿酸合成药物已被广泛运用于临床中,但用药后易诱发多种不良反应及并发症,故实际运用时具有一定局限性[5-6]。非布司他作为新型非嘌呤类选择性黄嘌呤氧化酶抑制剂,与别嘌醇相比对黄嘌呤氧化酶选择性更高,同时不影响嘧啶、嘌呤及其余酶类代谢反应。该药物可有效抑制氧化型,其药物酶复合物稳定较好,可在最大程度上降低尿酸水平,且不诱发严重并发疾病[7]。据相关研究显示,非布司他应用于中度肾功能损伤患者中疗效不受影响,且不会加重患者肾功能损伤程度,具备较高治疗安全性。本研究研究组患者接受非布司他治疗相较于参照组接受别嘌醇治疗效果更为显著,且最终临床疗效相关数据对比具有统计学比较意义[8]。
综上所述,将非布司他应用于慢性肾脏病伴高尿酸血症花患者治疗过程中可达理想效果,同时维护治疗安全性,因
此可大面积运用于临床治疗中[9-10]。
参考文献
[1]苏凡,林静霞,蔡冬梅.非布司他治疗痛风伴高尿酸血症疗效观察[J].齐齐哈尔医学院学报,2016,37(19):2422-2423.
[2]魏斐菲.对痛风伴高尿酸血症患者采取非布司他治疗的效果研究[J].中国现代药物应用,2016,10(21):84-85.
[3]何玉茂,徐良贤.非布司他治疗36例慢性肾脏病伴高尿酸血症的临床疗效观察[J].上海医药,2018,39(21):24-25.
[4]陈松,黄健,杨静,等.非布司他治疗慢性肾脏病伴高尿酸血症的临床研究[J].实用医学杂志,2016,32(3):472-474.
[5]金灿,吴红华,黄坚.非布司他治疗慢性肾脏病伴高尿酸血症的临床效果研究[J].家庭医药,2018,(8):133.
[6]任慧芝,非布司他和别嘌醇降尿酸治疗高尿酸血症的临床疗效比较研究[J].临床合理用药杂志,2017,10(12):79-80.
[7]申万琴,非布司他治疗慢性肾脏病合并高尿酸血症的效果[J].深圳中西医结合杂志,2018,28(12):171-172.
[8]魏志财.非布司他治疗慢性肾脏病伴高尿酸血症1例报告[J].医药前沿,2017,7(1):392-393.
[9]刘剑,刘怡.非布司他与别嘌醇治疗痛风伴高尿酸血症的疗效对比分析[J].中国校医,2017,31(3):228-229.
[10]龚书豪,卢婉君,欧阳柳荣,等.非布司他治疗慢性肾脏病伴高尿酸血症患者疗效及对肾功能影响的Meta分析[J].天津医药,2018,46(10):1102-1107.
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网! 文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/18726.html