摘要:目的分析低血糖指数膳食对妊娠期糖尿病营养治疗的干预效果。方法选取2021年11月—2022年11月甘肃省张掖市山丹县妇幼保健院妇产科收治的86例妊娠期糖尿病患者为研究对象,并按照随机分组法分为观察组(43例,低血糖指数膳食营养治疗)和对照组(43例,常规营养治疗),比较两组血糖(FPG、2hPBG、HbAlc)控制情况、胰岛素抵抗指数、能量摄入情况、不良事件发生率、满意度。结果干预后,观察组FPG、2h PBG、HbAlc、胰岛素抵抗指数均低于对照组,组间差异有统计学意义(P<0.05)。观察组脂肪摄入量高于对照组,组间差异有统计学意义(P<0.05);观察组碳水化合摄入量少于对照组,组间差异有统计学意义(P<0.05);两组蛋白质、摄入总能量比较无差异(P>0.05)。观察组不良事件(胎儿宫内窘迫、巨大儿、产后出血、低血糖、妊高征)发生率低于对照组,组间差异有统计学意义(P<0.05)。观察组满意度高于对照组,组间差异有统计学意义(P<0.05)。结论低血糖指数膳食可控制妊娠期糖尿病患者血糖水平,降低胰岛素抵抗指数、碳水化合物摄入量,增加脂肪摄入量,降低不良事件发生率,提升患者满意度,可应用。
关键词:妊娠期糖尿病,营养治疗,低血糖指数膳食,空腹血糖,胰岛素抵抗指数
0引言
妊娠期糖尿病(gestational diabetes mellitus,GDM)指的是孕产妇妊娠后机体糖代谢异常的一种疾病,由于患者血糖水平忽高忽低,易引起胎儿宫内窘迫、巨大儿、产后出血等不良事件发生[1]。妊娠为女性特殊阶段,若对其盲目使用降血糖药物,易引发胎儿畸形。故为了保证母婴安全,临床需探索安全性高的治疗方案。营养治疗多根据GDM者自身病情变化,通过分析其日常饮食习惯、喜好,为其提供营养均衡的膳食营养治疗方案,确保GDM者合理摄入更多营养成分,有效控制血糖水平[2]。低血糖指数膳食属新型膳食干预方案,通过分析GDM者血糖生成指数,开展膳食指导工作,保证患者血糖值始终处于稳定状态,防止妊娠不良结局形成[3]。基于此,本研究以本院86例GDM患者为对象,分析低血糖指数膳食营养治疗效果,报道如下。
1资料与方法
1.1一般资料
选取2021年11月—2022年11月甘肃省张掖市山丹县妇幼保健院妇产科收治的86例妊娠期糖尿病患者为研究对象,并按照随机分组法分为观察组和对照组,每组43例。对照组:初产妇23例,经产妇20例;年龄为23~37岁,平均(30.20±2.22)岁;孕周为24~30周,平均(27.11±1.11)周;体重为53.25~77.15kg,平均(65.13±2.14)kg。观察组:初产妇22例,经产妇21例;年龄为24~36岁,平均(30.19±2.20)岁;孕周为25~30周,平均(27.08±1.12)周;体重为52.40~76.35kg,平均(65.16±2.18)kg。对比两组产次、年龄、孕周、体质量资料,差异无统计学意义(P>0.05),可比。参与研究者均知情同意。此次研究项目已得到我院医学伦理委员会审核通过。
1.2纳入、排除标准
纳入标准:①满足GDM临床诊断者;②临床资料齐全者;③自然受孕者;④单胎妊娠者。
排除标准:①贫血及机体营养不良严重者;②慢性感染性疾病者;③精神不正常、意识障碍者;④无法正常交流者;⑤糖尿病史者;⑥中途转院或本人不同意参与此次研究者。
1.3研究方法
对照组采用常规营养治疗。以GDM膳食指南为主,为患者提供膳食指导;考量患者喜好,合理布置病房环境;及时观察患者情绪转变,为其提供心理疏导。
观察组采用低血糖指数膳食营养治疗。①碳水:减少患者碳水摄入量,即<175g/d,合理安排一日三餐碳水化合物摄入量。②热量:30~38kcal/kg/d,将总脂肪摄入量控制在<20.00%总热量。③蛋白质:嘱咐患者适当多食用水产类、鱼肉类食物,且其比重>50.00%,控制红肉摄取量。④维生素、矿物质:与家属取得联系,叮嘱其为患者准备维生素、矿物质丰富的食物,多食用新鲜蔬菜、水果、奶制品、家禽、瘦肉等。⑤嘱咐患者秉持“少食多餐”准则,三餐正常饮食,额外加点心,早餐碳水摄入为当日总碳水摄入33.00%、中餐为45.00%、晚餐为22.00%。以总能量摄入为基础,嘱咐患者多食用低血糖指数的食物:a.血糖指数<55的食物,如薏米、玉米、糙米、全麦面包、燕麦、黄豆、红豆、绿豆、无糖酸奶以及牛奶、生菜、菠菜、西红柿、橘子、橙子、苹果、梨、核桃、花生;b.血糖指数56~69食物,如小米、红米、红薯、土豆、南瓜、香蕉、葡萄等。同时每日用血糖监测仪对血糖值进行监测,如实记录数据,针对高血糖者,增加血糖监测次数,方便医护人员参考监测结果重新制定膳食方案。
1.4观察指标
1.4.1血糖
如空腹血糖(Fasting blood glucose,FPG)、餐后2h血糖(2h postprandial blood glucose,2hPBG)、糖化血红蛋白(hemoglobin Alc,HbAlc)。用LMK-12全自动血糖检测仪对上述指标进行检测。
1.4.2胰岛素抵抗指数
以化学发光法对空腹胰岛素水平进行检测,胰岛素抵抗指数=空腹胰岛素抵抗×FPG/22.5。
1.4.3能量摄入情况
包括蛋白质、脂肪、碳水化合物等,并计算摄入总能量。
1.4.4不良事件发生率
如胎儿宫内窘迫、巨大儿、产后出血、低血糖、妊高征,不良事件发生率=不良事件数/病例数×100%。
1.4.5满意度
以我院自制量表评分,评价患者对干预效果的满意度,满意度与干预效果成正比,问卷满分100分,评分区间<50为不满意、>80为非常满意、50~80为基本满意,满意度(%)=(基本满意+非常满意)×100%。
1.5统计学分析
采用SPSS 24.0软件进行统计分析。计量资料采用t检验,以(x—±s)表示;计数资料采用χ2检验,以[n(%)]表示。以P<0.05为差异有统计学意义。
2研究结果
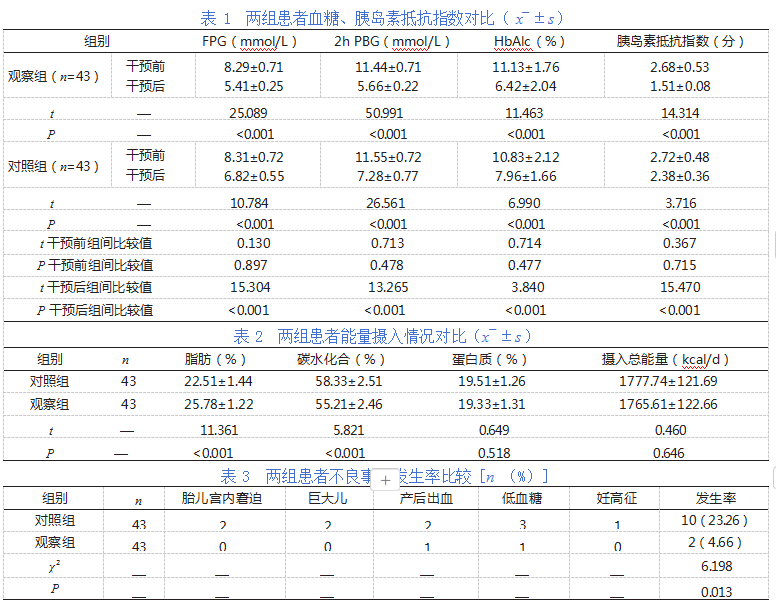
2.1两组患者血糖、胰岛素抵抗指数对比
干预前,各指标比较无差异(P>0.05);干预后,观察组均比对照组更低,差异有统计学意义(P<0.05),见表1。
2.2两组患者能量摄入情况对比
观察组脂肪摄入量较对照组高,差异有统计学意义(P<0.05);观察组碳水化合摄入量较对照组低,差异有统计学意义(P<0.05);两组蛋白质、摄入总能量比较无差异(P>0.05),见表2。
2.3两组患者不良事件发生率比较
观察组不良事件发生率较对照组更低,差异有统计学意义(P<0.05),见表3。
2.4两组患者满意度对比
观察组满意度明显较对照组更高,差异有统计学意义(P<0.05),见表4。
3结论
妊娠期间,受到各类妊娠因素的影响,导致患者自身血糖水平无法得到有效控制,从而形成GDM。患有GDM病后,易形成氧化应激反应,机体释放大量自由基,影响血管内皮功能,威胁母婴生命安全[4]。若GDM者无法及时控制血糖,很容易引起各类不良妊娠结局,影响孕妇自身身体健康,危及新生儿生命安全,诱发胎儿宫内窘迫、巨大儿等情况[5]。加之GDM者为特殊时期,临床需为其提供健康的治疗方案。
本次研究结果显示,干预后,观察组FPG、2hPBG、HbAlc水平、胰岛素抵抗指数均有所下降,说明低血糖指数膳食可降低血糖水平、胰岛素抵抗指数。分析其原因可知:GDM者日常饮食期间,通过低血糖指数膳食,保证患者合理摄取各类营养成分,控制碳水化合物、脂肪、蛋白质、维生素、矿物质等摄入比例,科学调配不同营养物质配比,满足GDM者及胎儿对各类营养物质的实际需求,降低血糖水平[6]。
研究发现,观察组脂肪摄入量明显增高,且碳水化合摄入量显著下降,且两组蛋白质、摄入总能量比较无差异(P>0.05),说明低血糖指数膳食可增加脂肪摄入量,减少碳水化合摄入量。究其原因:该方法能够合理分配各类营养物质的占比,考量GDM者饮食喜好、结构,增加微量元素、矿物质、维生素等营养成分摄入量,保证患者饮食更合理[7]。
研究表明,观察组不良事件(胎儿宫内窘迫、巨大儿、产后出血、低血糖、妊高征)发生率有所下降,说明低血糖指数膳食可降低不良事件发生率。原因下述:通过指导GDM者合理摄入营养成分,改善患者体质,为胎儿健康生长创造良好条件,改善妊娠结局。同时经系统计算食物的血糖生成指数,以GDM者饮食需求为主,制定日常饮食方案,有效控制GDM者饮食风险,防止血糖波动显著而引发低血糖,减少不良事件发生[8]。
研究还发现,观察组满意度明显增高,说明低血糖指数膳食可提升患者满意度。原因如下:此法主要是通过计算低血糖指数,以患者实际饮食情况为主,为其制定相对应的饮食干预方案,确保患者妊娠阶段摄入更多营养成分,养成健康的饮食、生活习惯。而且此法可以拉近医护人员和患者之间的距离,以免出现矛盾、纠纷,加深对医护人员的依赖感、信任感。
最后,本次研究选取样本量有限,且研究时间较短,未深入分析低血糖指数膳食营养治疗效果,下次研究,可增加研究对象和时间,扩大样本量,扩充观察指标,深入分析不同营养疗法对GDM者血糖稳定性所产生的影响,探究临床可应用更为科学的治疗方案。
综上所述,低血糖指数膳食可改善妊娠期糖尿病患者FPG水平、2hPBG水平、HbAlc水平,降低胰岛素抵抗指数,减少胎儿宫内窘迫、巨大儿、产后出血、低血糖、妊高征等不良事件发生,缩减碳水化合摄入量,增加脂肪摄入量,确保患者及家属对我院提供的方案更满意,可临床普及。
参考文献
[1]郭洪萍,赵艾,薛勇,等.低碳水化合物饮食得分与妊娠糖尿病患者代谢水平的相关性研究[J].中国食物与营养,2021,27(6):68-73.
[2]涂文.低血糖指数膳食在妊娠期糖尿病营养治疗中的应用价值分析[J].中国现代药物应用,2022,16(6):234-236.
[3]申黎侠.个体化医学营养治疗结合门冬胰岛素对妊娠期糖尿病患者血糖控制效果及妊娠结局的影响[J].反射疗法与康复医学,2022,3(9):73-76.
[4]武晓华.个体化医学营养治疗对妊娠期糖尿病患者糖脂代谢及妊娠结局的影响[J].临床医学研究与实践,2021,6(16):107-109.
[5]贺荣荣,樊阳阳,张莉莉,等.饮食运动干预联合格列本脲对妊娠期糖尿病患者血糖控制及新生儿结局的影响[J]现代生物医学进展,2021,21(10):1878-1882,1805.
[6]李林,张小兰,黄翠丽.妊娠期糖尿病患者血清Lp-PLA2、PAPP-A及C肽对新生儿低血糖的预测价值[J].中华内分泌外科杂志,2022,16(5):633-636.
[7]包能珍.探讨妊娠期糖尿病(GDM)孕妇进行合理饮食干预的效果[J].智慧健康,2021,7(27):154-156.
[8]梁丽萍,傅育文,郑聪霞.妊娠期糖尿病患者孕前体质指数和血糖水平与膳食营养摄入的相关性[J].中国妇幼保健,2021,36(3):540-542.
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/78936.html