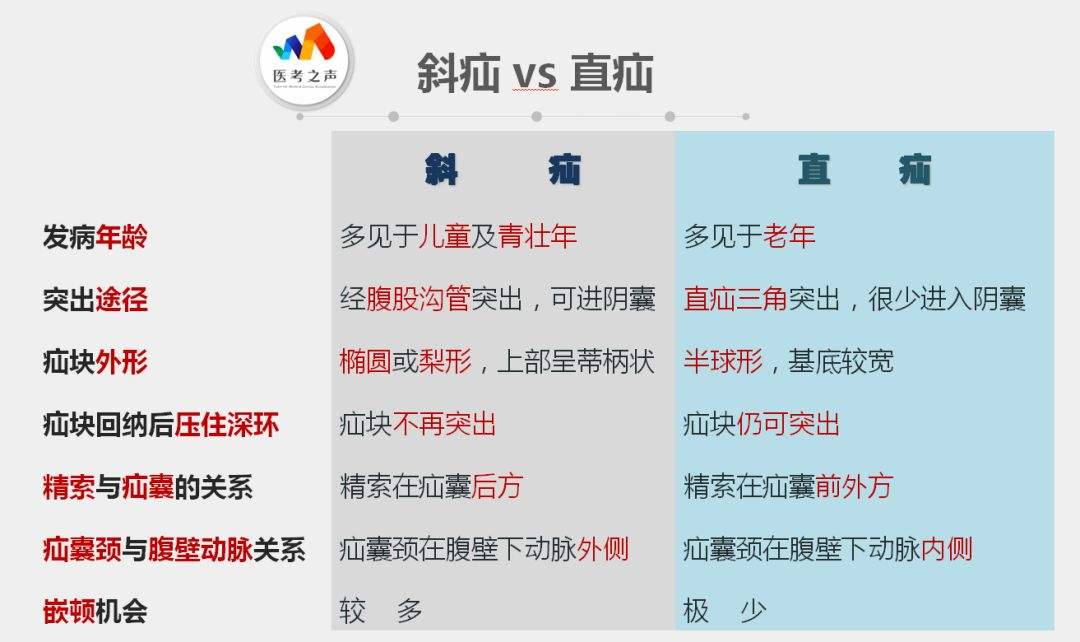
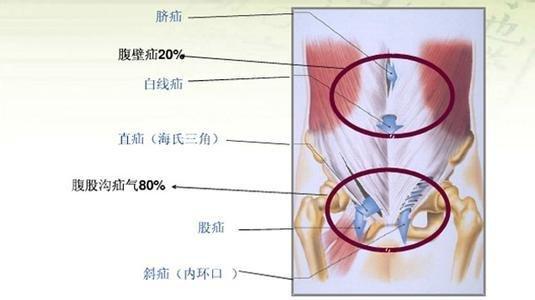
SCI论文(www.lunwensci.com):
摘要:腹股沟疝是一种常见的外科疾病,并且经外科手术可以治愈。全球每年有大量的患者,有很多患者需进行手术治疗,术后会出现很多并发症。随着科学技术等的发展,很多并发症逐渐被广大患者所接受,而患者更加关注术后的慢性疼痛,这种疼痛严重影响对患者的生活质量,因此腹股沟疝修补术后的术后慢性疼痛成为现在疝腹壁外科的研究热点。而对于术后慢性疼痛的治疗尚无较好治疗方案,本文对于腹股沟疝修补术后慢性疼痛的研究做一简要综述。
关键词:腹股沟疝;疝修补术;术后慢性疼痛
本文引用格式:段先召, 王婉东, 陈洪流. 腹股沟疝修补术后慢性疼痛的最新研究进展[J]. 世界最新医学信息文摘,2018,18(78):78-80,82.
0引言
腹股沟疝是普外科中一种常见的疾病,并且经外科手术可以治愈。腹股沟疝修补术是最常见的外科手术之一 [1]。在全球范围内,每年大约有 2000 万患者进行了腹股沟疝修补术 [2]。据报道 [3],在接受腹股沟疝修补手术的病人中,有16%~62% 的人出现术后慢性腹股沟疼痛。尽管这种疼痛在本质上通常是轻微的,但是关于术后腹股沟慢性疼痛患者生活质量的研究表明,慢性疼痛的严重程度会严重影响正常的日常活动。在广泛使用补片修复后,腹股沟疝手术后的复发率已经被接受,研究的焦点已经从复发率转移到慢性疼痛。虽然疼痛可以用止痛剂来控制,但术后慢性疼痛仍然是被患者关注的一个主要临床问题,并且显著影响了病人的生活质量 [4] 。
1术后慢性疼痛的定义
目前,疼痛定义的标准尚未统一。持续的疼痛:被定义为至少是疼痛的存在、不能被忽视,并且干扰了过去一周的日常活动 [5]。自术后慢性疼痛(Chronic postsurgical pain,CPSP)的论文发表以来,目前术后慢性疼痛逐渐受到临床医生的重视。但 CPSP 并没有一个完整明确的定义,一般指因外科手术操作后而出现的持续性疼痛,大量文献均以术后疼痛持续 3 个月为标准。也有认为 CPSP 是指术后疼痛不大可能缓解、难以处理和超过了正常恢复时间仍有疼痛的情况。周建平等 [6] 认为尽管国际疼痛研究协会认定症状持续3个月以上为慢性疼痛,但在实际的疝外科中,因补片等异物的植入,其慢性炎症反应持续的时间往往超过 3 个月,因此有人将持续6个月或更长时间的疼痛症状作为术后慢性疼痛的标准。
周建平 [7] 在其个案报道中认为无张力疝修补术后慢性疼痛是指手术后持续存在的时间超过了 3 个月,疼痛范围超过手术累及区域的疼痛,是疝修补术后的一种常见并发症。其发生率据文献报道差异较大,大约在 5%~35% 不等。由于补片等异物的炎症反应可持续数月,所以,目前一般将疼痛持续超过 6 个月作为术后慢性疼痛的标准。
因此笔者认为,术后慢性疼痛的追踪时间应该是术后 3个月或者 6 个月以后,因为随着时间的延长,慢性疼痛的发生率会相应的降低,因此研究时,所选择的术后时间点不同, 那么慢性疼痛的发生率也有一定的差异。
2疼痛的发生率
因为慢性疼痛定义的标准尚未统一,因此目前所有研究 报道的术后慢性疼痛发病率有一定差异。并且关于腹股沟疝 术后慢性疼痛发生率的流行病学调查较少,但很多关于术后 慢性疼痛的文献均报道其发生率一般在 10%~12% 左右 [8-9]。
美国在 1996 年大概进行了 69.6 万例腹股沟疝修补术,据统计,术后慢性疼痛发生率为 5%~15%,也就是大概有34800 人发生慢性疼痛。瑞士每年进行约 1.5 万例腹股沟疝修补术,慢性疼痛发生率约 30 % [6]。Aasvang 和 Kehlet[9] 筛选了 111 篇文章,以疼痛持续时间超过6个月为标准的术后慢性疼痛发生率约 12%。
K.-J. Lundström 等 [5] 对 22917 例进行了腹股沟疝修补术的患者进行了随访,有 3492 例患者术后 1 年仍有腹股沟疼痛,疼痛发生率约为 15.2%。
据统计 [2],在全球范围内每年大约有 2000 万患者进行了腹股沟疝修补术,而慢性疼痛是一种常见的并发症,发生率约为 10%~12%,范围从 0%~76% 不等。
腹股沟疝是一种常见的外科疾病,全球每年有大量患者需进行手术治疗。术后腹股沟慢性疼痛是一种常见的并发症,现在已经成为人们所关注的焦点。术后慢性疼痛的发生率据文献报道差异较大,术后 3 个月、6 个月、1 年的慢性疼痛发生率均不同,但一般随着时间的推移其疼痛的发生率会逐渐降低,并且老年患者较年轻患者发生率更低。
3疼痛计量
对于术后慢性疼痛的研究,需要对疼痛的程度进行定性或者量化,可以用疼痛评分表或者问卷调查表来进行表示。目前用的较多的有 7 分评定法、视觉模拟评分法(VAS)、疼痛问卷表(McGill 疼痛问卷表、简化的 McGill 疼痛问卷)。
7 分评定法,1~7 分分别表示:1 分表示没有疼痛感;2 分表示有疼痛感,但这种感受容易被忽视;3 分表示疼痛感不能被忽视,但不会影响日常生活活动;4 分表示疼痛感不被忽视,并且影响日常活动;5 分表示疼痛影响大多数活动;6 分表示疼痛影响日常活动,并且需要卧床休息;7 分表示因疼痛需要就医。得分为 1~3 分被定义为没有疼痛,而有 4~7 分定义为慢性疼痛 [5]。7 分评定法可以对疼痛进行定性,操作较简单。
视觉模拟评分法 (Visual analogue scale,VAS) 用于疼痛的评估,基本的方法是使用一条长约 10 cm 的游动标尺,有可滑动的游标,一面标有 10 个刻度,两端分别为”0”分端和”10”分端,0 分表示无痛,10 分代表难以忍受的最剧烈的疼痛。临床测试时患者面对无刻度的一面,将游标放在当时最能代表疼痛程度的部位,医师根据病人标出的位置为其评出分数,临床评定以:”0~2”分为”优”,”3~5”分为”良”,”6~8”分为”可”,>”8”分为”差”[10]。轻度疼痛平均值为 (2.57±1.04)分;中度疼痛平均值为 (5.18±1.41) 分;重度疼痛平均值为(8.41±1.35) 分。优点:(1)客观、敏感且直观;(2)受试者易懂;(3)需要经费少;(4)实施与记录比较方便;(5)适用于未经过训练的人使用。但不适用于电话随访。
疼痛问卷表(Pain questionnaires)是根据患者疼痛的生理感受、情感因素和认识成份等多方面因素设计而成,因此能够比较准确的评价疼痛的强度与性质。
McGill 疼痛问卷 表(McGill pain questionnaire ,MPQ) 包括四类 20 组疼痛描述词,从感觉、情感、评价和其他相关类四个方面因素以及现时疼痛强度(Present pain intensity,PPI)对疼痛强度进行较全面的评价。每组词按疼痛程度递增的顺序排列,其中 1~10 组为感觉类,11~15 组为情感类,16组为评价类,17~20 组为其他相关类 [11]。被测者在每一组词中选一个与自己痛觉程度相同的词(没有合适的可以不选)。从 MPQ 可以得到三个重要的指数:①疼痛评级指数(Pain rating index,PRI),根据被测者所选出的词在组中的位置,可以得出一个数值(序号数),所有这些选出词的数值之和就是PRI。②选择词的总数(The number of words chosen,NWC)。
③现时疼痛强度(PPI)。它是将选择的词与词数目相结合,数和词的联合选择以代表总的疼痛强度,即 1~5 的疼痛强度。
简 化 的 McGill 疼 痛 问 卷(Short-form of McGill pain questionnaire,SF-MPQ)是由 MPQ 简化而来。SF-MPQ 仅由 11 个感觉类和 4 个情感类对疼痛的描述词以及 PPI 和VAS 组成。所有描述词均用 0~3 分别表示“无”、“轻”、“中” 和“重”的不同程度。由于可以分类求出 PRI 或总的 PRI, SF-MPQ 适用于检测时间有限而同时又要获得其他疼痛强度信息如 VAS 评分结果时,同典型的 MPQ 一样,SF-MPQ 也同样是一种敏感、可靠的疼痛评价方法 [12]。
简明疼痛问卷表(Brief pain questionnaire ,BPQ)又称简明疼痛调查表(Brief pain inventory ,BPI),是将感觉、情感和评价这三个因素分别量化。此表包括有关疼痛的原因、疼痛性质、对生活的影响、疼痛部位等描述词,以及采用比较数字评分法(NRS:0~10 级)描述疼痛程度,从多方面进行评价 [13]。BPQ 是一种快速准确的测量疼痛与评价方法。
4疼痛的机制
慢性疼痛的发的病理生理学机制是复杂并且取决于疼痛的类型,包括躯体性、神经性、非神经性(炎性非神经痛)和内脏疼痛 [14]。躯体疼痛有时被称为骨膜炎,局限于耻骨结节, 通常是由于耻骨结节的骨膜的损伤而引起的。神经痛被认为是由腹股沟神经损伤引起的,导致受影响神经的感觉分布疼痛。最常见的是,包括髂腹股沟神经、髂腹下神经以及生殖器股神经的生殖器分支。对于腹腔镜手术,也可能涉及股骨下动脉神经的股骨分支或股外侧皮神经。神经损伤可发生在手术中或术后,其机制包括间接或直接的结构损伤和神经挤压伤,由缝合或固定装置、折叠的网片、或神经周围的炎症和疤痕所致。非神经性疼痛是组织损伤和局部炎症反应的结果,由内源性炎症介质作用于痛觉感受器引起的。内脏疼痛是肠道、精索或其他尿道周围结构感受到的疼痛。
周建平等认为疼痛可能与以下三个方面有关,一是术中对手术区域的神经的直接损伤;二是术后组织愈合过程中瘢痕收缩变形导致的神经结构变形及功能紊乱;三是患者的心理因素,患者过分注意这种局部的不适,导致严重的心理反应,可能与神经重塑致疼痛阈值的降低有关 [6]。
其中最主要的是神经受损,机制可能是腹股沟区域的感觉和运动神经紊乱所造成的,与疼痛有关的神经主要是髂腹下、髂腹股沟、生殖股神经生殖支 [7]。神经被结扎或缝扎、网片瘢痕组织压迫神经、神经瘤形成等是腹股沟疝术后慢性疼痛的主要原因 [7]。
5疼痛的影响因素
腹股沟疝修补术后慢性疼痛的发生与很多因素有关,但主要与手术本身有关,包括手术方式、术中损伤、修补材料及并发症等 [7]。同时患者的年龄、术前的身体状况、疝环口的大小、术前疼痛程度、术后早期疼痛程度及术后并发症的发生等也与术后慢性疼痛有一定相关性。
景恩义等 [15] 纳入 18 个试验,共 5816 例 Meta 分析结果显示:腹腔镜与开放无张力疝修补术两者在术后慢性持续性疼痛发生率方面的差异有统计学意义,P<0.00001。认为腹腔镜术后慢性疼痛的发生率更低。同时也有研究 [14] 表明,二者在术后远期患者术后慢性疼痛的发生率方面无统计学差异。但是目前尚未见腹腔镜组的术后慢性疼痛的发生率高于开放无张力组的相关报道。
据报道 [7],与传统腹股沟疝修补手术相比,无张力疝修补术的疝复发率和慢性疼痛发生率显著降低,腔镜下疝修补术的慢性疼痛发生率低于开放手术。而在开放无张力疝修补术式中,卢麒丞等认为 PHS(双侧疝修补装置)修补术较充填式修补术能明显减少术中的结扎以及缝合,可明显降低术后慢性疼痛的发生。同时也有报道不论是开放还是腔镜手术,传统重量的补片进行修补术后慢性疼痛发生率高于轻质补片人群。
Igor Jeroukhimov 等 [3] 进行了一项单盲随机临床试验, 比较了可吸收线缝合的效果和不可吸收缝线在腹股沟疝修补手术中使用时慢性疼痛的发生率。在 1 年的术后随访中,结果显示在腹股沟疝修补术中使用的不可吸收性缝合术与较高的慢性疼痛率相关(37 比 26,P=0.056),并且疼痛消失的时间比使用可吸收缝线的时间更长(115.3 比 77.4,P=0.013)。与可吸收缝合线相比,使用不可吸收缝线增加了 94.9%的慢性疼痛风险。
Stina Öberg 等 [2] 对 23 个随机试验的 5444 例 Meta 分析结果显示:腹股沟疝补片修补术与非补片修补术术后的慢性疼痛发生率无显著差异,分别为 3.5% 和 2.9%,无统计学意义。因此认为补片可以被使用,而不用担心会导致更大的慢性疼痛。
Anders Olsson 等 [16] 对在瑞典疝气登记处的病人进行术后腹股沟疼痛与术前疼痛和术后疼痛的相关性研究表明:术前腹股沟疼痛及术后腹股沟疼痛都是术后腹股沟慢性疼痛的危险因素(优势比为 2.09,95% 可信区间为 1.28~3.41)。
K.-J. Lundström 等 [5] 对 22 917 例患者术后进行问卷调查,约 15% 的患者有术后持续性疼痛,与开放腹膜前疝修补相比,腹腔镜下完全腹膜外疝修补术(TEP)的术后慢性持续性疼痛的发生率更低(调整后 OR 为 0.84,95% 可信区间为0.74~0.96),但是其复发率更高。
有研究表明 [17],患有腹股沟疝气的年轻患者和腹股沟疼痛是慢性疼痛的最高风险,对于较小的疝气,在休息、运动和需要治疗的时候,疼痛的风险似乎比大的疝气缺陷要大得多。对此的一种解释可能是这种病人更愿意接受手术,并且较小的疝气对疼痛更敏感,而且已经经历了手术前的疼痛。
BMI 值较高的病人(25.0)对疼痛的风险有很大的影响,在为超重的病人做手术时,必须小心谨慎。正如在 5 个 Meta 分析中所证明的,与胶固定相比,穿透网固定的使用导致了明显的慢性腹股沟疼痛,但缺乏高质量的证据来证明被评估的网状固定技术之间的差异。术后并发症会引发腹股沟疼痛。在 TAPP 技术中男性患者的疝修补术。较年轻的患者年龄, 术前疼痛,较小的疝气缺损,以及较高的 BMI 值对术后慢性疼痛的发生具有非常显著的影响。
单因素分析结果显示 [18]:疼痛组与无疼痛组患者在病变位置、疾病分型、手术次数、是否术前术区疼痛、术中麻醉方式、术中有无保护神经、术后有无切口感染方面存在统计学差异 (P<0.05)。多因素 Logistic 回归分析结果显示:局部浸润麻醉、术中未保护神经、术后切口感染是影响腹股沟疝术后慢性疼痛的独立危险因素。
6疼痛的治疗
术后慢性疼痛的治疗是比较复杂的,需要采用多多学科、多团队合作的方法。原则上针对病因进行治疗是最为合理的选择,但在实际手术操作中,局部疤痕形成导致解剖不清上的局限使得我们难以找到真正的症结点,常常进行对症处理,因此选择疤痕切除加神经切断,以丧失感觉功能为代价来缓解疼痛,可能是一种治疗术后慢性疼痛的选择 [7]。
腹股沟疝无张力修补术后慢性疼痛治疗原则是尽可能明确病因、合理应用各种诊疗手段、严格掌握手术指征 [7]。物理治疗、神经阻滞、药物治疗、心理治疗和手术治疗是可供选择的治疗手段。物理治疗包括对患者疼痛部位进行针灸、热敷等局部物理疗法。药物治疗目前采用非甾体抗炎药为一线药物治疗,特别是对炎症性的疼痛。然而,长期使用这些药物通常是不可持续的。心理治疗一般采用抗抑郁药物进行治疗。一般来说,在最初的疝修补手术后至少 6 个月到 1 年, 手术治疗是不推荐的[14]。外科手术指征:对非手术治疗无效、顽固性疼痛、患者不能忍受及持续 6 个月以上者,才考虑手术治疗。包括取出缝线和补片、局部瘢痕切除、腹股沟神经切除、排除隐匿疝等 [7]。三重神经切除术是最广泛接受和有效的治疗神经性治性的腹股沟疼痛的方法 [14]。
有研究表明 [19],在腹股沟疝修补术后,一种量身定制的神经切除术的效果是单纯局部注射治疗慢性痛性的 3 倍。因此建议采取一种强化治疗策略,进行个体化的神经切除来治疗术后慢性疼痛,在临床上是一种有效的选择。
对腹腔镜疝修补的术后疼痛患者行腹腔镜下补片去除是安全、有效、可行的。G. D. Slooter 等 [20] 对 14 例患者进行了研究,平均手术时间 103 分钟,无中转开腹,其中一例因膀胱破裂进行了腹腔镜下修补,无其他并发症发生。术后 8 个月疼痛评分从 8 分降至 4 分,P<0.01,其中十名患者的满意度非常高。
7 疼痛的预防
腹股沟疝进行手术治疗后,术后慢性疼痛是其常见的一种并发症,并且给患者的生活质量造成很大影响。因此做好相应的预防可以使患者术后获得更大的益处。可以从以下反面进行相应的预防。
早期进行腹股沟疝的筛查,特别是对于隐匿性疝、无症状疝患者。因有一部分患者出现局部疼痛或者不适后才就诊并进行手术治疗,这些患者中有一部分人经历了术前的腹股沟疼痛,因此若能减少术前疼痛的比例,那么术后的慢性疼痛的发生率可能会相应下降。目前尚无进行腹股沟的常规体检,因此也没有相应的调查报告及结果。因此可以进行疝气筛查,特别是疝气高危患者(老年男性),比较经过体检发现疝气的患者的术后慢性疼痛发生率与因出现症状后而就诊的患者在术后慢性疼痛方面是否有统计学差异。
腹股沟疝进行手术治疗时,只要患者身体状况允许,尽量不选局部麻醉的方式,因为进行局麻手术术后的慢性疼痛发生率相对较高 [14]。那么手术方式的选择也是一个较重要的环节,腹腔镜下疝修补术和开放无张力疝修补术远期慢性疼痛发生率无明显差异,根据术者的技术熟练程度及患者的要求进行选择。一般来说,无张力疝修补术较传统疝修补术术后慢性疼痛发生率更低。不管采用何种手术方式,术中对腹股沟神经的仔细识别和保护是最重要的,有证据表明, 术中适当地处理和保护神经,术后慢性疼痛可以减少到不足1%[14]。术中的补片可以选用轻质网片进行修补;对于需要固定的网片选用生物胶或者可吸收缝线进行固定,关闭腹膜用可吸收线进行缝合,同时在进行手术的时候常规检查对侧以便发现隐匿疝而进行处理减少术后疼痛的发生。
术中预防性的髂腹股沟神经切除的争议:Suneel Mattoo等 [21] 认为预防性的髂腹股沟神经切除对术后慢性疼痛的预防有很明显的作用,他们对 2014 年 11 月至 2015 年 10 月进行预防性的髂腹股沟神经切除的无张力疝修补术 50 例患者进行统计研究,术后随访结果表明,术后 6 月患者在休息状态下无疼痛,约 2% 患者在日常活动状态下出现疼痛,而约4% 的患者在在进行体育锻炼获得时会出现疼痛。虽然 16% 的患者会出现腹股沟麻木感,但对日常生活无明显影响。术后 3 个月仅 2% 的患者需要给以止痛处理,而术后 6 个月没有患者需要给以止痛处理。因此认为可行性髂腹股沟神经切除来预防术后的慢性疼痛。研究表明在 Lichtenstein 疝修补术同时行神经切断可以明显降低术后慢性疼痛的发生,而且感觉异常并未增加 [7]。
M. P. Charalambous 等 [22] 认为在开放的腹股沟疝修补术中,髂腹股沟神经的常规选择性切除不能明显地减少 6 个月以上的慢性腹股沟疼痛,并可能导致腹股沟的麻木率增加,特别是在手术后的 6 个月。他们对 9 个随机对照试验进行了荟萃分析比较了手术中髂腹股沟神经的保留和选择性切除的效果。当保留髂腹股沟神经时,大部开腹腹股沟疝修补的患者会出现慢性腹股沟疼痛(估计 6 个月时 9.4%,1 年时 4.8%)。髂腹股沟神经选择性切除导致术后 6 个月的腹股沟疼痛显着减少(RR0.47,P=0.02),包括中度和重度疼痛(RR0.57,P=0.01)。然而,在这个时间点髂腹股沟神经的切除也导致主观腹股沟麻木的增加(RR1.55,P=0.06)。术后12 个月,髂腹股沟神经的切除对慢性疼痛缓解的有益作用减少,总体腹股沟疼痛发生率(RR0.69,P=0.38)或中度至重度腹股沟疼痛 RR0.99,p=0.98)无显著差异。手术后 12 个月两组患者腹股沟麻木的发生率也相似(RR0.79,P=0.48)。因此可以这么认为:切除髂腹股沟神经对术后一年以内的术后慢性疼痛有预防作用,但超过一年以后,其预防作用明显减少,与不切除髂腹股沟神经无明显差异。因为随着时间的推移,慢性疼痛的发生率会逐渐减低,对于疼痛耐受较好并且不愿意切除神经的患者最好不要进行预防性切除;对于术后疼痛高危人群进行预防性神经切除不失为一种选择,但术前需要充分告知其利弊,由患者自己决定。
术后对患者的疼痛管理非常重要,有研究显示术后疼痛的发生与术后慢性疼痛的发生呈相关性 [17],因此术后早期的疼痛需要给以充分的阵痛;同时术后加强护理,尽量减少术后并发症的发生,如切口感染、阴囊血清肿以及复发等。术后需要加强患者的健康宣教,术后的早期体力活动可能导致复发,而复发疝术后的慢性疼痛发生率较初次手术后慢性疼痛的发生率更高。
参考文献:
[1]Kingsnorth A, Leblanc K. Hernias: inguinal and incisional[J]. Lancet, 2003, 362(9395):1561-1571.
[2]Öberg S, Andresen K, Klausen T W, et al. Chronic pain after mesh versus nonmesh repair of inguinal hernias: A systematic review and a network meta- analysis of randomized controlled trials[J]. Surgery, 2018.
[3]Jeroukhimov I, Wiser I, Karasic E, et al. Reduced postoperative chronic pain after tension-free inguinal hernia repair using absorbable sutures: a single- blind randomized clinical trial[J]. Journal of the American College of Surgeons, 2014, 218(1):102-107.
[4]Nikkolo C, Lepner U. Chronic pain after open inguinal hernia repair[J]. Postgraduate Medicine, 2015, 128(1):69.
[5]Lundström K J, Holmberg H, Montgomery A, et al. Patient-reported rates of chronic pain and recurrence after groin hernia repair[J]. Br J Surg, 2017, 105(1).
[6]周建平 , 舒国顺 . 腹股沟疝修补术后慢性疼痛 [J]. 中华疝和腹壁外科杂志 ( 电子版 ),2009,3(04):371-375.
[7]任峰 , 周建平 . 神经切断及网片取出术治疗腹股沟疝无张力修补术后慢性疼痛 1 例报告 [J]. 中国现代手术学杂志,2011,15(06):441-442.
Poobalan A S, Bruce J, Smith W C, et al. A review of chronic pain afteringuinal herniorrhaphy[J]. Clinical Journal of Pain, 2003, 19(1):48-54.
[9]Aasvang E, Kehlet H. Chronic postoperative pain: the case of inguinal herniorrhaphy[J]. British Journal of Anaesthesia, 2005, 95(1):69-76.
[10]严 广 斌 . 视 觉 模 拟 评 分 法 [J]. 中 华 关 节 外 科 杂 志 ( 电 子版 ),2014,8(02):273.
[11]李君 , 冯艺 , 韩济生 , 等 . 中文版简版 McGill 疼痛问卷 -2 的制定与多中心验证 [J]. 中国疼痛医学杂志,2013,19(01):42-46.
[12]胡海游 . 简化版的 McGill 疼痛问卷表(SF-MPQ)在术后静脉自控镇痛的应用 [D]. 中南大学 ,2014.
[13]陈晓莉, 李桂, 裴先波, 等. 大肠癌患者术后化疗期间的健康需求及其影响因素 [J]. 解放军护理杂志 ,2018,(7):8-13.
[14]Hu Q L, Chen D C. Approach to the Patient with Chronic Groin Pain[J]. Surgical Clinics of North America, 2018.
[15]景恩义, 刘雅莉, 杨克虎, 等. 腹腔镜与开放式无张力疝修补术治疗成人腹股沟疝疗效的系统评价[J]. 中国循证医学杂志,2010,10(07):875-881.
[16]Olsson A, Sandblom G, Fränneby U, et al. Impact of postoperative complications on the risk for chronic groin pain after open inguinal hernia repair[J]. Surgery, 2017, 161(2).
[17]Niebuhr H, Wegner F, Hukauf M, et al. What are the influencing factors for chronic pain following TAPP inguinal hernia repair: an analysis of 20,004 patients from the Herniamed Registry[J]. Surgical Endoscopy, 2017(7):1-13.
[18]王波 , 陈剑锋 , 尹小彬 , 等 . 腹股沟疝患者无张力修补术后 1 年慢性疼痛发生情况及影响因素分析 [J]. 解放军预防医学杂志 ,2018,36(02):211- 213+257.
[19]Verhagen T, Mja L, Mrm S, et al. The GroinPain Trial: A Randomized Controlled Trial of Injection Therapy Versus Neurectomy for Postherniorraphy Inguinal Neuralgia[J]. Annals of Surgery, 2017, 267:1.
[20]Slooter G D, Zwaans W, Perquin C W, et al. Laparoscopic mesh removal for otherwise intractable inguinal pain following endoscopic hernia repair is feasible, safe and may be effective in selected patients[J]. Surgical Endoscopy, 2017, 32(9395):1-7.
[21]Suneel, Varinder, Lal S, et al. OUTCOME OF ELECTIVE PROPHYLACTIC ILIOINGUINAL NEURECTOMY IN PREVENTION OF CHRONIC GROIN PAIN AFTER OPEN INGUINAL HERNIA REPAIR[J]. 2016, 5(35).
[22]Charalambous M P, Charalambous C P. Incidence of chronic groin pain following open mesh inguinal hernia repair, and effect of elective division of the ilioinguinal nerve: meta-analysis of randomized controlled trials[J]. Hernia, 2018(1):1-9.
《腹股沟疝修补术后慢性疼痛的最新研究进展论文》附论文PDF版下载:
http://www.lunwensci.com/uploadfile/2018/1030/20181030032200328.pdf
关注SCI论文创作发表,寻求SCI论文修改润色、SCI论文代发表等服务支撑,请锁定SCI论文网!
文章出自SCI论文网转载请注明出处:https://www.lunwensci.com/yixuelunwen/1369.html